肩袖全层撕裂中分层与非分层撕裂的MRI征象对比研究
2020-12-28潘卫星朱妮娜杨性安米玉成季文斌
潘卫星,朱妮娜,杨性安,米玉成,季文斌
(台州医院 放射科,浙江 台州 317000)
肩袖撕裂是临床常见的肩部疾病,主要表现为肩部活动受限及疼痛,肩袖全层撕裂多数需要手术干预,已知肩袖修补术后愈合与撕裂大小、肌肉脂肪浸润程度及断端回缩程度有关,近年来文献报道[1-2]肩袖分层撕裂是影响术后愈合及功能恢复的因素之一,然而影像科及外科医师对这一征象容易忽视,国内外文献对于分层撕裂的影像征象报道较少。本研究旨在通过对比分析肩袖全层撕裂中分层与非分层撕裂的MRI表现,加深对其征象的认识,并为临床治疗方式的选择提供客观依据。
1 资料和方法
1.1 一般资料 通过我院PACS及HIS系统,连续选取2016年1月至2019年8月诊断肩袖撕裂患者652例,临床均有肩部疼痛及不同程度的活动受限。纳入标准:肩袖全层撕裂,MRI表现为横贯肌腱全层的水样长T2信号,断端回缩,撕裂口内为液体信号充盈。排除标准:①肩袖部分撕裂,MRI表现为局限于肌腱关节侧或滑囊侧的水样长T2信号;②既往有肩袖修补术或肩部其他手术,肩关节肿瘤或炎症病史;③图像质量较差不能满足诊断。按照上述标准,共纳入全层撕裂患者243例。分组标准:①分层撕裂,在全层撕裂基础上,滑囊侧及关节侧肌腱出现分离,且距离>5 mm。本组中分层撕裂145例,占59.7%,作为病例组;非分层撕裂98例,占40.3%,作为对照组。②病例组再根据断端回缩程度不同分为2组,关节侧与滑囊侧肌腱断端回缩程度相似(差距<5mm)为病例1组,共51例;关节侧肌腱断端回缩程度大于滑囊侧(差距≥5 mm)为病例2组,共94例。本研究经台州医院伦理委员会批准。
1.2 检查方法 磁共振扫描仪采用GEsignial 3.0T MR,被检查者仰卧于检查床中心,待检侧肩关节制动,采用肩关节专用表面线圈包绕肩关节。扫描序列包括:轴位T1WI(TR/TE:620 ms/8 ms,矩阵大小:256×256,视场:180 mm×180 mm,层厚:4 mm,层间距:0.4 mm);轴位压脂T2WI+FS(TR/TE:2 400 ms/45 ms,视场:矩阵大小:256×256,180 mm×180 mm,层厚:4 mm,层间距:0.4 mm)。斜矢状位T1WI(TR/TE:650 ms/8 ms,视场:矩阵大小:320×256,180 mm×180 mm,层厚:4 mm,层间距:0.4 mm)。斜矢状位压脂T2WI+FS(TR/TE:2 400 ms/50 ms,矩阵大小:320×256,视场:180 mm×180 mm,层厚:4 mm,层间距:0.4 mm)。斜冠状位压脂T2WI+FS(TR/TE:2 400 ms/50 ms矩阵大小:320×256,视场:180 mm×180 mm,层厚:4 mm,层间距:0.4 mm)。
1.3 图像分析 由放射科2位10年以上骨肌组副主任医师独立阅片,2组患者基础资料均被隐藏,图像传至PACS工作站进行后处理。在斜矢状位T2WI+FS序列确认撕裂口的最大层面,并测量其大小;斜冠状位T2WI+FS序列测量肩袖回缩距离,分层组分别测量滑囊侧及关节侧的肌腱回缩距离,测量范围为肱骨大结节至肌腱断裂边缘;斜矢状位T1WI序列测量冈上及冈下肌肌腹萎缩程度,根据GOUTALLIER等[3]的分级标准分为5级:0级,没有脂肪浸润;1级,肌肉内少量脂肪浸润;2级,脂肪量少于肌肉量;3级,脂肪量与肌肉量相等;4级,脂肪量多于肌肉量。
1.4 统计学处理方法 采用SPSS17.0软件进行分析。计量资料符合正态分布者采用±s表示,3组间比较采用单因素方差分析,不符合正态分布的计量资料采用M(P25,P75)表示,3组间比较采用Kraskal-Wallis检验;计数资料以例数表示,3组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 3组患者基线资料比较 3组间年龄、性别、体质量、身高、左右手比较差异无统计学意义(P>0.05)。见表1。
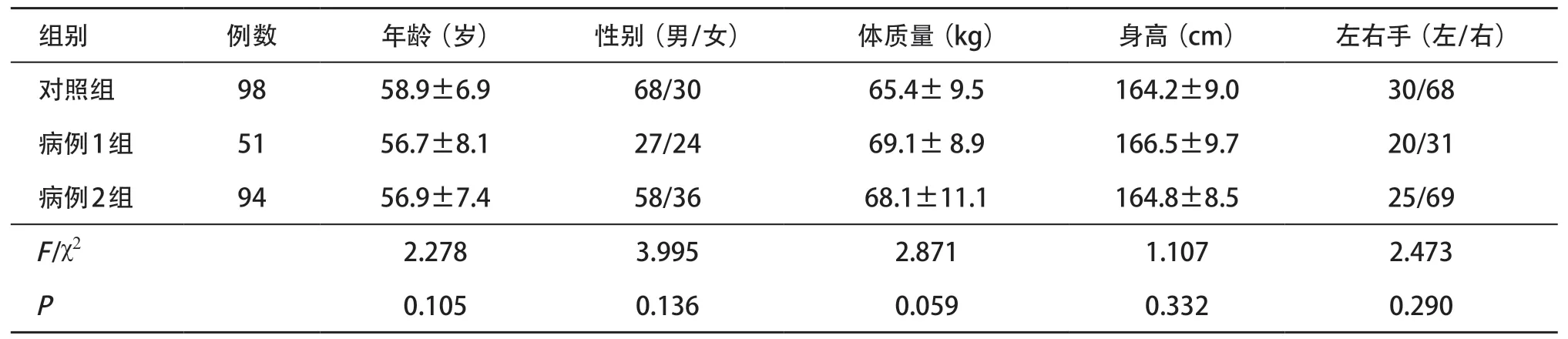
表1 3组间基线资料比较
2.2 影像学表现及分型 撕裂口大小的测量见图1;3组病例的MRI表现、肌腱断端回缩模式及回缩距离测量见图2-4。
2.3 3组间撕裂口大小、肌腱回缩距离比较 3组间撕裂口大小比较差异无统计学意义(P>0.05);病例2组滑囊侧肌腱回缩距离小于病例1组及对照组,关节侧肌腱回缩距离大于病例1组及对照组,差异有统计学意义(P<0.01)。见表2。

图1 撕裂口大小的测量

图2 非分层撕裂肌腱断端回缩模式

图3 病例1组肌腱断端回缩模式

图4 病例2组肌腱断端回缩模式
2.4 3组间冈上、冈下肌腹萎缩程度比较 3组间冈上及冈下肌腹萎缩比较差异无统计学意义(P>0.05)。见表3。
3 讨论
肩袖是指围绕肱骨解剖颈及大结节的肌腱结构,主要作用是维持肱盂关节的稳定,原因在于肩关节本身的关节囊较为薄弱。肩袖撕裂多继发于肌腱本身的退行性变,外在因素主要包括肩峰下撞击及慢性损伤等。冈上肌腱位于肩袖的最上部分,属于薄弱区,从解剖结构和承受的机械应力来看,该部位在肩关节外展运动中承受较大的压力,加上肩峰的撞击、喙肩韧带的磨损,因此最容易发生损伤,其次为冈下肌腱,肩胛下肌腱及小圆肌腱损伤相对少见。组织学上近止点处的肌腱缺乏血供,因此撕裂口多位于此处。
肩袖结构由5层结构组成,主要结构为第2~3层,分别为滑囊侧及关节侧,NAKAGAKI等[4]在1996年就提出滑囊侧及关节侧存在明显的组织学差异,多数研究认为肩袖分层撕裂的定义是损伤后两层结构分离伴撕裂缘回缩[1-2,5-7],全层撕裂中分层撕裂较非分层撕裂更为常见。导致分层撕裂的机制尚未明确,文献报道可能的原因有:①关节侧与滑囊侧纤维走行结构不同,关节侧相对滑囊侧更容易退变,在肩关节运动中,关节侧承受更大的机械压力[8];②滑囊侧及关节侧之间存在生物力学差异,导致产生剪切力[9];③肩袖损伤后,表层和深层的结构应力负荷下向内后方扩展,但关节侧比滑囊层挛缩程度更大[10]。由此可以看出,在退变性肌腱损伤中,关节侧肌腱相对滑囊侧更容易撕裂及回缩。然而在肩袖撕裂过程中,除外了肌腱本身的退变外,大部分病例存在外在因素的影响,如肩峰下撞击、喙肩韧带磨损等,后者主要影响滑囊侧肌腱,本研究推测内外因素最终导致了病例1组中肌腱撕裂模式,本组病例未发现关节侧肌腱断端回缩程度小于滑囊侧的撕裂类型。
目前诊断肩袖撕裂的常用影像学检查方法有B超、MR平扫及MR直接或间接关节造影。超声检查虽然可发现肩袖内的异常回声,但是受操作者经验影响且分辨率相对较低。MR直接或间接关节造影对于肩袖损伤具有较高的敏感性及特异性,CHOO等[7]指出间接关节造影诊断肩袖分层撕裂的敏感性为92%、特异性为94%,然而关节造影需要注射对比剂,并非诊断的首选,并且对于分层撕裂中滑囊侧的判断,造影检查并无明显优势。常规MRI检查不存在X线辐射,具有良好的软组织分辨率,并可行多平面扫描、多参数成像及多种功能成像,已成为肩袖损伤的首选检查方法。3.0T MR能分辨肌腱内存在的细微改变,通过后处理工作站能够准确测量肩袖撕裂大小、断端回缩距离及脂肪萎缩程度,对于分层撕裂的影像分析是一个较好的选择。肩袖全层撕裂后断端往往有液体聚集,MRI表现为肌腱内出现横贯全层的水样长T2信号,分层撕裂在此基础上表现为滑囊侧及关节侧肌腱分离、断端不同程度回缩。从撕裂口大小、肌腹萎缩程度分析,分层撕裂与非分层撕裂基本相似,本研究3组病例的测量结果不存在统计学差异。从肌腱回缩程度分析,病例2组较病例1组常见,占所有分层撕裂的64.8%、全层撕裂的38.6%,且关节侧肌腱断端平均回缩距离大于病例1组及对照组,滑囊侧肌腱断端平均回缩距离小于病例1组及对照组,结果存在统计学差异。本研究认为在分层撕裂中,分型中以病例2组的撕裂类型最为常见,其关节侧、滑囊侧断端回缩距离与病例1组及对照组均有明显差异,而病例1组与对照组各参数基本相似。因此,肩袖修补术前,应充分认识分层撕裂的存在及类型,以确保损伤肩袖得以完整修复。

表2 3组间撕裂口大小、肌腱回缩距离比较
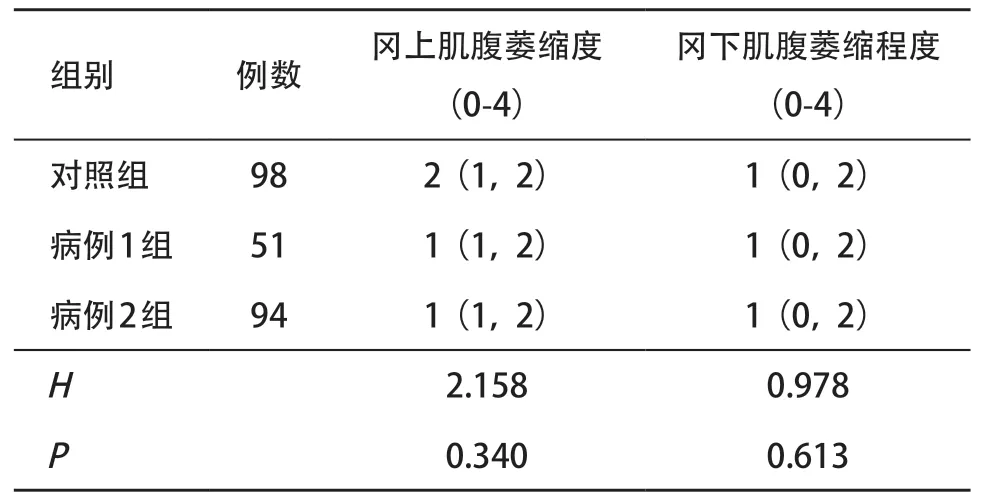
表3 3组间冈上、冈下肌腹萎缩程度比较
本组病例中分层撕裂发生率约占全层撕裂的59.7%,与文献报道的37%~92%相符[1-2,5-10]。虽然肩袖分层撕裂的发生率较高,但是术前却容易忽视,即使关节镜检查也有可能漏诊,HAN等[11]报道关节镜下肩袖修补术,后侧入路时肩袖分层撕裂容易漏诊,仅11%的患者明确诊断。肩袖全层撕裂后,少数患者仍保留部分功能,但分层撕裂患者并不适合保守治疗,原因在于分层撕裂导致残留的肌腱质量下降[2]。对于分层撕裂的手术方式选择,文献倾向于缝合桥技术及分层修复[12-13],相对于常规的全层修复可能更利于术后疼痛缓解及功能恢复,手术中应尽量刮除滑囊侧及关节侧之间存在的类似滑膜样组织[13],避免其术后增加双层之间的滑动,从而影响其愈合。
本研究属于回顾性研究,存在以下局限性:目前尚未有统一的肩袖分层撕裂的金标准,本研究参考了目前多数研究者认同的标准[2,5-7];所有病例来源于同一家医院,研究结果可能存在偏倚;研究中没有对分层撕裂与非分层撕裂术后疗效进行评估。在今后工作中,笔者将围绕不同手术方式及术后疗效评价作进一步研究。
综上所述,在肩袖全层撕裂中分层撕裂较非分层撕裂常见,不同分型中关节侧及滑囊侧肌腱回缩距离存在差异,识别分层撕裂的存在无论对于影像科及外科医师均非常重要,并且对于患者治疗方式的选择具有临床意义。
