探讨脓毒症患者凝血功能紊乱与病情严重程度及预后的相关性
2020-12-24赵见云
赵见云
(红河州第三人民医院,云南 个旧)
0 引言
脓毒症作为一种因感染所致的全身炎症反应综合征,患者在发病后其临床表现委中,同时极易发生或发展为严重的脓毒症休克、脓毒血症等,更甚者会出现多器官功能障碍,对患者的预后以及生命安全造成严重影响[1]。近年来,多项研究结果指出,脓毒血症患者发生凝血功能障碍与其他病情的严重程度和预后有着一定程度的相关性。在疾病早期,其炎症会使得患者的凝血系统被激活,使得纤溶系统受到抑制,患者会出现微循环障碍[2]。而在参与凝血的多数凝血因子中,其本身就是炎症介质,因此使得其能激活其他炎症介质,使得炎症反应进一步加重,导致脓毒症并且进一步发展[3]。所以通过对患者凝血功能进行检测,监测其变化情况,判断脓毒血症病情的严重程度与预后情况显得具有重要意义。本次研究就通过对脓毒症患者的凝血功能指标变化情况与病情严重程度和预后情况进行研究探讨,观察它们之间的关系,为临床治疗此病提出有效的依据。
1 资料与方法
1.1 一般资料
收集整理我院于2016年至2019年收治的96例脓毒症患者,按照患者不同的APACHEⅡ评分将96例脓毒症患者分为高分组(>20分,28例)、中分组(15~20分,51例)以及低分组(<15分,17例);同时根据所有患者预后情况将其分为死亡组(43例)与生存组(53例);所有患者男性59例,女性37例,年龄60~75岁,平均(67.51±5.68)岁;其中因肺部感染发病有61例,因尿路感染发病有4例,因中枢神经系统感染发病有15例,因血液感染发病有11例,因皮肤软组织感染发病有5例;各组间一般资料对比差异无统计学意义(P>0.05),符合随机分组对比研究标准。
1.2 纳入与排除标准
纳入标准:(1)经相关检查诊断,所有患者均确诊为脓毒症;(2)均知晓本次研究内容,并签署知情书,自愿参与;(3)临床资料完整;(4)所有患者均符合2001年国际脓毒症定义会议所制定的脓毒血症诊断标准。
排除标准:(1)存有心、肾等重要器官疾病者;(2)恶性肿瘤患者;(3)重度免疫缺陷疾病者;(4)血液系统疾病者。
1.3 方法
1.3.1 治疗方法
待患者入院确诊为脓毒症后,首先给予患者完善引流液、痰、血等培养,随后给予患者ICU常规抗感染治疗,同时根据患者培养结果给予其对应的抗生素,保护各脏器功能;另外,对于存有呼吸衰竭的患者给予其肺保护通气;存有急性肾损伤患者给予其早期连续性肾脏替代治疗;存有感染性休克患者给予其早期液体目标复苏治疗。
1.3.2 研究方法
在患者入院当天,采集其2 mL清晨空腹外周静脉血,离心后保存至冰柜备用,对患者活化部分凝血酶原时间(APTT)、纤维蛋白原(FIB)、血酶原时间(PT)、抗凝血酶-Ⅲ(AT-Ⅲ)以及血小板计数(PLT)进行观察检测。
1.4 观察指标
观察对比存活组与死亡组间的凝血功能指标情况,观察对比高分组、中分组与低分组间的凝血功能指标情况。
1.5 统计学方法
使用SPSS 22.0软件对两组患者的一般资料等进行分析处理,计量资料用均数±标准差(±s)表示,采用t检验,P<0.05表示差异具有统计学意义。
2 结果
2.1 对比高分组、中分组与低分组间的凝血功能指标情况
高、中、低分组患者间的PLT、PT以及AT-Ⅲ对比均具有显著的差异性(P<0.05);其中,低分组患者显著低于中分组与高分组,差异具有统计学意义(P<0.05);中分组显著低于高分组,差异具有统计学意义(P<0.05);但各组间的APTT以及FIB指标对比差异无统计学意义(P>0.05),见表1。
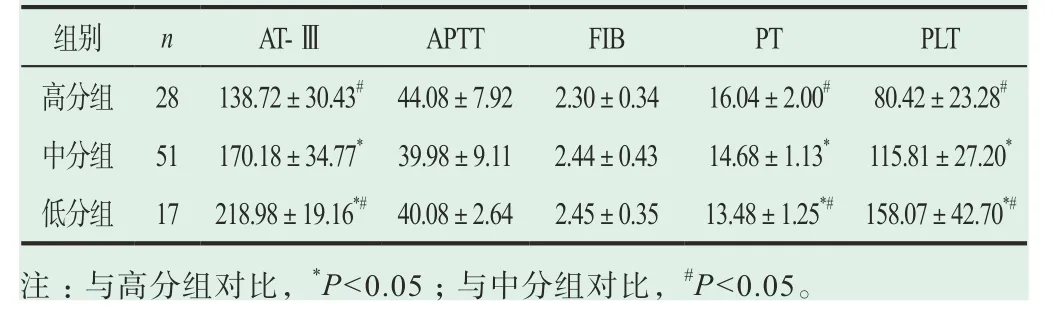
表1 高分组、中分组与低分组间的凝血功能指标情况比较( ±s)
2.2 对比存活组与死亡组间的凝血功能指标情况
生存组PT显著低于死亡组,而PLT、AT-Ⅲ显著高于死亡组,差异具有统计学意义(P<0.05);两组APTT以及FIN对比差异无统计学意义(P>0.05),见表2。
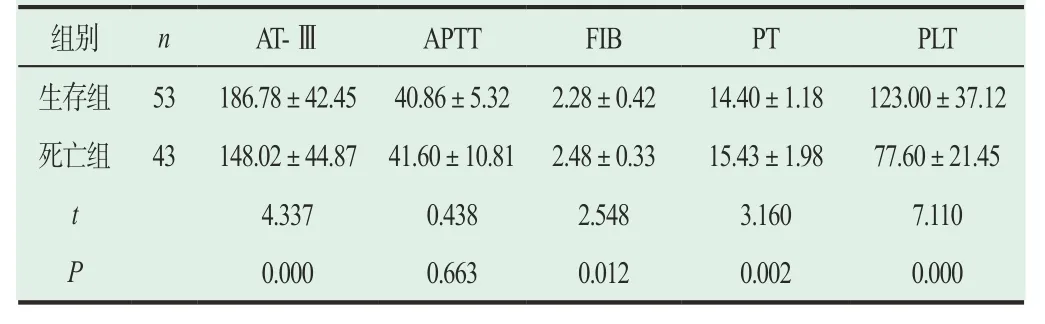
表2 存活组与死亡组间的凝血功能指标情况比较( ±s)
3 讨论
有多项临床研究指出,严重感染患者通常会并发凝血功能障碍,同时凝血功能障碍的发生会参与到脓毒症的发展和发生之中,并且贯穿着整个病症的全部发展,同时也是决定着患者预后的关键要素。患者在患上脓毒症后,其凝血系统将会被激活,在这一过程中炎症会进一步发展,而炎症的发生则会导致凝血系统被激活,两者间的相互促进使得病情进展更为严重[4]。因此,通过对凝血系统在脓毒症病情进展中所起到到的作用进行研究,探讨其在早期对炎症反应进行控制,改善凝血功能和预后显得具有重要意义。
AT-Ⅲ作为人体中最重要的抗凝物质,其主要由肝脏所合成,属于凝血系统激活时所产生的一种敏感标志物[5]。另外,其有着抑制血小板凝聚和释放的效果,并且能有效调节过度炎症反应的效果。当患者发生脓毒症后,其血液中的AT-Ⅲ则会减少30%左右[6]。而在本次研究中,生存组患者的AT-Ⅲ显著高于死亡组,结果表明当患者病情越重时,其AT-Ⅲ指标则越低,同时其临床预后则差[7]。此外,在患者发生脓毒症时,其体内血小板则会过度活化,同时血小板和内皮细胞间出现相互作用,从而使得患者PLT减少[8]。血小板对细菌毒素有着极高的敏感性,因此在患者早期感染时PLT会减少[9]。而在本次研究中,生存组患者的PLT指标显著高于死亡组,研究结果说明PLT指标越低,患者临床预后则越差[10]。PT作为一种外源性凝血指标,在患者发生脓毒症后,其会通过多种组织因子的作用下,通过凝血系统使得外源性凝血途径被激活,而这也会使得大量的凝血因子被消耗,从而造成纤溶系统亢进[11]。而一旦发生这种情况则会使得炎症反应和毒素对肝功能造成损伤,减少了凝血因子的合成量,导致PT延长[12]。而在本次研究中,不管是生存组以及死亡组,其PT值对比正常PT值均有所延长,这也表明脓毒症患者均有着不同程度的外源性凝血功能障碍。另外,生存组的PT要显著短与死亡组PT,这说明外源性凝血功能障碍的严重程度与患者的预后有着一定程度的相关性[13]。慢性健康状况评分Ⅱ(APACHEⅡ)作为一种对各类危重患者(例如ICU患者)其病情严重程度和预后情况进行预测的指标[14]。在本次研究中将其用于对脓毒症患者病情严重程度进行分组对比,并通过对各组间患者凝血功能指标的对比观察,评价凝血功能指标与患者预后和脓毒症病情严重程度之间的关系[15]。而结果显示,高、中、低分组患者间的PLT、PT以及AT-Ⅲ对比均具有显著的差异性(P<0.05),同时APACHEⅡ评分高则患者的PLT、PT以及AT-Ⅲ的异常变化则越明显;而通过相关性分析表明,APACHE Ⅱ评分和PT呈正相关,与PLT、AT-Ⅲ呈负相关。
综上所述,脓毒症患者凝血功能紊乱情况越严重,患者的病情则会越严重,同时影响其临床预后情况,因此,早期的发现和及时的治疗有利于改善患者临床预后。
