不同入路跟骨关节内骨折内固定术后足底压力步态观察
2020-12-24刘丽丹吕宪玉郭英飞李嘉琦王凌云
刘丽丹,吕宪玉,郭英飞,李嘉琦,王凌云
跟骨移位骨折首选手术治疗[1⁃4],扩大外侧入路(ELA)和经跗骨窦间隙微创入路(STA)是其最常用的手术入路。 临床上对于采用这两种手术入路治疗患者通过单纯的影像结果来评价预后时并不能得到满意结果,尽管部分患者术后影像结果显示恢复良好,但其术后步态明显异常,手术效果并不理想。因此为了更客观、全面地评估跟骨骨折治疗效果,常需要结合多种检查结果。 近年来足底压力步态分析图越来越广泛地应用于跟骨骨折预后的评价中,该检查可以分析并比较术后不同时间足底压力情况,识别步行状态下异常的足底压力区域和其特点[5]。对健康人的步行过程研究发现双足的负荷高度对称,双下肢的动作和对地反应力具有对称性[5⁃6]。据此,通过比较健侧和患侧的相关动力学参数,分析跟骨损伤患者步行不对称的程度有助于相关研究。因此,本研究分析2015 年1 月—2018 年11 月我院收治的34 例跟骨关节内骨折患者术后资料,比较行ELA 和STA 入路手术后的足底压力,分析步行过程中的动力学参数,以明确最佳手术入路。
1 对象与方法
1.1对象及分组 34 例中男26 例,女8 例;年龄23~62 岁,平均年龄46.3 岁。 坠落伤25 例,车祸伤9 例。 纳入标准:①年龄≥18 岁;②单侧闭合性骨折;③术前CT 扫描为SandersⅡ型或Ⅲ型骨折。 排除标准:①已知有影响步态的疾病(如脑卒中后遗症等);②下肢损伤,如膝关节交叉韧带损伤等。 充分告知患者两种手术入路可能的利弊因素,根据患者自身意愿选择行ELA 入路手术18 例(ELA 组)和行STA 入路手术16 例(STA 组)。 本研究获取医院伦理委员会批准同意。
1.2治疗方法 所有患者在硬腰联合或全麻下行切开复位内固定术。 手术均于受伤后2 周内由同一副主任医师根据患者意愿进行。 术中行跟骨侧位、轴位X 线透视,观察复位后跟骨形态及跟骨关节面情况。 待C 型臂X 线机透视跟骨轴侧位、Broden 位观察复位良好后,将跟骨解剖锁定钢板平放于跟骨外侧皮外,透视下调整钢板位置,确保钢板各螺钉孔位于跟骨体内。 骨缺损部取自体髂骨(9 例)或人工骨植入(8 例)。 所有患者均复位良好。 详细记录术中和术后并发症。 术后视情况予中立位石膏托外固定3~6 周,期间定期观察切口愈合情况。 无特殊情况,术后2 周拆线;术后6 周内所有患者均不负重。术后常规抗凝2~4 周,监测纤溶三项、凝血功能。
1.3评价指标 术前及术后12 个月复查X 线,比较两组Bohler 角、Gissane 角、距下关节面移位距离。术后12 个月按照Maryland 足功能评分系统比较疗效,该系统评价标准为疼痛45 分、功能评价40 分、外观和活动度分别为10 分和5 分,其中优90 ~100分、良75~89 分、可50 ~74 分、差50 分以下[5]。 术后12 个月,患者于步态测量平台(德国NOVEL 公司生产)上测量步行状态下足底压力分布情况。 实际测量前,患者在测量平台上先行5 min 的适应性训练,以日常生活中的步行速度赤足行走,双下肢至少行走10 步,确保记录双侧完整的步态。 然后开始正式测量,测量两次,记录各参数值,取平均值分析[6]。 足底压力图指标包括足地接触时间、足跟与地面接触时间、全足压力峰值与体质量比值、足跟压力峰值与体质量比值、压力中心(COP)移动最大速度、COP 移动平均速度及足跟区、中足区、前足区和足趾区COP 时间百分比。
1.4统计学方法 应用SPSS 25.0 软件分析数据。计量资料以均数±标准差(±s)表示,比较采用t检验;计数资料以率(%)表示,比较采用χ2检验。 以α =0.05 为检验水准。
2 结果
两组均获随访,ELA 组随访13 ~16 个月,平均14.2 个月,STA 组12~17 个月,平均15.7 个月。
2.1基线资料比较 两组年龄、体质量、身高、体质量指数、手术相关数据及并发症等比较差异无统计学意义(P>0.05),见表1。
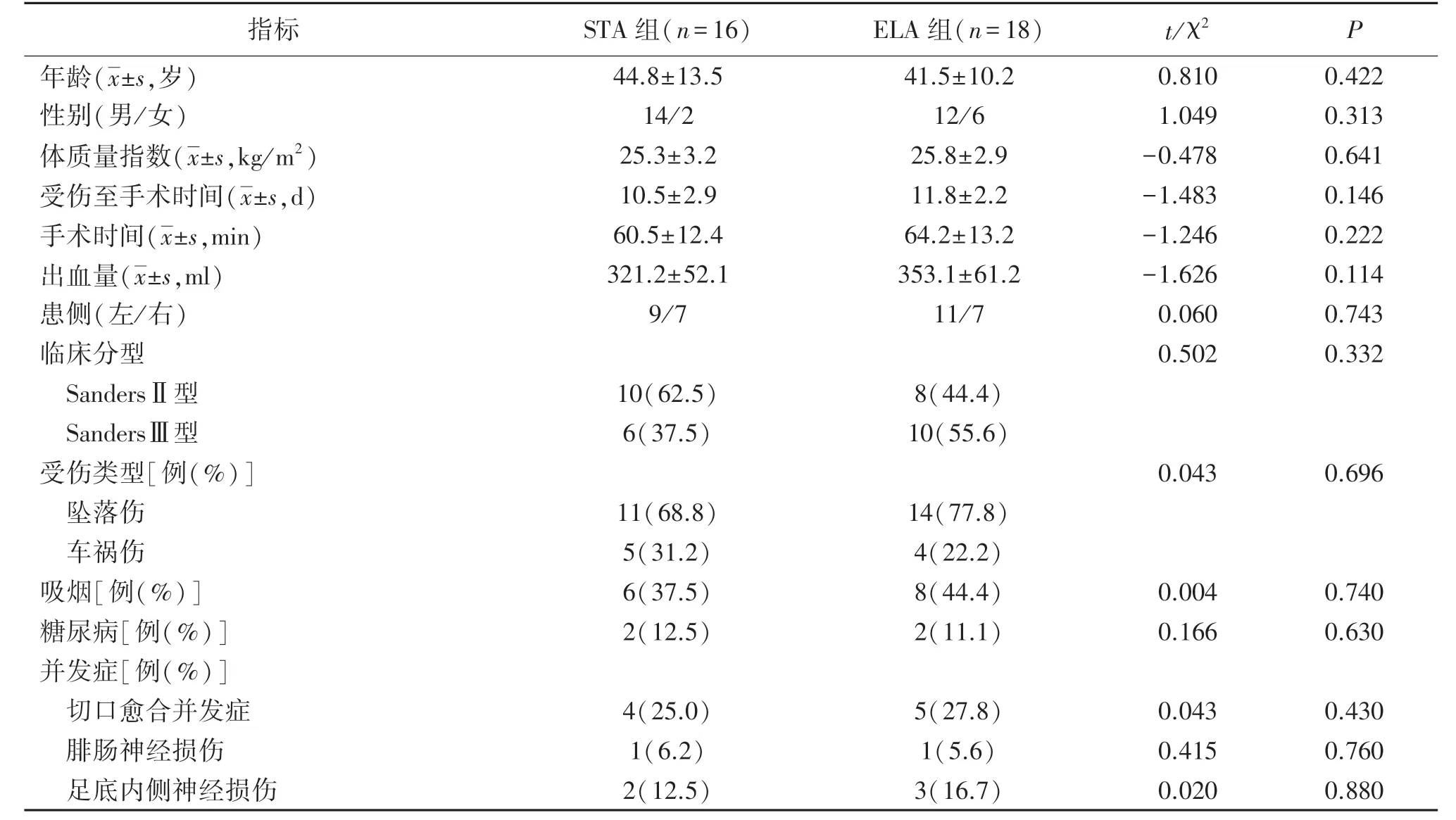
表1 不同手术入路治疗的跟骨关节内骨折两组基线资料比较
2.2影像学指标比较 两组术后跟骨Bohler 角、Gissane 角及距下关节面移位距离均优于术前(P<0.01),但组间比较差异无统计学意义(P>0.05),见表2。
表2 不同手术入路治疗的跟骨关节内骨折两组术前术后影像学指标比较(±s)
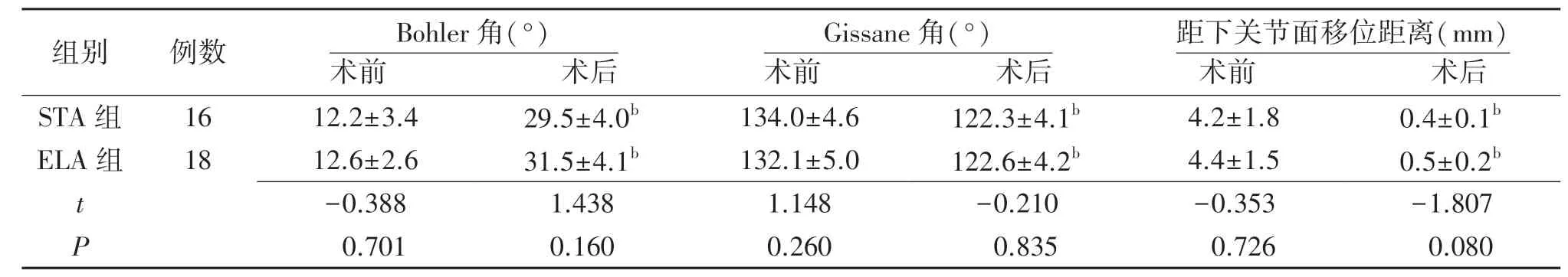
表2 不同手术入路治疗的跟骨关节内骨折两组术前术后影像学指标比较(±s)
注:STA 为经跗骨窦间隙微创入路,ELA 为扩大外侧入路;与同组同指标术前比较,bP<0.01
组别 例数 Bohler 角(°)术前 术后Gissane 角(°)术前 术后距下关节面移位距离(mm)术前 术后STA 组 16 12.2±3.4 29.5±4.0b 134.0±4.6 122.3±4.1b 4.2±1.8 0.4±0.1b ELA 组 18 12.6±2.6 31.5±4.1b 132.1±5.0 122.6±4.2b 4.4±1.5 0.5±0.2b t -0.388 1.438 1.148-0.210-0.353-1.807 P 0.701 0.160 0.260 0.835 0.726 0.080
2.3功能评分及疗效比较 两组术后Maryland 评分及优良率比较差异均无统计学意义(P>0.05),见表3。

表3 不同手术入路治疗的跟骨关节内骨折两组术后Maryland 评分及疗效比较
2.4足底压力图指标比较 两组典型病例足底压力图见图1。 STA 组除患侧前足区COP 时间百分比低于健侧外(P<0.05),其他参数患侧与健侧比较差异均无统计学意义(P>0.05)。 而ELA 组所有参数患侧与健侧比较差异均有统计学意义(P<0.05 或P<0.01)。 见表4。
表4 不同手术入路治疗的跟骨关节内骨折两组内固定术后双侧足底压力步态分析结果比较(±s)
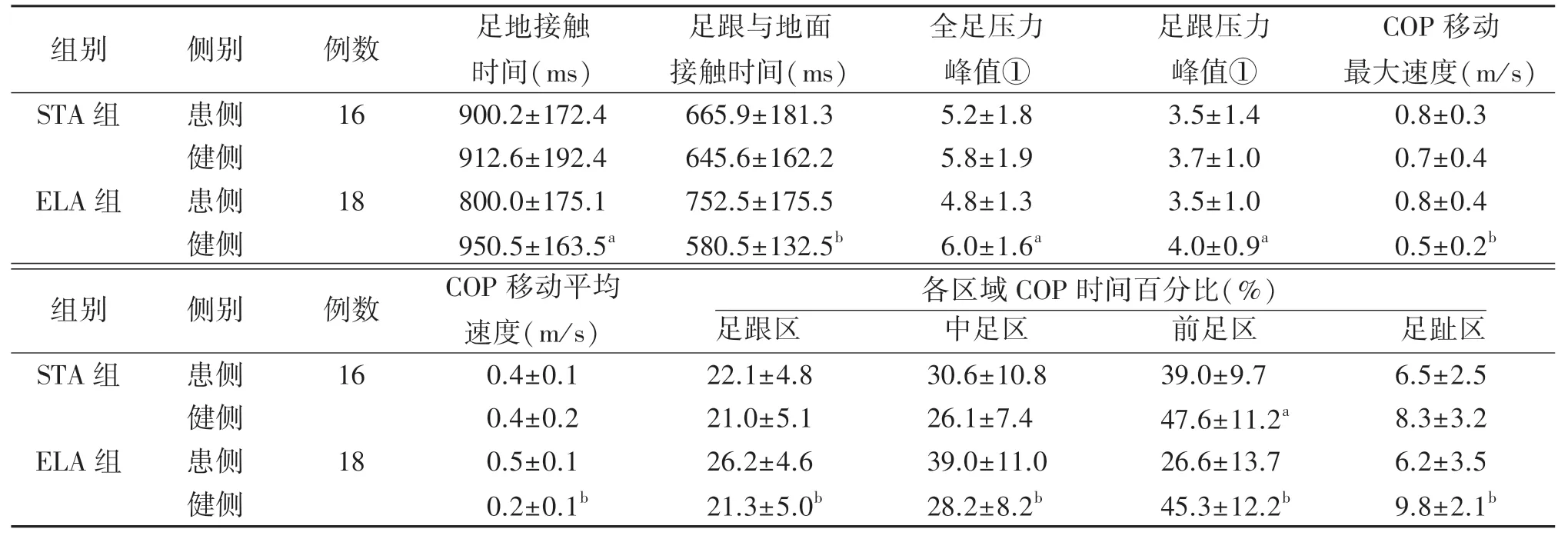
表4 不同手术入路治疗的跟骨关节内骨折两组内固定术后双侧足底压力步态分析结果比较(±s)
注:STA 为经跗骨窦间隙微创入路,ELA 为扩大外侧入路,COP 为压力中心;①表示与体质量比值;与同组患侧同指标比较,aP<0.05,bP<0.01
组别 侧别 例数 足地接触时间(ms)足跟与地面接触时间(ms)全足压力峰值①足跟压力峰值①COP 移动最大速度(m/s)STA 组 患侧 16 900.2±172.4 665.9±181.3 5.2±1.8 3.5±1.4 0.8±0.3健侧 912.6±192.4 645.6±162.2 5.8±1.9 3.7±1.0 0.7±0.4 ELA 组 患侧 18 800.0±175.1 752.5±175.5 4.8±1.3 3.5±1.0 0.8±0.4健侧 950.5±163.5a 580.5±132.5b 6.0±1.6a 4.0±0.9a 0.5±0.2b组别 侧别 例数 COP 移动平均速度(m/s)各区域COP 时间百分比(%)足跟区 中足区 前足区 足趾区STA 组 患侧 16 0.4±0.1 22.1±4.8 30.6±10.8 39.0±9.7 6.5±2.5健侧 0.4±0.2 21.0±5.1 26.1±7.4 47.6±11.2a 8.3±3.2 ELA 组 患侧 18 0.5±0.1 26.2±4.6 39.0±11.0 26.6±13.7 6.2±3.5健侧 0.2±0.1b 21.3±5.0b 28.2±8.2b 45.3±12.2b 9.8±2.1b
3 讨论
本研究比较了跟骨关节内骨折的两种手术入路(ELA 和STA)术后12 个月的足底压力步态分析结果,结果显示ELA 组健侧与患侧所有观察参数差异均有统计学意义,据文献报道,双足间上述参数差异会在术后持续相当长一段时间[7]。 而本研究STA组术后12 个月仅前足区COP 时间百分比与健侧比较差异有统计学意义,其他参数无差别。
本研究ELA 组健侧与患侧足地接触时间和足跟与地面接触时间比较差异有统计学意义,其中前者患侧较健侧下降5.3%,后者患侧比健侧增加29.7%。 相比ELA 组,STA 组患侧较健侧下降1.3%,后者患侧比健侧延长仅3.1%,两侧之间差异均无统计学意义。 本研究34 例中,76.5%(26/34)的患者患侧足跟与地面接触时间延长(ELA 组14例、STA 组12 例),推测与损伤导致患肢负荷减少,进而延长足部在地面停留时间有关;而余23.5%的患者(8 例,ELA 组3 例、STA 组5 例)患侧足跟与地面接触时间较健侧短,可能与术后行走时,患肢足跟着力点向脚内侧或前部移动有关[8⁃11]。 可见,足跟与地面接触时间参数的特异性较差。
在压力相关参数方面,两组患侧均低于健侧,与既往研究结果一致[8⁃9,12]。 首先,ELA 组全足压力峰值与体质量比值,患侧较健侧降低20.0%,而STA组降低10.4%,差异有统计学意义;其次,在足跟压力峰值与体质量比值方面,两组患侧较健侧降低程度分别为12.5%和5.4%,ELA 组两侧比较差异有统计学意义,而STA 组两侧比较差异无统计学意义,ELA 组降低程度约为STA 组两倍,更为明显。 由此可见,两种手术入路患者术后12 个月患肢足跟区负重均逐渐增加,向正常步态过度,但在恢复正常步态前,患肢足底COP 会向中足转移,压力增加,而足跟压力会下降[8]。 压力向前转移可能与跟骨损伤后距下关节和胫距关节的活动度受限有关[7]。 此外,更为详细的研究显示足底压力分布同时向内侧转移[8,13⁃15],这样的足底压力分布改变可能导致纵弓消失,出现平足,常合并后足内翻或外翻[9,16⁃18]。
ELA 组双侧各区域COP 时间百分比差异均有统计学意义。 具体来说,患侧相比健侧,足跟和中足区COP 时间百分比延长,而在前足和足趾区则缩短,差异有统计学意义;STA 组只有前足区COP 时间百分比差异有统计学意义,健侧较患侧延长。 这些结果可能与走路时为避免足跟负重所致疼痛,整体COP 向中足区移动有关[8]。 ELA 组双侧COP 移动最大速度和COP 移动平均速度差异均有统计学意义,这可能与走路时患足负重时疼痛引起的保护机制有关[8],而STA 组差异则无统计学意义。
正常步态的一个特点是双下肢动作和地面反应力高度对称[5⁃6]。 根据以上我们对术后12 个月两组间足底压力各参数结果进行分析,可见相对于ELA组,STA 组双侧各参数更类似,对称性更好。 因此,STA 可能是跟骨关节内骨折更为合适的手术入路。我们认为,相比STA,ELA 入路的足跟外侧瘢痕更多,进而增加了对距骨关节活动度的限制,使位于踝关节外侧的腓骨肌腱活动性受限,这些均是恢复行走对称性的不利因素。 值得注意的是,本研究结果显示,SandersⅡ型或Ⅲ型跟骨关节内骨折患者术后12 个月,无论选择何种手术入路,双侧跟骨动力学特性仍然存在差异,且有向中足区转移的倾向。
本研究也有一定的局限性。 首先,入组患者年龄范围较大(最小年龄23 岁,最大年龄为62 岁);其次,样本量偏少且随访期较短。 为进一步提高本结论的可信度,应纳入健康受试者作为对照组开展进一步相关研究。
