肺炎支原体肺炎患儿血清炎性因子及心肌酶的表达水平及意义
2020-12-23马卉任明芬
马卉,任明芬
新乡医学院第二附属医院儿科(河南新乡 453002)
小儿肺炎支原体肺炎(MPP)是因肺炎支原体(MP)感染所致的下呼吸道疾病,占儿童社区获得性肺炎的15%~30%[1]。MP感染后,刺激机体产生多种细胞因子,与细胞结合后介导炎症反应、免疫反应。相关研究发现,MPP患儿的白细胞介素(IL)-10、γ干扰素、IL-6、超敏C反应蛋白等多种炎性因子水平较非肺炎儿童显著升高[2-3]。MP感染不仅会造成肺部实质性病变,还可引起肺外并发症,常累及多个系统、器官,其中心肌损害较为常见[4-5]。然而MP感染引起心肌损害缺乏特征性表现,容易被忽视,延误治疗[6]。肌酸激酶同工酶(CPK-MB)可直接反映心肌损害程度,是常用的量化指标之一[7-8]。相关研究发现,MPP患儿血清CPK-MB、α-羟丁酸脱氢酶(α-HBDH)表达均高于正常水平,其中年龄、特应性体质是影响心肌CPK-MB、α-HBDH水平的危险因素,表明MPP患儿存在心肌损害,且年龄低、特应质患儿更易发生心肌损害[9]。住院MPP患儿病程、病情严重程度等各有不同。本研究主要探讨住院患儿MPP血清炎性因子及心肌酶水平表达的意义,并比较了轻症与重症、急性期与恢复期、普通MPP与难治性支原体肺炎(RMPP)的血清炎性因子与心肌酶表达差异,旨在更好地指导临床诊治MPP患儿。现报告如下。
1 资料与方法
1.1 一般资料 选取我院2016年1月至2019年1月收治的100例住院的MPP患儿作为观察对象,设为观察组。纳入标准:(1)符合MPP诊断标准;(2)均有发热、肺部啰音、咳嗽等症状体征;(3)年龄1~13岁;(4)家属自愿参与。排除标准:(1)近半年有其他急性感染者;(2)合并肺结核、急性上呼吸道感染等呼吸系统疾病;(3)过敏体质;(4)合并自身免疫性疾病。另选健康儿童50例设为对照组,近3个月均无发热、咳嗽、严重感染。两组性别构成、年龄差异无统计学意义(P>0.05),见表1。
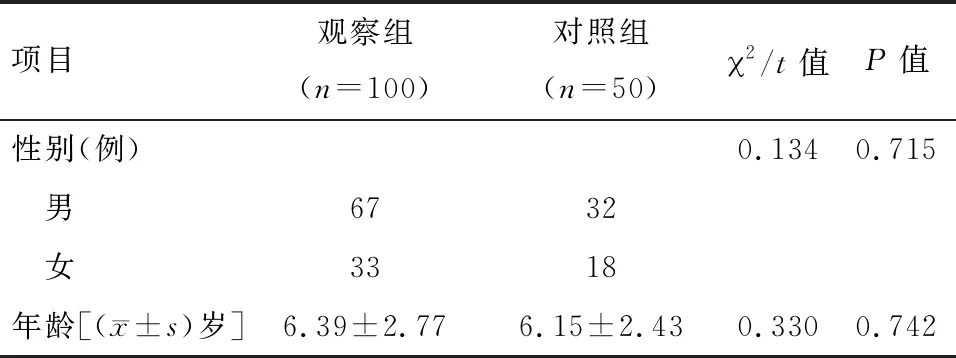
表1 两组基本资料比较
MPP患儿分类:(1)急性期为未经任何药物治疗,临床症状体征无变化;(2)恢复期为经抗生素、糖皮质激素、免疫调节剂等药物治疗2周,临床症状减轻、改善。(3)轻症:热程≤20 d,无系统肺外合并症,胸X线片显示为支气管炎、肺炎;(4)重症:热程>20 d,肺外合并症≥2个,胸X线片呈大片实变影、胸腔积液。(5)RMPP:在MPP确诊的基础上,合并以下任意一条:①脱水;②全身炎症反应综合征;③炎症累及双侧多肺叶;④抗菌治疗2周以上无改善且发热持续时间超过10 d。
100例MPP患儿中,急性期29例,恢复期71例;轻症68例,重症32例;普通MPP 74例,RMPP 26例。
1.2 方法 采集两组静脉血3 mL,3 000 r/min离心处理,分离血清,置于-80℃冰箱中待检。
1.2.1 血清炎性因子 使用酶联免疫吸附法测定IL-6、IL-10、肿瘤坏死因子-α(TNF-α)水平,试剂盒均购自上海江莱生物科技有限公司。主要步骤:(1)编号微量反应板,加样;(2)加酶结合物,静置37℃×30 min;(3)加洗涤液静置20 s,洗涤3~5次,拍干;(4)加底物和显色剂,摇匀,静置37℃×10 min;(5)加终止液终止反应,使用美国AWARENESS酶标仪读取光密度值,绘制曲线,计算含量。
1.2.2 心肌酶 使用美国杜邦RXL全自动生化分析仪及配套试剂测定血乳酸脱氢酶(LDH)、磷酸肌酸激酶(CK)、天冬氨酸氨基转移酶(AST)、CPK-MB,操作按照仪器作业指导书进行。

2 结果
2.1 两组血清炎性因子与心肌酶比较 观察组血清炎性因子IL-6、IL-10、TNF-α及心肌酶指标LDH、CK、CPK-MB均高于对照组(P<0.05),见表2。
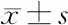
表2 两组血清炎性因子与心肌酶比较
2.2 急性期、恢复期MPP患儿血清炎性因子与心肌酶水平比较 急性期MPP患儿的血清炎性因子IL-6、IL-10、TNF-α及心肌酶指标LDH、CK、CPK-MB均高于恢复期MPP患儿(P<0.05),见表3。
2.3 轻症、重症MPP患儿血清炎性因子与心肌酶水平比较 轻症MPP患儿的血清炎性因子IL-6、IL-10、TNF-α及心肌酶指标LDH、CK、CPK-MB均低于重症MPP患儿(P<0.05),见表4。
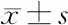
表3 急性期、恢复期MPP患儿血清炎性因子与心肌酶水平比较
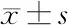
2.4 普通MPP与RMPP患儿血清炎性因子与心肌酶水平比较 普通MPP患儿的血清炎性因子IL-6、IL-10、TNF-α及心肌酶指标LDH、CK、AST、CPK-MB均低于RMPP患儿(P<0.05),见表5。
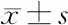
表5 普通MPP与RMPP患儿血清炎性因子与心肌酶水平比较
3 讨论
MP主要通过飞沫传播,其可引起肺部疾病和损害,并可累及心血管、皮肤、神经系统等多个系统,引起多种肺外并发症[10]。非流行年份MPP发病占吸入性肺炎的10%~20%左右,流行年份可超过30%[11]。儿童由于机体发育不完善,免疫功能较低,更易感染MP,患儿多见于学龄前儿童,近年来MPP发病年龄呈低龄化趋势[12]。MPP临床表现有发热、咳嗽、肺部啰音等症状体征,部分患儿反复发热、病程迁延,严重影响儿童身心健康。
MP侵入呼吸道上皮细胞后,可刺激机体产生大量炎性细胞因子,引起局部炎症反应,造成局部组织中性粒细胞、巨噬细胞浸润[6]。炎性细胞因子进入血液循环系统,使血清炎性因子水平发生变化,因此,血清炎性细胞因子能够反映机体感染情况[13]。TNF-α主要由单核细胞、巨噬细胞合成分泌,属于一种多肽类调节因子[14]。TNF-α与炎症反应密切相关,是一种致炎因子,其能够上调MHCⅠ类抗原、ICAM-1等黏附分子的表达,促进单核-巨噬细胞、血管内皮细胞等产生IL-6、IL-8等细胞因子,刺激机体炎症反应[15]。IL-6属于一种致炎因子,其主要由单核细胞、成纤维细胞等合成分泌,具有多种生物学功能,包括促进T细胞、B细胞增殖,刺激B细胞分泌免疫球蛋白,刺激急性期反应蛋白生产等。MP感染后,炎症急性期可大量产生IL-6,并参与肺部炎症病理性改变过程。IL-10是由单核-巨噬细胞、树突状细胞、T细胞等产生的抑炎因子,其主要通过抑制细胞表面分子、促炎因子、炎症趋化因子的基因表达,增加特异性、非特异性免疫分子的活性,起到抑炎的作用[16]。本研究结果显示,观察组血清IL-6、IL-10、TNF-α均高于对照组。表明,MPP患儿血清IL-6、IL-10、TNF-α呈高表达。
心肌组织细胞中含有大量的生物酶,这些生物酶在血浆中的活性很低。心肌细胞受损后,可造成细胞膜通透性改变,心肌酶从细胞内释放出来,进入血液循环,使血清中的心肌酶水平增加[17]。MPP心肌损害机制并不完全清楚,可能为MP感染后直接作用于心脏,使心肌受损;也可能为MP与心肌细胞有共同抗原,MP侵入机体后产生自身抗原,发生免疫应答,形成免疫复合物,导致心肌受损[18-19]。LDH、CK、AST、CPK-MB均为心肌酶,LDH、AST除了心肌外,还分布于人体多个脏器中,各种因素作用下所致的脏器损伤均可引起LDH、AST表达增加,因此,组织特异性、敏感度差[20]。CK、CPK-MB主要存在于心肌细胞内,血清中呈微量表达,具有较高敏感度,可反映心肌损害程度,常作为诊断心肌损伤的指标[21]。本研究结果显示,观察组的LDH、CK、AST、CPK-MB均高于对照组。表明,MPP患儿血清心肌酶表达上调,存在心肌损伤。
据报道,MPP急性期患儿C反应蛋白水平、外周血白细胞计数、血清LDH、AST、CK-MB、CK水平均显著高于MPP恢复期患儿和健康体检儿童[22]。Medjo等[23]的研究表明,血清炎性因子IL-10在急性期MPP发病机制中发挥重要作用。本研究结果显示,急性期MPP患儿的血清炎性因子、心肌酶水平高于恢复期MPP患儿。提示炎性因子可能参与了急性MPP发病过程,引起患儿心肌损伤,而经治疗转为恢复期后,炎症反应得到抑制,心肌损伤减轻。研究显示,MPP患儿经抗感染治疗后,血清TNF-α、LDH、AST、CK-MB、CK降低[24]。证实,MPP患儿经治疗后血清炎性因子及心肌酶的表达下调,临床上可作为判断治疗效果的指标。本研究结果显示,轻症MPP患儿的血清炎性因子心肌酶水平低于重症MPP患儿;普通MPP患儿的血清炎性因子、心肌酶水平均低于RMPP患儿。研究指出,RMPP组患儿心肌酶水平明显高于MPP组患儿[25]。本研究结果与之类似,提示重症MPP、RMPP患儿机体炎症反应、心肌损伤更明显。同时亦提示,血清炎性因子参与MPP发展过程,测定血清炎性因子与心肌酶水平有助于判断MPP患儿病程、病情。
综上所述,住院MPP患儿血清炎性因子与心肌酶均呈高表达,急性期、重症MPP与RMPP的升高更明显,可作为患儿病情程度及临床转归的预测因子。
