多技巧辅助输尿管软镜治疗复杂性肾下盏结石的临床观察*
2020-12-21陈一峰庞桂建刘成倍庞宽谭宝飞欧玉祥
陈一峰,庞桂建,刘成倍,庞宽,谭宝飞,欧玉祥
(广西医科大学第六附属医院 泌尿外科,广西 玉林537000)
目前,肾下盏结石是泌尿系结石微创治疗的难点之一,尤其是复杂性肾下盏结石。输尿管软镜前端可弯曲进入各个肾盏,是治疗肾下盏结石的主要方式之一。但肾盂肾下盏漏斗部夹角(infundibulopelvic angle,IPA)过小时,输尿管软镜碎石效果并不理想[1]。本文回顾性分析2017年5月-2019年6月本科采用3种技巧[套石篮移位结石、B超定位下细针辅助移位结石和超微通道经皮肾镜取石术(super-mini percutaneous nephrolithotomy,SMP)]辅助输尿管软镜治疗102例复杂性肾下盏结石患者的临床资料,探讨这3种技巧的安全性及有效性。现报道如下:
1 资料与方法
1.1 一般资料
本组患者共102 例。其中,男55 例,女47 例;年龄21~65 岁,平均43 岁;均为肾下盏结石,单侧肾结石67 例,双侧肾结石35 例,本次研究只处理一侧肾结石;多发结石41 例,单发结石61 例;轻度肾积水34 例,无肾积水68 例,合并有尿路感染21 例;结石大小1.5~2.5 cm,平均2.0 cm;IPA 21.5°~75.6°,平均62.3°。
1.2 方法
1.2.1 手术器械德国STORZ 公司电子输尿管软镜及输尿管软镜导引鞘12F/14F、Wolf 8/9.8F 输尿管硬镜和电视摄像系统;科医人100 W 钬激光机和200µm 钬激光光纤;Boston 公司生产的F3.5 斑马导丝;Cook公司生产的18G穿刺针;杭州好克光电仪器公司产的超细经皮肾镜。
1.2.2 手术方法所有患者行气管内插管全身麻醉,取截石位。先用8/9.8F输尿管硬镜探查术侧输尿管,直达肾盂,将斑马导丝置入肾盏内后,退镜。顺着斑马导丝将12/14F 的软镜鞘置入肾盂。在STORZ电子输尿管软镜通过鞘直视下进入肾集合系统,依次探查上、中、下盏,见到结石后,置入200µm 钬激光光纤并碎石,能量设置为0.4~1.0 J/20~40 Hz,从边缘逐步粉碎结石(蚕食样)至粉末化。结石可见但软镜无法触及的结石,使用套石篮将其转移至肾中上盏再碎石(附图)。若套石篮难以套取结石,则改为斜仰卧位,采用B超精确定位下细针穿刺,并在软镜直视下将结石顶起移位,再碎石。如经上述处理仍无法成功碎石,则经B超定位下细针穿刺口采用SMP碎石。术中常规留置7F双J管。术后第1天复查腹部泌尿系X线片明确双J管位置,无特殊情况的患者术后1 或2 d 出院。患者术后1 个月返院拔除双J 管,3 个月后复查CT评估结石清除情况。
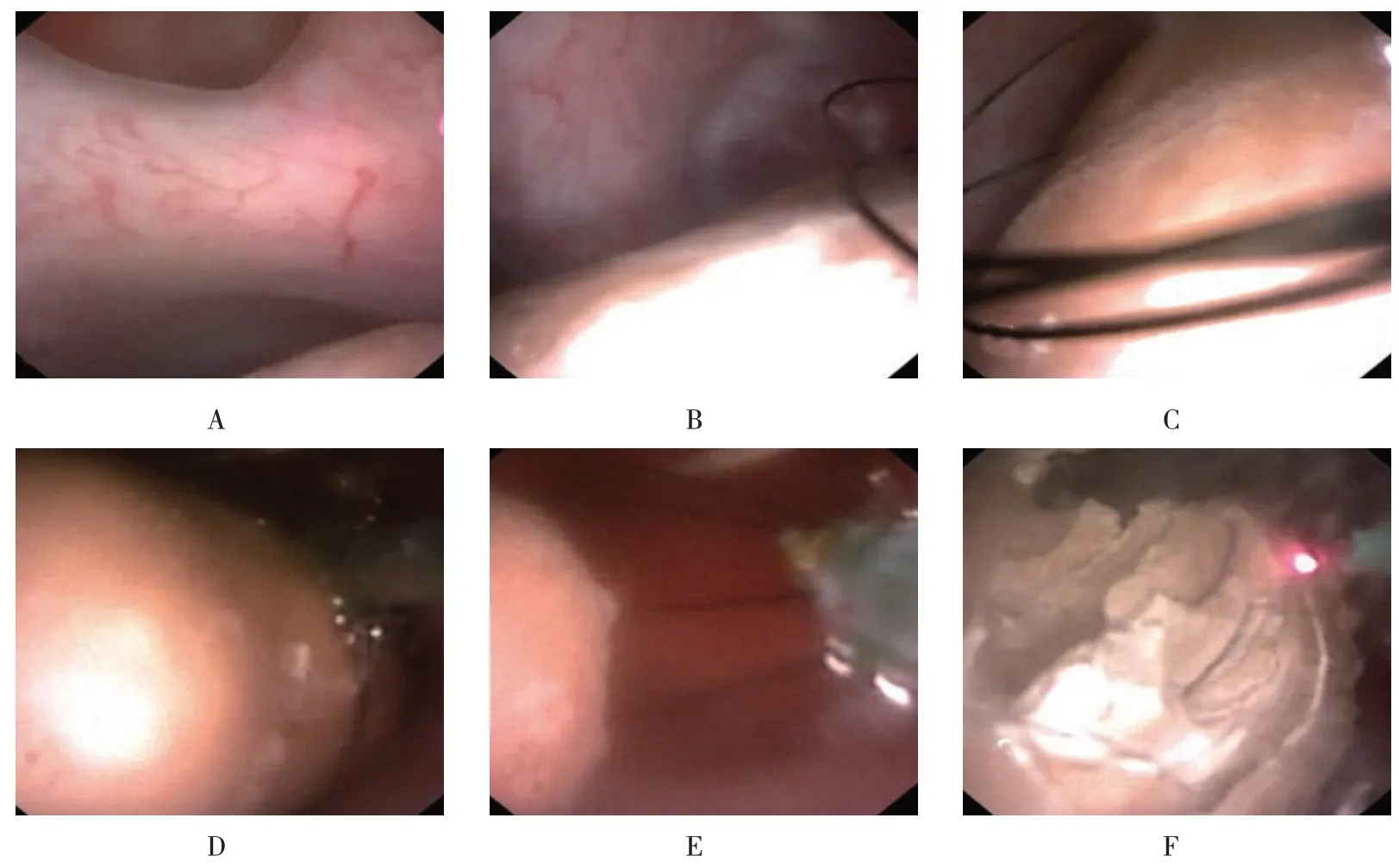
附图 套石篮移位结石Attached fig.Moving the stone with a stone basket
2 结果
102例患者中,60例使用套石篮将结石转移至肾中上盏,能成功粉碎;13 例套石篮套不到的结石,采用B 超定位下细针穿刺,能成功移位并粉碎结石,其中有2例初始时软镜下未见结石,经穿刺针注入亚加蓝溶液引导后,成功寻到结石,并成功碎石;29例套石篮和细针穿刺无法移位的结石,需从原穿刺口应用SMP 取石。手术时间0.5~3.0 h,平均2.1 h;术后住院时间2.0~3.0 d,平均1.5 d;术中出血0~50 mL,;平均12 mL;术后3个月复查CT,结石清除率为91.2%(93/102);无输尿管撕脱、输尿管穿孔及感染性休克等严重并发症发生。
3 讨论
肾下盏结石的解剖位置和空间结构比较特殊,尤其是复杂性的肾下盏结石,是泌尿系较难治疗的结石之一。目前,针对肾下盏结石,有效的微创治疗方式主要有体外冲击波碎石术(extracorporeal shock-wave lithotripsy,ESWL)、经皮肾镜取石术(percutaneous nephrolithotomy,PCNL) 和输尿管软镜下取石术(flexible ureteroscopic lithotomy,FURL)等。ESWL治疗虽然简单方便,但排石困难,且多次ESWL对肾组织有一定的损害,甚至造成肾功能不可逆的损伤。有研究[2]发现,在相同情况下,FURL 的结石清除率优于ESWL。微创经皮肾镜取石术(minimally invasive percutaneous nephrolithotomy,MPCNL)从PCNL 优化而来,是处理肾下盏结石的有效方法之一,结石清除率较高,但仍存在对肾实质损伤大的可能,在肾积水较少的情况下,穿刺出血的风险较高[3]。而FURL 具有可弯曲性,能灵活进入各个肾盏处理结石,创伤较小,逐渐成为治疗肾下盏结石的有效方式[4]。本研究102 例患者均在多技巧辅助下完成手术,结石清除率达到91.2%(93/102),明确了3 种技巧(套石篮移位结石、B 超定位下细针穿刺辅助移位结石和SMP)辅助FURL 处理肾下盏结石的有效性。
FURL 在肾下盏结石的治疗中,受IPA 的影响较大。中国专家共识在2016年指出,当IPA>30°时,软镜钬激光碎石术清石率为92.5%,当IPA≤30°时,软镜钬激光碎石术清石率为38.5%[5]。IPA过小,会影响输尿管软镜头端的弯曲角度,特别在钬激光光纤插入光纤工作通道后,因光纤本身的韧性,使软镜头端弯曲度受限更大,部分肾下盏结石无法触及,若用力过度,软镜手柄可能导致输尿管软镜损毁或光纤折断。但有学者[6]回顾性分析了36 例IPA <30°的肾下盏结石,均使用FURL 处理,结果显示,寻石成功率100.0%,一期手术结石清除率63.9%;该学者认为,IPA 主要影响排石过程而非影响手术中寻石,说明:随着手术技巧的提高和器械的进一步发展,降低了IPA 对FURL 处理肾下盏结石疗效的影响。手术技巧是影响寻石成功和碎石成功的关键因素。周益军等[7]研究认为,通过套石篮辅助输尿管软镜可有效提高结石清除效果,且未增加术后并发症发生概率。在软镜下找不到下盏结石时,术中尽量让患者取头低脚高位,同时将手术床向健侧倾斜,使肾盏口斜向下方,助手将患侧肾区抬高或抖动,有时可以发现因输尿管软镜弯曲角度受限而无法发现的结石。若结石可见,但显露不佳或光纤难以到达粉碎位置时,使用套石篮将结石套取至肾盂和肾中上盏等位置,可更好地粉碎结石。在碎石过程中,较大残石落入下盏时,也可通过上述方法处理。本研究中,60 例患者应用套石篮移位结石的方式,成功处理了肾下盏结石,总体结石清除率为91.2%(93/102),术中术后无输尿管撕脱和穿孔等严重并发症,验证了上述方式的有效性及安全性。
本研究部分病例输尿管软镜可见结石,但经其他方法,如:改变体位、抬举肾区或套石篮移位结石等,仍无法有效碎石时,笔者则采用斜仰卧位B超引导下经皮穿刺,输尿管软镜直视下用穿刺针将结石推动移位后,调整输尿管软镜前光纤位置至结石处,再将结石粉碎。必要时激光碎石波动可多次调整,或联合套石篮移位结石至合适位置后再碎石。软镜直视下的穿刺针操作,可减少其对肾实质及肾盏的损伤,避免术后大出血等并发症。杨文增等[8]进行了46例B超引导下穿刺针辅助输尿管软镜处理肾下盏结石的研究,46 例患者手术顺利,结石寻及率为93.5%(43/46),碎石成功率为91.3%(42/46),其他碎石方法碎石4 例,总体结石清除率为100.0%,无感染性休克、输尿管穿孔和撕脱等严重并发症发生。张际青等[9]研究显示,通过B超引导经皮肾穿刺针,有助于输尿管软镜下辨认肾盏憩室,提高FURL的手术成功率。要注意的是,该操作术前体位需摆放到位,并模拟穿刺操作,判断体位空间,以便术中具体操作,需具有丰富经验的主刀医生和团队配合。本研究102 例患者中,有13例经上述处理后成功碎石,其中有2例初始时软镜下未见结石,经穿刺针注入亚甲蓝溶液引导后,成功寻到结石,并成功碎石。
部分复杂肾下盏结石在经上述处理后(改变体位、套石篮及穿刺针辅助等方式)仍无法碎石的,需采取其他的治疗方式。2016年版软性输尿管镜中国专家共识认为,软镜可联合微通道PCNL处理复杂性结石[5,10]。郭景阳等[11]研究认为,超微通道结合输尿管软镜治疗肾多发结石,具有结石清除率高、并发症少、住院时间短且安全有效的优点。本研究中,29例患者在SMP 辅助下碎石成功。通过辅助的穿刺针道,在软镜直视下扩张SMP 的工作通道,可减少肾穿刺及扩张过程中对肾实质的副损伤,达到快速、精确穿刺、并彻底清除结石的目的。同时,术中存在肾和输尿管两处通道,可保持较低的肾盂灌注压,减少感染等并发症。本研究的治疗方式需要术者具有熟练的手术操作技巧,但限于样本量少,结果可能存在一定偏倚。
综上所述,通过多技巧(套石篮移位结石、B超定位下细针穿刺移位结石和SMP)辅助输尿管软镜治疗复杂性肾下盏结石,并发症少、恢复快、住院时间短,可明显提高结石清除率。本文为治疗复杂性肾下盏结石提供了有效且易实现的微创治疗思路,是安全、有效的方法。
