内镜下冷圈套器和热圈套器切除结直肠小息肉疗效和安全性研究的Meta分析
2020-12-21刘婧卢静怡杨兰芳姚萍
刘婧,卢静怡,杨兰芳,姚萍
(新疆医科大学第一附属医院 消化内科,新疆 乌鲁木齐830000)
结直肠息肉是从结直肠表面黏膜突起到肠腔的隆起性病变,在未确定病理性质前均称为息肉。结直肠息肉并发症较多,且易癌变。内镜下确诊为结直肠息肉的患者应及时行内镜下切除,以降低结直肠癌的发生率及死亡率[1-2],约76.00%的结直肠息肉为小息肉(≤10 mm)[3],主要采用热圈套器切除术(hot snare polypectomy,HSP)和冷圈套器切除术(cold snare polypectomy,CSP)。HSP 指圈套器息肉切除伴电烧,CSP 指无通电的圈套器切除术。有研究[4]显示,HSP用高频电进行切除时,能对小血管起到收缩作用,从而达到止血效果,但电刀的使用不仅增加费用成本,而且会产生热辐射损伤,延迟的灼烧作用可能扩大溃疡面并损伤黏膜下动脉,增加迟发性出血和穿透性浆膜炎等术后并发症的发生风险;无电切的CSP,具有操作相对简单且无热损伤的优点,但无电凝止血,有潜在的出血风险和较低的完整切除率[5]。既往研究[6]显示,CSP的完整切除率约为44.00%~96.00%,较低的切除率会使息肉复发,反复操作将导致侵入性创伤。目前,小息肉(≤10 mm)的最佳切除方法尚无统一指南,采用CSP还是HSP仍存在争议。本研究整理了近年来关于小息肉切除的相关文献,并进行Meta分析,客观评价CSP与HSP切除小息肉的安全性和有效性。
1 资料与方法
1.1 检索策略
遵照PRISMA 指南,计算机检索2010年-2020年6 个医学数据库(3 个英文数据库:PubMed,Cochrane Library和Embase;3个中文数据库:中国知网、维普和万方)发表的关于比较冷圈套器和热圈套器切除小息肉的临床研究,根据纳入和排除标准筛选文献。语言设定为中文和英文。检索关键字为:结直肠息肉、冷圈套息肉切除、热圈套器息肉切除、随机对照试验(randomized control trial,RCT)、HSP、CSP和polypectomy等。
1.2 纳入和排除标准
纳入标准:①研究类型为RCT;②纳入对象符合肠息肉诊断标准,且肠息肉直径≤10 mm;③观察指标为完整息肉切除率、息肉回收率、腹部不适、迟发性出血、穿孔和手术时间。排除标准:①综述、经验或个案等文献;②重复发表的文献;③统计出现明显错误的文献;④息肉直径>10 mm。
1.3 数据提取及文献质量评价
由两名具有消化专业知识的研究者根据标题和关键词进行检索,并初步筛选可能符合纳入标准的文献。阅读全文后进一步筛查,确定最终纳入的文献。两名研究者独立提取数据,并交叉核对结果。纳入数据包括:①基线资料:纳入文献的第一作者、发表时间、息肉数目、息肉大小、内镜下切除方法和圈套器类型;②观察指标:息肉完整切除率、息肉回收率、腹部不适、迟发性出血和穿孔、总操作时间和仅息肉切除时间。组织病理显示切缘阴性,为完整切除。采用Jadad 量表对纳入的文献进行评分,总分为7 分,≤3 分视为低质量研究,4~7分视为高质量研究。如有异议,请第3位研究者一起商定。
1.4 统计学方法
采用RevMan 5.3 统计软件进行Meta 分析。计数资料用比值比(odds ratio,)分析,计量资料用加权均数差(weighted mean difference,WMD)分析。P<0.05 为差异有统计学意义。用CochraneQ检验进行异质性分析,再用随机效应模型合并分析。I2<25%、25%<I2<75%和I2>75%分别代表轻度、中度和重度异质性。用漏斗图表示发表偏倚情况。
2 结果
2.1 文献纳入情况
按照本研究的检索策略,共检索到987 篇文献,去除重复文献,反复阅读摘要和全文,剔除不符合纳入标准的文献,最终纳入11篇文献[6-16],共纳入息肉数6 196 例。其中,CSP 2 769 例,HSP 3 427 例,息肉直径≤10 mm。所有文献Jadad 评分>3 分,平均5.1 分,均为高质量文献。纳入文献的基线资料见附表。文献筛选流程见图1。漏斗图对称,提示所纳入的研究无明显发表偏倚。见图2。

附表 纳入文献的基线资料Attached table Baseline characteristics of included studies

图1 文献筛选流程Fig.1 Flow chart of studies selection
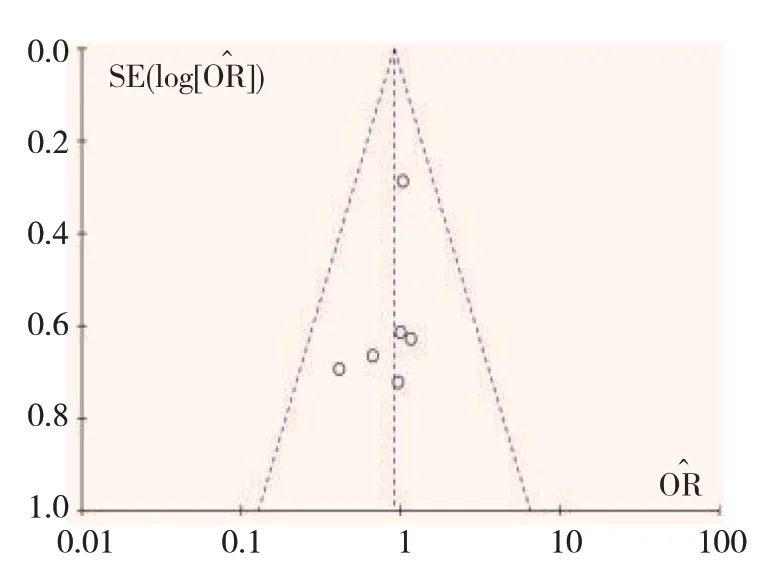
图2 漏斗图Fig.2 Funnel plot
2.2 Meta分析结果
2.2.1 息肉完整切除率共9篇文献对息肉完整切除率进行了分析。结果显示:CSP和HSP的息肉完整切除率分别为91.96%和91.38%,两组比较,差异无统计学意义(P>0.05,=0.79,95%CI:0.49~1.26)。异质性检验提示各研究间有中度异质性(I2=54%)。见图3。
2.2.2 息肉回收率共纳入8篇文献,异质性检查提示各研究间无异质性(I2=0%)。CSP 的息肉回收率为97.63%,HSP 的息肉回收率为98.21%,两者比较,差异无统计学意义(P>0.05,O R^=0.91,95%CI:0.61~1.36)。见图4。
2.2.3 手术时间共7 篇文献对手术时间进行分析,手术时间分为总操作时间和仅息肉切除时间。其中4 篇文献报道了总操作时间,即从结肠镜进入肛门、镜检和息肉切除至结肠镜离开肛门的总时间;4篇文献报道了仅息肉切除时间。结果显示:CSP的总操作时间短于 HSP (P<0.05, MD=-7.44,95%CI:-9.29~-5.60,I2=75%)。见图5。CSP仅息肉切除时间短于HSP (P<0.05, MD=-0.33,95%CI:-0.39~0.26,I2=86%)。见图6。各研究间有重度异质性。
2.2.4 术后并发症共10 篇文献报道了术后并发症的观察结果。包括腹部不适、穿孔和迟发性出血。有2 篇文献报道了患者术后是否出现腹部不适症状,CSP 和HSP 术后腹部不适的发生率分别为2.61% 和0.34%,两者比较,差异有统计学意义(P<0.05,=9.75,95%CI:1.16~82.11)。见图7。8篇文献报道了是否出现肠穿孔,CSP的穿孔率为0.00%,HSP 的穿孔率为0.17%,两者比较,差异无统计学意义(P>0.05,=0.21,95%CI:0.01~4.49)。见图8。有10 篇文献报道了迟发性出血,CSP 和HSP 术后迟发性出血发生率为0.08% 和0.87%,两者比较,差异有统计学意义(P<0.05,=0.23,95%CI:0.07~0.80,I2=17%)。各研究间有轻度异质性。见图9。

图3 息肉完整切除率比较的森林图Fig.3 Forest plot of comparison of the complete resection rate
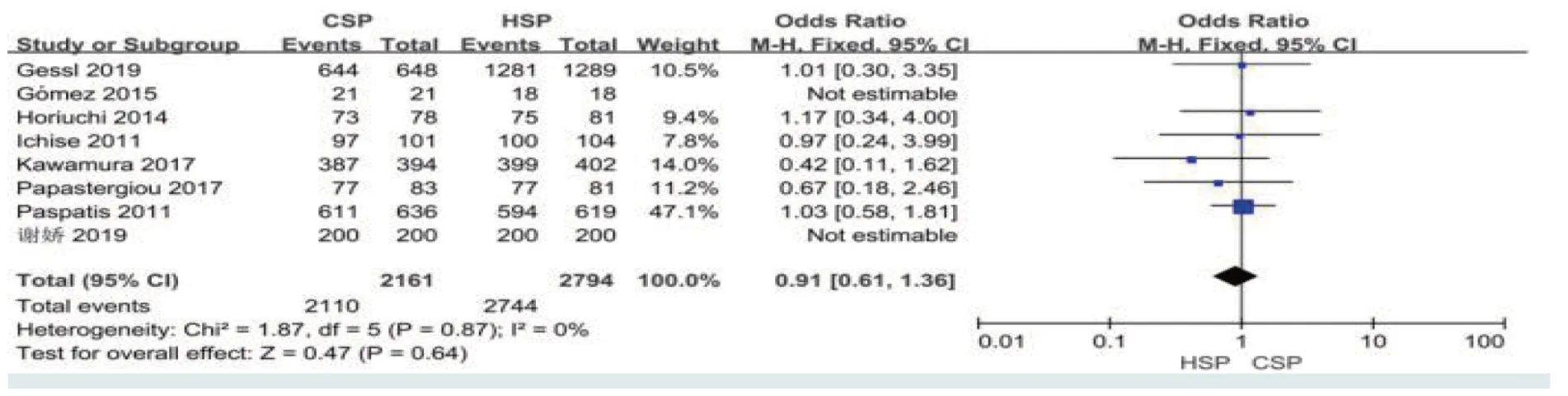
图4 息肉回收率比较的森林图Fig.4 Forest plot of comparison of the polyp recovery rate

图5 总操作时间比较的森林图Fig.5 Forest plot of comparison of the total procedure time
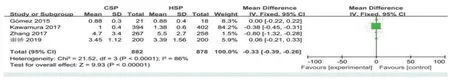
图6 仅息肉切除时间比较的森林图Fig.6 Forest plot of comparison of the polypectomy removal time
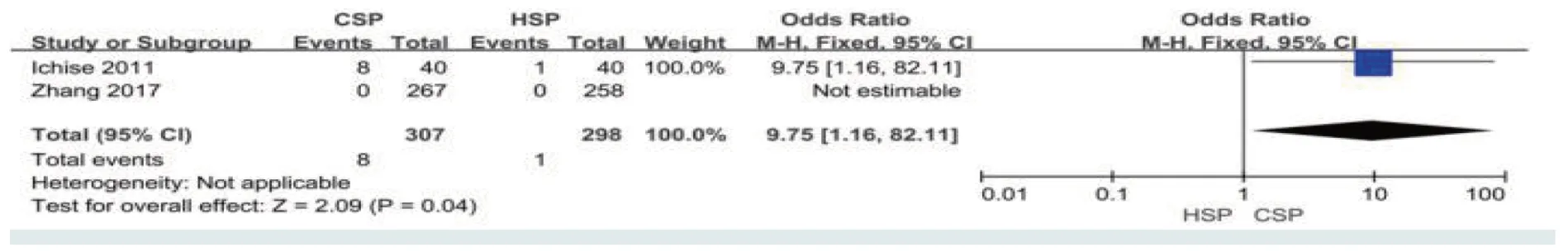
图7 术后腹部不适比较的森林图Fig.7 Forest plot of comparison of postoperative abdominal discomfort

图8 穿孔率比较的森林图Fig.8 Forest plot of comparison of the perforation rate

图9 迟发性出血率比较的森林图Fig.9 Forest plot of comparison of the delayed bleeding rate
3 讨论
息肉的不完整切除是导致息肉复发的主要因素,反复多次的侵入性操作,也会加重患者的身心负担和经济压力[17]。高达10.00%~27.00%的间期结直肠癌发生在息肉切除不完全部位。由此可见,提高息肉完整切除率具有重要意义[18]。术后息肉的回收与病灶的组织学评估、术后肠镜的随访间隔和是否需要进一步治疗有着直接关系。NICCUM等[19]的研究表明,结肠小息肉病理学诊断为高级别瘤变的有10.00%。如果不能有效回收并及时行病理分析,可能会造成漏诊,延误治疗时机。本研究显示,对于≤10 mm 的小息肉,CSP 和HSP 的完整息肉切除率和息肉回收率比较,差异均无统计学意义,与ZUCHELLI等[20]的研究结果一致。本研究还显示,无论是总操作时间还是仅息肉切除时间,CSP的用时均少于HSP。如果能有效缩短手术操作时间,就可改善患者术后身心状态,并能提高内镜室每天的手术效率。随着胃肠镜检查的普及,内镜检查及镜下手术操作的数量也大幅增加。在不影响手术效果的前提下,采用操作时间较短的术式,能缩短其他患者的预约等待时间,使患者尽早治疗,让更多患者受益。
息肉切除术常会引起术后出血和穿孔等并发症,术后并发症发生率常作为评估操作安全性的主要指标。本研究观察了腹部不适、迟发性出血和穿孔3种术后并发症。术后腹部不适会影响患者的生活质量,但本研究只1 篇文献中有患者出现了腹部不适症状。迟发性出血可能导致再次行结肠镜检查和镜下治疗。急诊内镜下肠腔内充血,镜下视野不佳,增加了内镜操作者诊断和治疗的难度,严重者可能会导致失血性休克,危及生命,需住院抢救并紧急输血。术后穿孔会导致腹腔内感染,但穿孔的发生率较低,本研究中只有2 例患者在HSP 术后出现穿孔,CSP 和HSP 的穿孔率比较,差异无统计学意义。迟发性出血的危险性高于腹部不适,虽然CSP术后腹部不适的发生率高于HSP,但CSP 的迟发性出血率低于HSP。因此,在术后并发症方面,CSP术式优于HSP。
本研究尚存在一些不足:①所纳入的均为已发表文献,语言类型仅中文和英文,存在地区限制,文献种类不够全面;②文献中对于操作时间的计算相对主观,不同的操作者可能存在较大偏差,各研究间的异质性也较大,与操作者内镜技术有差异相关;③存在一些不可控制的混杂因素或其他偏倚。但本Meta 分析提供了大样本数据,且文献质量评估均为高质量文献。大部分研究间的异质性较低,甚至无异质性,对称性的漏斗图提示本研究不存在发表偏倚,结果相对客观可靠。
本研究结果显示,CSP 和HSP 息肉完整切除率、回收率和穿孔率比较,差异均无统计学意义,且CSP操作时间少于HSP、迟发性出血率低于HSP。因此,建议对于≤10 mm的小息肉,优先选择CSP。
