射血分数下降的心力衰竭患者常规剂量沙库巴曲缬沙坦与靶剂量ACEI疗效对比:真实世界队列研究
2020-12-15戴聪胡龙龙邹凯阮月华杨慧黎雨民郭方君叶赛陈洋唐良吴延庆吴清华程晓曙杨人强
戴聪 胡龙龙 邹凯 阮月华 杨慧 黎雨民 郭方君 叶赛 陈洋 唐良 吴延庆 吴清华 程晓曙 杨人强
南昌大学第二附属医院心血管科(南昌330006)
流行病学资料估算,我国心力衰竭患者约450万[1]。近年来,基于指南的标准治疗提高了心衰患者生存率,但住院患者的病死率仍高于4.1%[2]。通过大量临床研究证实沙库巴曲缬沙坦(2017年新上市的抗心衰药物,简称诺欣妥)可减少心衰患者住院及死亡风险[3-6]。SAVARESE等[7]研究结果证实,心衰患者服用靶剂量(400 mg/d)的诺欣妥,与服用靶剂量的ACEI比较,能进一步降低患者20%心血管事件发生率,并从各方面改善健康相关生存质量。然而笔者前期研究表明,诺欣妥真实使用平均剂量仅为136.18 mg/d,仅仅接近靶剂量的一半[8]。据相关文献,即使在发达的美国,也仅有接近3%的心衰患者才能获得真正靶剂量的诺欣妥治疗[9]。在真实世界中服用低于靶剂量诺欣妥的多数心衰患者,除了价格问题,是否还存在其他原因导致治疗不达标;与使用靶剂量的ACEI比较,是否具有相同的治疗效果,目前尚未有相关临床研究证实。本研究为回顾性队列研究,基于真实世界中射血分数下降的心衰(HFrEF)患者服用常用剂量的诺欣妥,与靶剂量的ACEI治疗效果对比。
1 资料与方法
1.1 一般资料选取2017年9月1日至2018年12月31日期间在南昌大学第二附属医院进行治疗的扩张型心肌病心衰患者作为研究对象。根据用药方案不同,分为观察组(使用诺欣妥)和对照组(未用诺欣妥)。观察组(111例)中,男91例,女20例;年龄21 ~86岁,平均(58.96 ± 17.08)岁。对照组(112例)中,男88例,女25例;年龄23~86岁,平均(62.72±14.56)岁。基线特征见表1。
1.2 纳入标准和排除标准纳入标准:(1)符合国内扩张型心肌病指南制定的诊断标准[10];(2)符合HFrEF(射血分数<40%)患者,且心功能等级(纽约心脏病协会分级)>1级;(3)患者满足18周岁以上,具有良好的沟通能力和依从性。排除标准:(1)存在诺欣妥禁忌证患者;(2)既往有恶性肿瘤病史;(3)妊娠及哺乳患者。
1.3 治疗方法观察组首先给予扩张型心肌病心衰患者常规治疗(ACEI+醛固酮受体拮抗剂+β受体阻滞剂+利尿剂),再停用血管紧张素转化酶抑制剂36 h,改用诺欣妥(50 mg/次,2次/d)口服,依据患者血压等实际情况,增加或减少初始剂量。对照组给予扩张型心肌病心衰患者常规治疗,当ACEI引起血管性水肿等严重不良反应,则改用ARB类药物。ACEI从小剂量开始服用,前期每两周调整一次剂量,直至达到最佳剂量并维持,整个过程需个体化;诺欣妥和ARB类药物调整方式与ACEI类似。两组患者连续治疗18个月,并定期至医院随访。
1.4 观察指标观察我院真实世界HFrEF患者住院天数及次数、诺欣妥和ACEI/ARB使用剂量情况、临床有效性、各项实验室指标变化及不良事件发生情况。临床有效性根据患者治疗前后的临床症状(胸闷、气促、水肿等心衰症状)及心功能改善情况分为显效、有效和无效。显效:患者临床症状明显好转,且心功能改善2级;有效:患者临床症状较前好转,且心功能改善=1级;无效:患者临床症状无好转甚至加重,且心功能改善<1级。总有效率=(显效+有效)例数/总例数×100%。各项实验室指标包括一般情况(收缩压),心脏结构[左室舒张末期内径(LVEDD)、左心射心分数(LVEF)],心脏功能[明尼苏达生活量表(MLHFQ)评分)、6 min步行试验(6MWT)]及BNP。MLHFQ评分是通过问卷调查的形式对心衰患者生存质量进行评估,得分越高代表生存质量越差[11]。不良事件分为不良反应(与低血压、干咳以及其他事件有关)和严重复合事件(与血管性水肿、恶性心律失常、猝死和其他事件有关)。

表1 两组患者一般资料Tab.1 General information of patients in both groups例(%)
1.5 统计学方法用SPSS 24.0软件对数据进行处理,计数资料表示为例(%),组间比较采用χ2检验;计量资料表示为均数±标准差,组间比较采用t检验,以P <0.05表示差异有统计学意义。
2 结果
2.1 随访时间及住院情况对照组随访时间为296 ~744 d,中位随访时间为562 d;观察组随访时间为253 ~706 d,中位随访时间为504 d。对照组的住院次数及时间都高于观察组(P <0.05)。见表2。
表2 两组患者的住院情况比较Tab.2 Comparison of hospital admissions between the two groups ±s
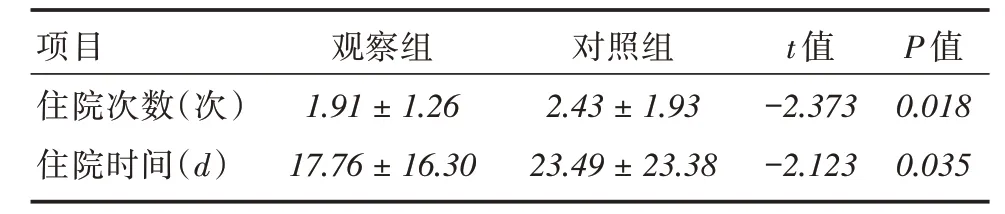
表2 两组患者的住院情况比较Tab.2 Comparison of hospital admissions between the two groups ±s
项目住院次数(次)住院时间(d)观察组1.91±1.26 17.76±16.30对照组2.43±1.93 23.49±23.38 t 值-2.373-2.123 P 值0.018 0.035
2.2 药物使用情况及临床有效率在真实世界心衰患者治疗中,诺欣妥平均使用剂量为138.96 mg,使用剂量范围为25 ~400 mg/d,2例达到靶剂量(400 mg/d),靶剂量率为1.8%。ACEI/ARB共有53例(依那普利及贝那普利分别为38例、15例)达到靶剂量,靶剂量率为47.3%。见表3。观察组的总有效率高于对照组(P <0.05)。观察组心功能改善共77例(3级1例,2级24例,1级52例);对照组心功能改善共67例(3级1例,2级5例,1级61例)。见表4。
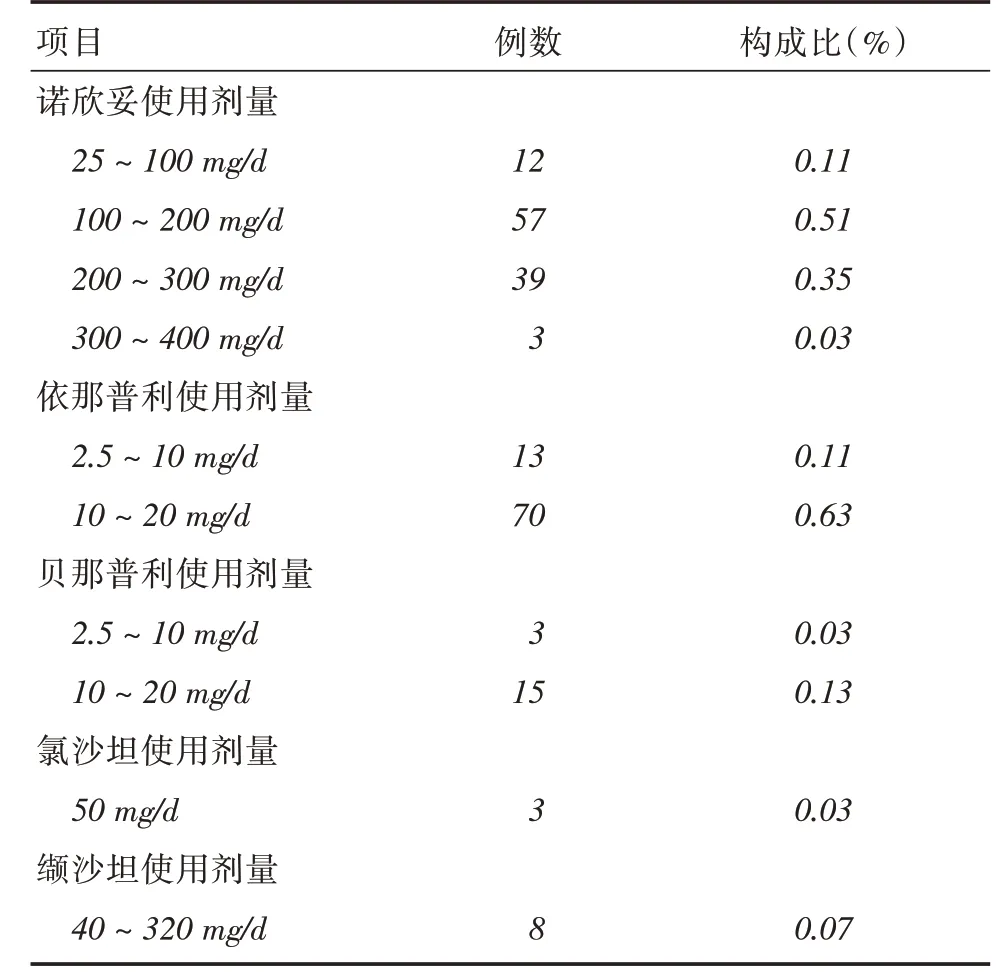
表3 诺欣妥及ACEI/ARB 的使用剂量情况Tab.3 The actual dosage of Sacubitril⁃Valsartan and ACEI/ARB
2.3 各项实验室指标变化观察组治疗后MLHFQ评分及BNP均低于对照组,收缩压下降幅度、6MWT均高于对照组(P <0.05)。两组治疗后的LVEDD较治疗前均下降,LVEF较治疗前均增加(P <0.05)。见表5。

表4 两组临床有效率情况Tab.4 Clinical efficiency of the two groups 例(%)
表5 两组各实验室指标比较Tab.5 The indexes of the two groups were compared ±s
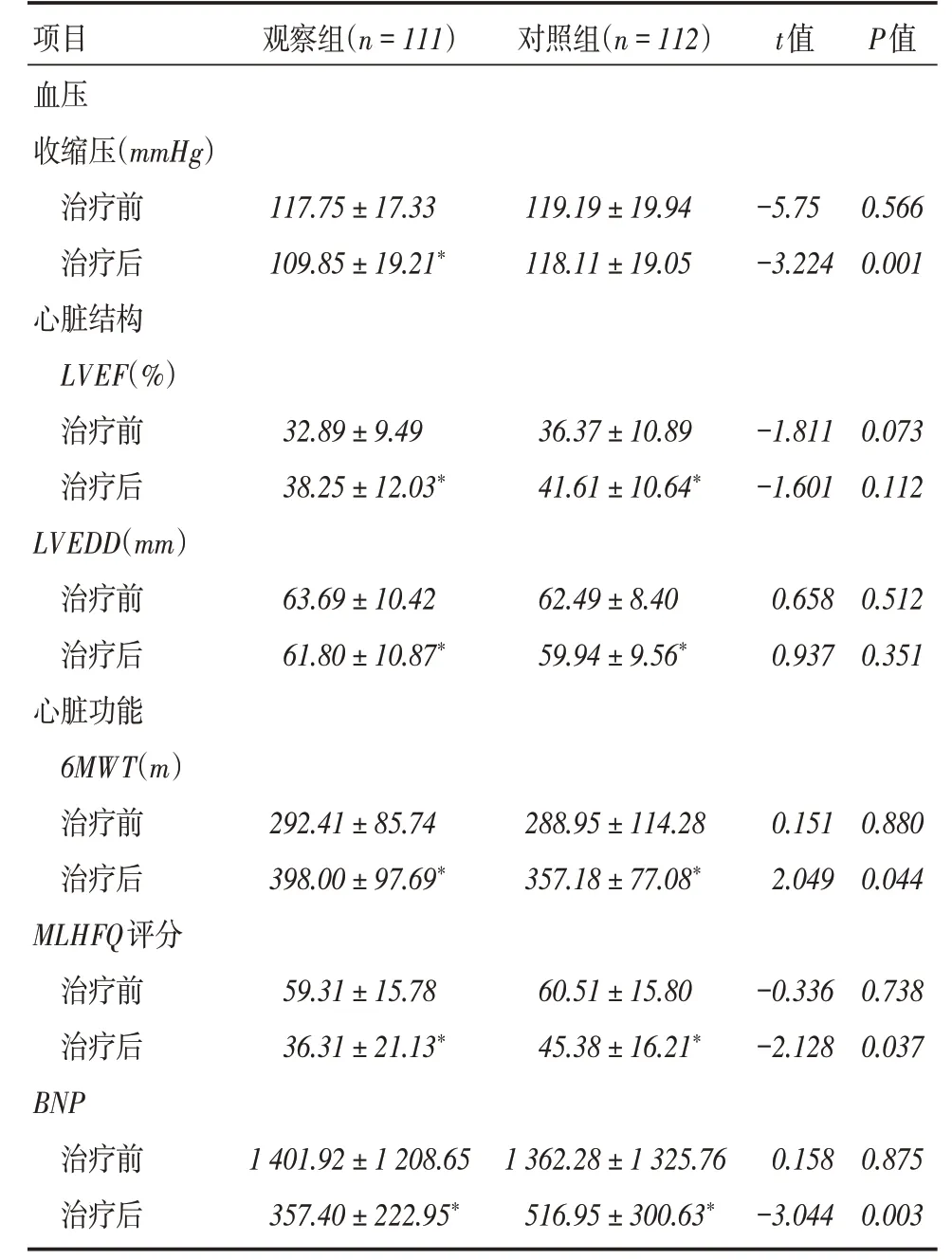
表5 两组各实验室指标比较Tab.5 The indexes of the two groups were compared ±s
注:与同组治疗前比较,*P <0.05
项目血压收缩压(mmHg)治疗前治疗后心脏结构LVEF(%)治疗前治疗后LVEDD(mm)治疗前治疗后心脏功能6MWT(m)治疗前治疗后MLHFQ评分治疗前治疗后BNP治疗前治疗后观察组(n=111)117.75±17.33 109.85±19.21*32.89±9.49 38.25±12.03*63.69±10.42 61.80±10.87*292.41±85.74 398.00±97.69*59.31±15.78 36.31±21.13*1 401.92±1 208.65 357.40±222.95*对照组(n=112)119.19±19.94 118.11±19.05 36.37±10.89 41.61±10.64*62.49±8.40 59.94±9.56*288.95±114.28 357.18±77.08*60.51±15.80 45.38±16.21*1 362.28±1 325.76 516.95±300.63*t值-5.75-3.224-1.811-1.601 0.658 0.937 0.151 2.049-0.336-2.128 0.158-3.044 P值0.566 0.001 0.073 0.112 0.512 0.351 0.880 0.044 0.738 0.037 0.875 0.003
2.4 患者随访期间的不良事件情况观察组随访期间,患者出现不良事件共7例(不良反应5例和严重复合终点事件2例)。不良反应5例都为低血压,患者经减量剂量后均明显缓解。严重复合终点事件2例均为死亡(均死于急性左心衰),病死率为1.80%。对照组随访期间,患者出现不良事件共18例(不良反应11例和严重复合终点事件7例)。不良反应11例为干咳,患者经调整为ARB治疗后均明显缓解。严重复合终点事件7例均为死亡(4例死于急性左心衰,1例死于心源性猝死,2例死于恶性心律失常),病死率为6.25%。观察组随访期间的严重复合终点事件发生较对照组少(RR=0.288;95%CI:0.056 ~1.355;P=0.178)。
3 讨论
本研究结果显示在真实世界中HFrEF患者使用诺欣妥的平均剂量不足目标剂量的一半,为138.96 mg,且仅仅1.8%患者达到靶剂量。这远低于ACEI达到靶剂量的47.3%。通过结合研究结果及随访情况并分析得出[8],诺欣妥对血压影响较大[12],致使剂量无法更大程度地增加,这是真实世界服用诺欣妥剂量偏低的最主要原因。因此,本研究新颖之处是首次对HFrEF患者进行常用剂量诺欣妥与靶剂量ACEI的对比治疗,诺欣妥在剂量更小的情况下,在抑制心室重构及改善生活质量方面不逊于靶剂量ACEI。在18个月随访期间,观察组的MLHFQ评分、BNP下降幅度、6MWT增加幅度和临床有效率均高于对照组,住院次数及时间均低于对照组(P <0.05),说明对于改善心衰患者的临床症状而言,常用剂量的诺欣妥的效果要优于ACEI。
诺欣妥是心血管领域新研发的一种新型抗心衰药物,口服后迅速分解为脑啡肽酶抑制剂和缬沙坦,前者通过减少利钠肽系统降解从而升高利钠肽及其他内源性血管活性肽的水平[13-14]。DESAI等[17]研究证明诺欣妥优于ACEI,可进一步降低心衰患者住院率及心血管死亡风险。因此,目前国内及欧美心衰权威指南已将诺欣妥作为Ⅰ类推荐治疗药物[13,15]。VELAZQUEZ等[16]研究进一步证实:在住院期间,使用诺欣妥治疗的急性失代偿性心衰稳定HFrEF患者较使用ACEI的患者有更好的安全性和疗效。根据2019年欧洲心脏病学年会最新发布的EVALUATE & PROVE两大研究结论表明:诺欣妥在改善患者生存质量,逆转心脏重构方面都优于依那普利[17-18]。
本研究证实诺欣妥和ACEI都能改善心衰患者的心脏结构,通过比较两组治疗前后的LVEF和LVEDD,发现LVEF明显增加和LVEDD显著降低(P <0.05)。但两组之间对比差异无统计学意义(P >0.05),表明与靶剂量的ACEI比较,常用剂量诺欣妥在抑制心室重构方面并不处于劣势。笔者认为主要是由于诺欣妥服用剂量远低于靶剂量,造成实验结果与EVALUATE & PROVE两大研究结果存在差异。有研究[19]证实,与依那普利相比,心衰患者服用低于目标剂量的诺欣妥仍将获得更大的益处。在治疗心衰患者过程中,通过对比观察组和对照组,前者的不良反应、病死率均较低,说明诺欣妥坦的安全性高,值得临床上广泛推广。
综上所述,常用剂量的诺欣妥在抑制心室重构方面与靶剂量的ACEI不相上下,且在改善患者生存质量方面更优。但本研究也存在一些不足,由于是回顾性研究,各患者随访时间无法统一,相差较大。本研究只纳入扩张型心肌病导致心衰患者的数据,其他病因导致心衰患者服用常规剂量诺欣妥治疗效果如何,有待进一步研究。本研究也纳入18例收缩压低于100 mmHg的服用诺欣妥患者的数据,在18个月随访中发现有10例患者也获得不错的疗效。CHANG等[20]进行一项亚洲人群真实世界研究,招募了466例(其中44例患者SBP低于100 mmHg)诺欣妥治疗的心衰患者,结果证明心血管死亡和心衰住院率在亚组患者使用诺欣妥后均降低。低血压是诺欣妥的禁忌证,而心衰合并低血压患者往往预后较差,是否能服用小剂量的诺欣妥让此类患者也能从中获益,期待大型临床研究去证实,同时也是笔者下一步研究的重点。
