扫描式葡萄糖监测系统在糖尿病患者围术期血糖管理中的应用
2020-12-08刘晓敏高雅辉
肖 磊,刘晓敏,姚 丽,高雅辉,艾 星
在围术期,由于各种原因导致血糖波动大、难以控制,为此需要了解大量的血糖信息,从而为快速控制血糖提供临床决策的依据。目前对外科围术期糖尿病患者的血糖监测,主要采用多次指血糖监测(multiple monitoring of blood glucose,MMBG),每日1~8次,一般为4次。MMBG不能提供足够丰富的血糖信息,已不能满足临床需要,而扫描式葡萄糖监测系统(flash glucose monitoring system,FGM)自上市以来,诸多循证医学证据显示:其使用简便,数据稳定可靠,避免了床边频繁快速血糖检测的疼痛,在住院患者血糖管理方面有很大的优势[1-3]。目前FGM应用于外科围术期糖尿病患者的血糖控制罕有报道。本研究旨在探讨FGM对2型糖尿病患者围术期血糖控制的影响。
1 对象与方法
1.1 对象 选取2019年6-12月在解放军总医院第七医学中心泌尿外科住院手术的2型糖尿病患者60例,空腹血糖≥8 mmmol/L或餐后2 h 血糖≥12 mmmol/L。按照随机数字表法分为观察组与对照组,每组30例。均签署知情同意书。
1.2 方法 两组入选患者入组后降糖方案均改为4次/d胰岛素皮下注射:三餐前给予门冬胰岛素,睡前使用甘精胰岛素;请内分泌科同一医师协助指导胰岛素的起始剂量及之后的调整。两组在饮食、活动、宣教等方面给予相同指导。
观察组采用瞬感扫描式葡萄糖监测系统(雅培公司)进行血糖监测。入组后当天由护士在无菌条件下将传感器置入患者上臂外侧皮肤,患者及医护人员随时通过扫描了解葡萄糖读数及图谱。FGM每15 min记录1次葡萄糖结果,并有箭头显示上升或下降趋势,每天可获得96个葡萄糖值,可连续佩戴监测14 d并形成动态葡萄糖图谱。医师当天即根据实时葡萄糖数据、变化趋势及图谱及时调整胰岛素用量,血糖较高时(≥14.9 mmol/L)及时追加门冬胰岛素2~4 U、在预计发生低血糖(<4.4 mmol/L)时点前相应减少胰岛素用量2~4 U,根据总体血糖图谱调整甘精胰岛素的用量,可以每日多次调整胰岛素用量。
对照组由护士每日测量4次指血糖(分别为空腹、早餐后2 h、晚餐前、睡前),采用拜安易血糖仪(拜耳公司)。医师依据指血糖结果,按照传统的模式每2~3 d调整1次胰岛素。两组术前、术后均观察到血糖达到控制目标。控制目标:空腹<7 mmol/L并餐后2 h血糖<10 mmol/L。
1.3 观察指标 血糖测定采用日立7170型全自动生化分析仪;HbA1c采用高效液相色谱法检测,仪器用日本Arkray公司HA-8160型全自动糖化血红蛋白分析仪。血糖<3.9 mmmol/L定义为低血糖[4],以入组期间人均低血糖发生次数做为两组评价低血糖的指标,对照组FGM连续记录的多个低血糖视为一次低血糖。

2 结 果
2.1 一般情况 观察组有1例(外科诊断有变化,延期手术)、对照组有2例(1例外科诊断有变化,延期手术;1例主动要求退出)未完成观察。两组患者入选时无论年龄、糖尿病病程、体重指数(BMI)、糖化血红蛋白(HbA1C)均无统计学差异(表1),具有可比性。
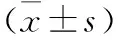
表1 两组糖尿病围术期患者一般资料比较
2.2 两组血糖的比较 两组患者术前血糖均达标,空腹血糖、餐后2 h血糖比较,差异均无统计学意义;术后第1、2天空腹血糖、餐后2 h血糖两组均有统计学差异;术后第3天空腹血糖、餐后2 h血糖两组无统计学差异;观察组除术后第3天空腹血糖与术前空腹血糖无统计学差异外、其余均有统计学差异,对照组术后3 d血糖均与术前差异有统计学意义(表2)。观察组日人均调整血糖次数(2.20±0.77)次,明显高于对照组的(0.80±0.45)次。
2.3 血糖达标天数及达标率的比较 术前达标时间观察组为(4.72±2.39)d,对照组为(6.21±2.46)d,两组有统计学差异(P=0.024);术后达标时间观察组为(2.59±1.18)d,对照组为(3.57±1.23)d,两组有统计学差异(P=0.003)。术后第1天达标率两组无统计学差异,术后第2、3天达标率两组均有统计学差异(P<0.05,表3)。
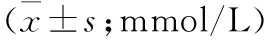
表2 两组糖尿病围术期患者血糖的比较

表3 两组糖尿病围术期患者血糖达标率的比较 (n;%)
2.4 人均低血糖发生次数 观察组为(0.62±0.73)次,对照组为(2.68±1.58)次,观察组人均低血糖发生次数少于对照组,差异有统计学意义(t=38.09,P=0.000)。
3 讨 论
随着糖尿病患病率的日益升高,目前我国成人2型糖尿病发病率为10.4%[4],在需要外科手术治疗的患者中伴有糖尿病的比例也愈来愈多。而血糖控制不佳在围术期会带来诸多不利影响,例如,推迟手术、术后伤口不易愈合、切口感染、甚至出现急性并发症威胁生命等[5]。而血糖监测是否到位是血糖控制好坏、快慢的决定性因素之一[6]。目前在外科主要应用的是MMBG,存在血糖数据太少、容易遗漏高或低血糖、不能了解血糖趋势、增加患者痛苦等缺点,已不能满足对围术期糖尿病患者血糖管理的要求。
FGM可以很好地满足糖尿病患者血糖控制的需求。FGM每15 min记录一次葡萄糖值并实时显示,并提供近8 h内的数据和葡萄糖变化趋势、图谱,不需指血校正,可佩戴长达14 d,数据准确、误差小,且患者无痛苦[7,8,11]。FGM可以发现使用胰岛素治疗的住院患者血糖波动趋势,包括不易被MMBG所探测的隐匿高血糖和低血糖、黎明现象,以及进食、活动、麻醉、手术、应激、药物等因素对血糖变化的影响,便于方案的调整[9-11]。FGM使医师调整胰岛素较传统的模式更加及时准确、有信心;患者可以随时看到自己的血糖情况,增加参与感,在饮食、活动等因素方面会更加自律,同时有助于舒缓紧张情绪、放松心情,有利于血糖的控制。
本研究发现,应用FGM的观察组比应用MMBG的对照组,术前达标时间快1.49 d,术后达标时间快1 d;术后第2、3天的达标率观察组明显高于对照组。达标时间的缩短有利于减少术前住院日、平均住院日,进一步减轻患者的经济负担[5]。而术后血糖尽早达标有利于术后伤口恢复、减少感染、避免延长拆线天数、提高患者战胜疾病的信心[5]。观察组的人均低血糖发生次数明显低于对照组,正是由于FGM可以提供丰富的血糖数据和变化趋势,从而及时发现潜在的低血糖倾向(如餐前低血糖、夜间低血糖、无感知低血糖等)并及时做出调整,避免了很多低血糖的发生。对照组由于血糖数据少、不了解血糖变化趋势、担心低血糖,只能采用每2~3 d调整1次胰岛素的传统模式。
从术后第3天血糖控制的情况,更能看出FGM在围术期快速控制血糖的优势。在术后,由于麻醉、手术、应激的因素,输液、药物、营养支持、卧床等的影响,加之患者术后心理的变化,血糖会急剧波动;本研究中术前与术后第1天血糖的比较印证了这种血糖变化。在血糖更易波动的术后前两日,无论空腹血糖、餐后血糖,观察组均较对照组控制更好。在护理上,减轻了护理工作量,提高了患者依从性、血糖监测舒适度、生活质量。
总之,FGM对围术期应用4次皮下注射胰岛素强化治疗的2型糖尿病患者的血糖控制效果优于MMBG,可在临床推广。
