头颈胸鳞状细胞癌组织EB病毒基因表达与临床病理特征的相关性
2020-12-04张碧颖
王 林,张碧颖,蒋 念
(中山大学孙逸仙纪念医院病理科,广东广州 510120)
EB病毒(Epstein-Barr virus,EBV)在人类许多恶性肿瘤的发生和发展中扮演了重要的角色[1-3]。EBV 相关恶性肿瘤是世界范围内一个重要的健康问题,在东南亚和中国的发病率较高,具有鲜明的地域特点。目前检测EBV 感染最敏感和高特异的方法是原位杂交法检测EBV 编码的小RNA(EBER)。除了已知的鼻咽癌的发病与EBV 感染紧密相关以外,国内外仅有少数针对其他头颈和胸部发生的肿瘤与EBV 感染相关的研究。例如有报道在涎腺[4]、肺[5]及口腔[6]发生的部分鳞状细胞癌与EB 病毒感染有关,但多采用血清学或免疫组化方法或为小样本资料。鉴于以往的报道仅证实部分鳞癌患者存在EB 病毒感染,对其临床病理学特征并未做进一步分析。为了明确头颈胸部鳞状细胞癌与EB 病毒感染之间的关系,本研究收集大宗病例应用原位杂交的方法检测头颈胸鳞状细胞癌中的EBV 基因,并分析其与肿瘤临床病理特征的相关性,为下一步开展病毒相关肿瘤的靶向治疗提供依据。
1 材料与方法
1.1 实验材料
1.1.1 病例来源 所有标本均来自中山大学孙逸仙纪念医院2015 年10 月至2019 年11 月手术治疗的头颈胸鳞癌(不包含鼻咽癌)患者,其中鳞癌组织及其对应的癌旁正常黏膜各123 例。所有肿瘤组织标本均按世界卫生组织诊断标准,经病理科证实为鳞状细胞癌,癌旁组织为正常黏膜或炎性病变。鳞癌患者均为首次发病,手术前均未接受过放疗及化疗。本研究经医学伦理委员会认可并且患者均知情同意。
1.1.2 主要试剂 采用的EBER 杂交试剂盒、SP检测试剂盒及Ki67鼠抗人单克隆抗体均购买自北京中杉金桥生物技术公司,Ki67 工作浓度为1∶100。DAB 显色液购自福州迈新生物技术公司。
1.2 实验方法
1.2.1 标本处理 所有标本均经40 g/L 多聚甲醛固定,常规石蜡包埋。切取厚4 μm 的涂胶白片用于免疫组织化学及原位杂交检测。
1.2.2 免疫组织化学检测及结果判定 按照SP试剂盒操作步骤进行免疫组织化学染色,DAB 显色,镜下观察控制阳性细胞呈棕色终止反应。设定阳性对照(扁桃体组织)和空白对照,光学显微镜下进行观察,拍照计数。Ki67 以上皮细胞胞核内出现棕黄色颗粒为阳性表达,阳性染色均呈黄色或棕褐色。采用双盲法统计实验结果,由两人阅片,每张切片随机选取10 个区域,记录阳性细胞所占百分比,取平均值。根据Ki67 阳性细胞百分数分为3 级:10% 以下为1+,11%~70%为2+,70%以上为3+。
1.2.3 EB 病毒原位杂交 按照EBER 杂交试剂盒操作步骤进行,上皮细胞胞核内出现棕黄色颗粒为阳性表达,阳性染色均呈黄色或棕褐色。原位杂交评分标准镜下阳性细胞范围≤10%为阴性;>10%为阳性表达。
1.3 统计学分析
采用SPSS 16.0 统计学软件包进行统计学分析,计量资料(肿瘤直径)数据用均数±标准差表示。两组计量资料比较,符合正态分布及方差齐性的数据采用独立样本t检验。若以上条件不满足则采用非参数秩和检验、卡方检验或确切概率法。检验水准定为双侧α=0.05。
2 结果
2.1 头颈胸鳞癌组织EBV 感染与正常组织比较
原位杂交结果显示EBV 主要在细胞核中表达(图1),正常黏膜上皮和鳞癌组织中的EBV 阳性表达率分别为0(0/123)和6.5%(8/123),后者明显高于正常黏膜上皮组织(Fisher′s exactP=0.007,表1),差异有统计学意义。
2.2 头颈胸鳞癌组织增殖指数与正常组织比较
增殖指数Ki67 主要在细胞核中表达。正常黏膜上皮和鳞癌组织中的Ki67 阳性表达情况见表1,后者明显高于正常黏膜上皮组织(χ2=2.381,P=0.000;表1),差异有统计学意义。
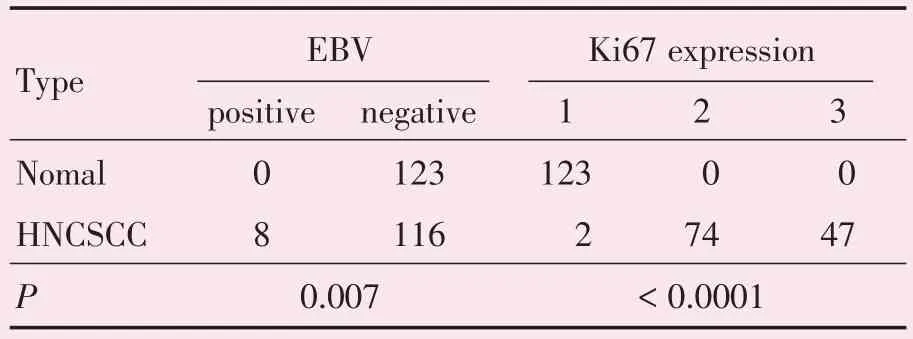
表1 正常黏膜和头颈胸鳞癌组织中的EBER 和Ki67阳性表达比较Table 1 The expression of EBER and Ki67 in normal mucosa and HNCSCC(n=123)
2.3 头颈胸鳞癌组织EBV 感染与增殖指数Ki67表达水平的关系
EBV 感染阳性组和阴性组对应的肿瘤细胞增殖指数Ki67阳性情况见表2,各组间差异具有统计学意义(Z=-2.166,P=0.030)。Ki67阳性1+和2+组较3+组对EBV更易感(Z=-2.291,P=0.022)。
2.4 EBV感染与头颈胸鳞癌组织基本情况的关系
根据病例组123 例的基本情况(包括性别、年龄、组织学分级、淋巴结转移、远处转移、肿瘤部位、肿瘤直径)进行分层分析发现,在头颈胸鳞癌组织中,女性患者EBV 感染率19.2%(5/26)高于男性患者3.1%(3/97),差异有统计学意义(χ2=8.781,P=0.011);50 岁以下组EBV 感染率18.8%(6/32)高于50 岁以上组2.2%(2/91),差异有统计学意义(χ2=10.666,P=0.004);有5~10 个淋巴结转移组EBV 感染率24.2%(8/33)高于其他组0%(0/90),差异有统计学意义(Z=-3.548,P=0.000);无远处器官转移组EBV 感染率22.2%(4/18)高于远处器官转移组3.8%(4/105),差异有统计学意义(χ2=8.567,P=0.016);Ki67 增殖指数在70%以下组较70%以上组的EBV 阳性率更高(8/76vs.0/47,Z=-2.291,P=0.022)。在组织学分化、肿瘤部位方面均无差异(P> 0.05,表2)。EBV 感染阳性组肿瘤直径均值(4.238 ± 1.057)cm,EBV 感染阴性组肿瘤直径均值(4.385 ± 0.242)cm,差异无统计学意义(t=0.120,P=0.905)。

表2 头颈胸鳞癌组织EBER 的表达水平与临床病理特征的关系Table 2 Correlations between the expression level of EBER and the clinico-pathological features in 123 cases of head,neck and chest squamous cell carcinoma
2.5 头颈胸鳞癌EBV 感染危险因素的Logistic 回归分析
为研究头颈胸鳞癌合并EBV 感染的危险因素,采用Logistic回归分析方法,用进入法逐步筛选变量。年龄小于50 岁、Ki67 指数低于70%和高淋巴结转移为EBV感染的高危因素(P<0.05;表3)。
3 讨论
EB 病毒属疱疹病毒家族,由双链DNA,衣壳和脂质双层膜组成。它是Epstein、Achong 和Bar三位科学家于1964 年在伯基特淋巴瘤患者的培养细胞中发现的。EBV 可能通过呼吸道传播并感染上皮细胞[1-2]。EBV 感染细胞后即在宿主细胞中潜伏下来,对机体的免疫功能造成干扰,并可以刺激细胞增殖和转化从而导致癌症发生。其相关肿瘤致癌机制可能是EB 病毒将致癌基因片段导入宿主细胞中或者整合于基因组内,使宿主细胞表达癌基因相关转录因子或蛋白等产物,干扰宿主细胞的基因转录和蛋白质代谢,最终引起肿瘤发生;第二种可能是病毒本身并不携带癌基因,但其与宿主细胞基因组整合后影响抑癌基因的功能,使其修复及清除功能丧失,致使感染的细胞转化和永生化[3,7-8]。
目前已有研究发现胃癌[9]、子宫颈癌[10]等的发生与EBV 感染有关。头面部、颈部或胸部是鳞状细胞癌好发部位,除了早已证实的鼻咽癌与EBV 感染密切相关外,其他头面部、颈部或胸部发生的鳞状细胞癌与EBV 的关系如何?目前国内外仅有少量相关报道,例如,朱国臣等[4]报道有10 例涎腺肿瘤血清学检测EB-VCA-IgA 阳性率较高(83.3%),并提示EBV 感染的发生可能与种族、地理等因素有关。有研究[5]发现在EBV 感染的肺淋巴上皮瘤样癌中存在参与宿主-病毒反作用的Ⅰ型干扰素基因的高频缺失,可能通过影响NF-κB、JAK/STAT 和细胞周期途径发挥作用。Budhy[6]对27 例口腔鳞状细胞癌患者进行了EBER原位杂交检测,结果显示17 例有EBV 感染,可能通过影响P53基因失活从而抑制BCL-2基因的活化。为进一步证实头面部、颈部或胸部发生的鳞状细胞癌与EBV 感染的关系及了解其病理学特征,本研究选取了123 例头面部、颈部和胸部发生的鳞状细胞癌组织,并与其周围正常粘膜上皮对比,采用原位杂交的方法发现鳞癌组织EBER 阳性率高于癌旁正常组织,差异具有统计学意义。这一研究结果进一步证实了EBV 感染对于头颈胸部鳞状上皮组织的癌变具有重要的作用,支持以上结论。
目前国内外有关EBV 与头颈胸鳞癌关系的研究较少,仅证实部分鳞癌患者存在EBV 感染,对其临床病理学特征并未做进一步分析。至于EBV 是独立的致癌因素,还是在其他高危致癌因素下促进肿瘤的发生,以及其具体的致癌机制尚待深入研究。鉴于以往研究仍存在方法学(采用血清学或免疫组化方法)或样本量(小样本资料)方面的缺陷,本研究针对大宗病例样本进行研究,采用更加特异的原位杂交方法检测EB病毒基因在头颈胸鳞癌组织中的表达状况,并结合病例临床病理学特征(包括性别、年龄、组织学分级、淋巴结转移、远处转移、肿瘤部位、肿瘤直径)进行分层分析。我们的研究结果发现:在性别方面,女性患者EBV 感染率高于男性患者;在年龄段方面,50 岁以下组EBV 感染率高于50 岁以上组,提示鳞癌患者合并EBV 感染可能有一定的性别和年龄段的倾向性。
本研究发现有5~10 个淋巴结转移组EBV 感染率高于其他组,无远处器官转移组EBV 感染率高于有远处器官转移组;Ki67 增殖指数在70%以下组较70%以上组的EBV 阳性率高,差异有统计学意义。结合以往研究显示,Ki67 增殖指数高往往代表肿瘤细胞生长活跃,提示肿瘤细胞具有较高的恶性度[11]。因此根据本组资料结果分析,EBV 感染的鳞癌病例虽有较多淋巴结转移,但增殖活性总体不高且远处转移的几率偏低,总体来讲伴有EBV 感染可能预示有较好的预后。
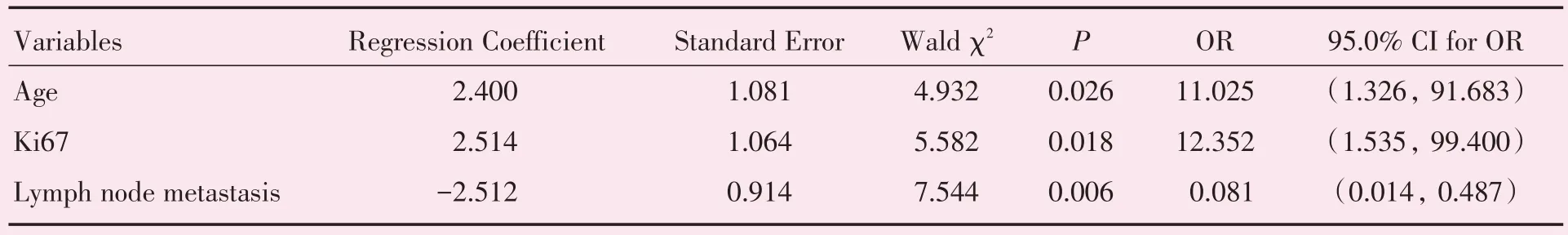
表3 头颈胸鳞癌EBV 感染危险因素的Logistic 回归分析Table 3 Logistic regression analysis of the risk factors for EBV infection in HNCSCC
我们对相关研究结果进一步做Logistic 回归分析,显示鳞癌患者的年龄小于50 岁、Ki67 指数低于70%和高淋巴结转移为EBV 感染的高危因素(P<0.05),揭示了EBV 感染与肿瘤生物学特征具有一定的相关性。至于EBV 协同或抑制肿瘤细胞的局部侵袭或远处转移的相关机制,仍有待更多分子生物学实验进一步证实。此外,本研究显示EBV 感染阳性组和阴性组鳞癌在组织学分化和肿瘤大小方面的差异没有统计学意义(P>0.05),可能受限于样本量有限,尚需积累更多病例进行验证。
本研究结果为头颈胸鳞癌的病毒靶向治疗提供了强有力的佐证和新的治疗思路,提示免疫治疗及病毒靶向治疗在EBV 相关恶性肿瘤的治疗中具有较好的应用前景,可能有助于提高患者的生存率或者改善患者的生活质量。
