低水平PSV和T-piece自主呼吸试验在预撤机COPD患者中的应用价值
2020-12-03吴海红张维维
吴海红 张维维
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)常造成患者严重肺损伤甚至呼吸衰竭,部分患者虽经内科积极治疗,但其呼吸衰竭仍不能有效改善,机械通气为此部分患者的重要治疗措施[1-2]。而机械通气时间过长、撤机延迟会增加多种严重并发症发生风险,故及时评估,把握撤机时机,对减轻患者痛苦,减少并发症至关重要[3]。目前,临床普遍认为撤机前进行自主呼吸试验(autonomic breathing test,SBT)可预估患者撤后自主呼吸能力,可有效缩短机械通气时间,对预测撤机是否成功非常重要[4]。低水平压力支持通气(pressure support ventilation,PSV)和T管(T-piece)试验为临床常用的两种SBT方式,而关于二者在预撤机COPD患者中的应用价值比较及其对患者呼吸力学参数的影响,临床尚缺乏相关报道,故本文展开相关研究。
资料与方法
一、一般资料
2016年9月至2019年9月于联勤保障部队第904医院收治的88例行有创呼吸机通气的COPD患者为研究对象,按照随机数表法分为两组,各44例。本研究获我院医学伦理委员会批准,两组一般资料比较差异无统计学意义(P>0.05)(见表1)。
二、纳入标准
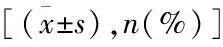
表1 两组一般资料比较
(1)患者均符合相关文献[5]提出的COPD临床诊断标准,且经心电图及血液生化检查等实验室检查确诊;(2)经临床医生评估准备进入撤机阶段的患者;(3)年龄≥18岁;(4)机械通气时间>3d;(5)患者或其家属知情同意,签署知情同意书。
三、排除标准
(1)呼吸驱动不稳定或无自主呼吸者;(2)肿瘤终末期患者;(3)合并严重心功能不全者;(4)合并上气道阻塞者。
四、方法
1 撤机标准
所有患者均每天进行呼吸评估,根据相关文献[6],患者呼吸衰竭病情得到缓解或好转,提示可进入撤机程序时,患者符合如下条件:①精神状态良好,无意识障碍;②呼吸形态正常,存在自主呼吸能力,无辅助呼吸肌参与呼吸,呼吸频率在10次/min以上,35次/min以下;③吸氧浓度≤0.4、呼气末正压≤5cmH2O时,氧合指数≥150mmHg或氧饱和度≥90%,pH>7.30;④血流动力学稳定,没有活动性心肌缺血;体温<38℃,血红蛋白>80g/L;⑤代谢稳定,肝肾功能及电解质代谢基本正常。
2 SBT方法
观察组采用低水平PSV试验,气管切开患者压力支持设置为5cmH2O,气管插管患者压力支持设置为7cmH2O,呼气末正压设置为5cmH2O,吸氧浓度设置为30%,试验时间为2h。对照组采用T-piece试验,吸氧浓度设置为40%,呼吸机不提供通气辅助,试验时间为2h。如患者试验中出现严重呼吸困难则立即返回至试验前的机械通气模式。
3 SBT及撤机结果判定标准
根据相关文献[7],SBT成功判断标准:①血氧饱和≥85%,氧分压≥50mmHg,pH>7.32,二氧化碳分压增加<10mmHg;②心率改变<20次/min,收缩压改变<20%;③呼吸频率<35次/min;④无意识障碍,精神正常,无辅助呼吸肌参与呼吸,无感觉不适。顺利通过SBT患者则进行撤机并拔除气管插管,给予后续无创通气治疗。顺利通过SBT患者撤机结果判定:患者撤机后48h内,如因病情发展或呼吸困难、呼吸衰竭等病因需要重新进行有创气管插管和机械通气治疗,则视为撤机失败;如患者撤机后48h内无需重新气管插管则撤机成功。
五、观察指标
(1)比较两组SBT结局及SBT成功患者撤机结局;(2)比较两组SBT过程中呼吸力学参数变化。分别于SBT前和30min时记录两组脱机参数,包括呼吸频率(respiratory rate,RR)、潮气量(tidal volume,VT)、气道闭合压(P0.1)、最大吸气压(maximum suction pressure,Pimax)、氧合指数(oxygenation index,OI)、氧饱和度(Oxygen saturation,SaO2),浅快呼吸指数(rapid shallow breathing index,RSBI);(3)比较两组气道保护能力,根据相关文献[8]评估两组气道保护能力,包括气道分泌物量、咳嗽能力及气道内吸痰操作频率。采用白卡试验评判患者咳嗽力量,将1张白色卡片对准气管插管口,距离1~2cm,使患者用力咳嗽,如患者不能将气道分泌物咳在白卡上则为白卡试验阴性,反之则为阳性,白卡试验阳性提示患者具有良好的咳痰能力,撤机后可自行咳痰。记录患者气道分泌物量,以分泌物量≤2.5mL/h为少量,>2.5mL/h为中大量,同时记录患者气道内吸痰频率,常规为2h/次,患者痰液增多或气道压力≥30cmH2O时应立即予以吸痰;(4)比较两组患者临床结局,包括总机械通气时间、ICU住院时间、总住院时间及ICU病死率、呼吸机相关肺炎发生率。
六、统计学方法
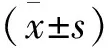
结 果
一、两组SBT结局及SBT成功患者撤机结局比较
观察组SBT成功率为88.64%,显著高于对照组的70.45%(P<0.05);观察组撤机成功率为87.18%,显著高于对照组的77.42%(P<0.05)(见表2)。
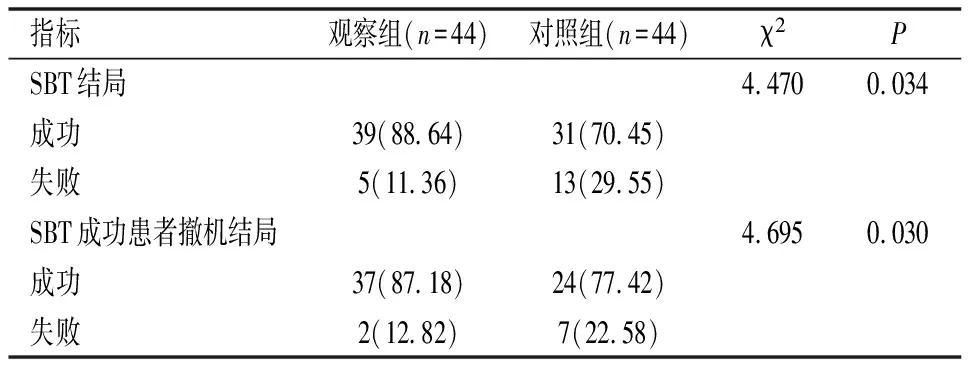
表2 两组SBT结局及SBT成功患者撤机结局比较[n(%)]
二、两组SBT过程中相关参数变化比较
观察组SBT30min时OI、RSBI、VT显著高于SBT前(P<0.05),Pimax、RR显著低于SBT前(P<0.05);对照组SBT30min时OI、RSBI显著高于SBT前(P<0.05)。观察组SBT30min时VT、SaO2显著高于对照组(P<0.05),RSBI、Pimax、RR显著低于对照组(P<0.05),OI、P0.1与对照组比较差异无统计学意义(P>0.05)(见表3)。
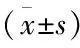
表3 两组SBT过程中相关参数变化比较
三、两组气道保护能力比较
观察组气道内分泌物、气道内吸痰频率显著低于对照组(P<0.05)(见表4)。
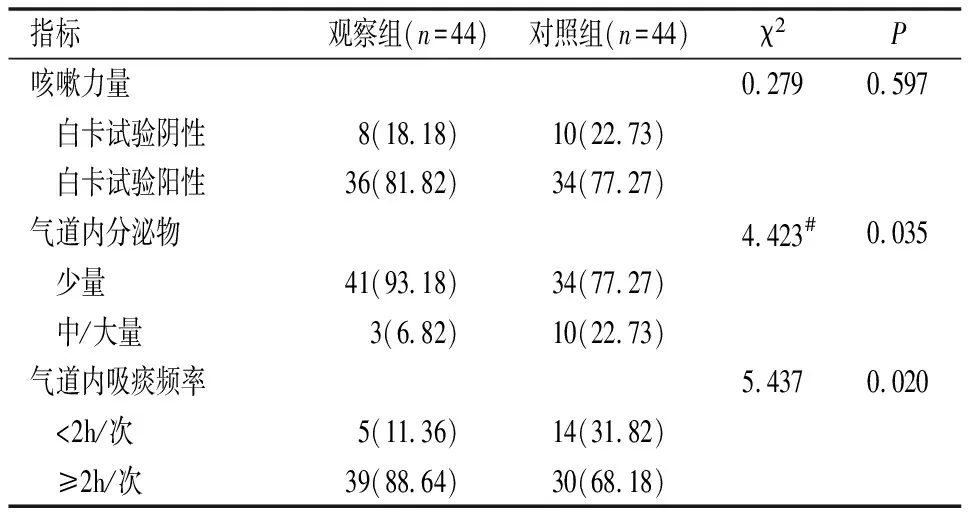
表4 两组气道保护能力比较[n(%)]
四、两组患者临床结局比较
观察组总机械通气时间、ICU住院时间、总住院时间及呼吸机相关肺炎发生率、ICU病死率较对照组比较差异均无统计学意义(P>0.05)(见表5)。
讨 论
机械通气是抢救COPD继发呼吸衰竭患者的重要措施,而建立人工气道、长时间机械通气会增加诸多并发症发生风险,因此在患者病情稳定、恢复自主呼吸后应及时撤机,改善预后[9-10]。而撤机过早可增加再插管率及死亡率,撤机过迟会增加并发症,如何把握撤机时间和使用适宜的撤机方法已成为了临床研究的热点[11]。SBT为预估患者能否成功撤机的常用方法,临床常用的SBT方式有T管法及低水平PSV法,而关于二者对预撤机COPD患者呼吸力学参数的影响及应用价值对比,临床报道较少,故本研究对此展开深入分析。
表5 两组患者临床结局比较
本研究结果显示,观察组SBT成功率及SBT成功患者撤机成功率均显著高于对照组,提示低水平PSV方式较T管法可提高撤离呼吸机成功率。刘晓青等[12]研究显示,COPD行建立人工气道患者,由于气管插管口径较小,理论上会增加气道阻力,使呼吸功消耗上升,呼吸肌易疲劳;而低水平PSV存在正压辅助支持通气,可减少患者呼吸肌做功。另有研究显示,患者进行T管试验时,呼吸形态为完全自主呼吸状态,无辅助呼吸,对患者自主呼吸能力可进行有效的测试,但人工气道引起呼吸阻力增加,从而呼吸肌做功增加;而T管试验中完全无外界正压辅助,对存在功能障碍或呼吸肌疾病患者易造成呼吸肌疲劳和呼吸困难,导致试验成功率下降[13]。本研究中采用低水平PSV组仍有部分患者未能完成试验,分析其原因,可能是SBT增加了患者呼吸肌负荷,使机体氧耗上升,其次,患者对气管插管耐受性存在个体差异,使试验结果存在差异。
本研究结果显示,观察组SBT30min时RSBI、Pimax、RR显著低于对照组,VT、SaO2显著高于对照组,提示COPD患者采用低水平PSV法时,其呼吸力学指标优于行T管试验患者,且行不同STB法时,相关预测指标参考阈值存在差异。桑岭等[14]研究显示,低水平PSV通气模式给予患者一定辅助通气,患者RR波动小,有效提升VT及SaO2,降低呼吸肌做功,SBT过程中患者不易疲劳,耐力更强,患者更舒适。RSBI为RR与VT的比值,可反映患者SBT过程中患者呼吸力量与负荷的关系,Pimax为判断呼吸肌强度的常用指标,也可反映呼吸肌力量储备情况,RSBI、Pimax均被作为预测撤机是否成功的重要指标,采用不同方法进行SBT时,预测指标存在明显差异[15]。笔者认为,在不同SBT方式下患者存在不同的呼吸条件,常用预测指标水平存在较大差异,故结果判定时可能需要调整其参考阈值。
本研究结果显示,观察组气道内分泌物量、气道内吸痰频率显著低于对照组,提示低水平PSV较T管试验更有助于提升气道保护能力,与程龙等[16]研究结果一致。采用低水平PSV通气模式符合人体机理,辅助通气呈较好的规律,且通气平稳,患者自主呼吸与呼吸机的辅助呼吸之间协调性良好,避免了患者因突然失去呼吸支持而产生恐惧心理[17-18]。低水平PSV提供一定压力支持通气,可提高患者呼吸肌及气道适应性,提升呼吸肌耐力,增强患者气道保护能力。此外,本研究发现观察组总机械通气时间、ICU住院时间、总住院时间及呼吸机相关肺炎发生率、ICU病死率较对照组比较无显著差异,提示低水平PSV及T管试验对患者临床结局的影响无较大差异,二者均不会增加呼吸机相关肺炎的发生风险。
综上,预撤机COPD患者采用低水平PSV较T管试验撤机成功率高,低水平PSV呼吸试验时呼吸力学指标优于T管试验,同时采用不同方法进行SBT时,常用预测撤机成功指标阈值存在显著差异。
