颅脑创伤去骨瓣减压术后低颅压脑积水
2020-12-01刘性强王文豪白映红李斌杨凯王智魏书田
刘性强 王文豪 白映红 李斌 杨凯 王智 魏书田
去骨瓣减压术是目前治疗重型颅脑创伤后颅内压增高的一种常用的有效措施,创伤性脑积水是其常见并发症,且多为高颅压或正常颅压脑积水,而去骨瓣减压术后低颅压脑积水(low pressure hydrocephalus,LPH)较为罕见[1-2]。LPH是颅内压低于正常水平,同时伴脑室系统扩大和脑积水症状。本研究回顾性分析6例去骨瓣减压术后LPH患者的临床资料及相关文献,探讨去骨瓣减压术后LPH的形成、诊断、治疗。
一、资料与方法
1.资料收集:收集因颅脑创伤行去骨瓣减压术后形成LPH于2012年10月至2020年5月入住晋中市第一人民医院神经外科6例患者的资料,男性5例,女性1例,年龄范围37~68岁,年龄(51.7±9.07)岁;其中5例行单侧标准去骨瓣减压术,1例行双侧标准去骨瓣减压术。纳入标准:(1)脑外伤去骨瓣减压术后继发脑室扩大;(2)出现意识障碍、认知力下降或痴呆、小便失禁等症状;(3)腰穿压力低于80 mmH2O(1 mmH2O=0.0098 kPa)。排除标准:(1)急性脑梗死;(2)腹腔及其脏器脓肿或感染;(3)脑萎缩;(4)持续脑脊液漏;(5)严重心肺功能障碍、不能耐受手术者。
2.治疗方法:6例患者均采用可调压非抗虹吸分流管(美敦力,美国)行脑室-腹腔分流术。所有接受治疗者或法定代理人均已知情同意。术前调整分流管压力较测得的颅内压低10~20 mmH2O。其中2例患者同时行钛网成形术,其余4例患者先行脑室-腹腔分流术,后期行钛网成形术。所有患者术后当天或第2天复查头CT,检查脑室管位置及颅内有无出血。术后1~2周行头CT检查,根据脑室大小及患者症状,调整分流管压力或主动按压分流泵。
3.评价指标和随访:术前及术后1周、1个月、3个月统计患者的认知功能、步态、尿便功能,并行头部螺旋CT影像学检查。出院后门诊随访。评价标准以出现以下指标中任意一项为手术有效:(1)根据脑积水评分量表:对分流术前后症状进行评分,术后评分减低2分;(2)复查头颅CT提示脑室系统缩小,脑室周围水肿改善;(3)参考GOS评分以及Karnofsky功能状态评分。
二、结果
1.一般资料:6例患者的临床资料见表1。6例患者在去骨瓣减压术后1~3个月通过螺旋CT检查表现为不同程度脑室系统扩大(图1A),腰椎穿刺脑脊液压力均低于80 mmH2O,其中2例腰穿未见脑脊液流出,抽吸后无色清亮脑脊液流出。症状表现为嗜睡或意识障碍进行性加深3例,痴呆或认知力下降4例,乏力或自主性运动减少2例,小便失禁3例。影像学检查 (图1A):6例患者头部CT均为去骨瓣减压术后状态,脑室系统扩大,其中2例脑室扩大伴脑穿通畸形。
2.治疗结果:术后随访2~23个月,平均10.8个月。6例患者术后当天或第2天头CT均未见颅内出血等并发症,但脑室亦无明显缩小。术后1周~2个月患者嗜睡、痴呆、自主运动减少及小便失禁等症状明显改善或消失,复查头CT示脑室缩小(图1B)。其中4例术后1个月LPH症状基本消失,脑室无明显再次扩大后行颅骨缺损钛网成形术,钛网成形术后患者脑室较术前略扩大(图1C~D),但LPH症状无明显反复。2例患者同时行脑室-腹腔分流与钛网成形术,术后患者症状改善较慢,2周左右症状开始减轻,CT仍表现为脑室系统扩大;通过调节压力阀阈值、间断主动按压分流泵,1个月左右患者症状明显改善,脑室系统较前缩小,2个月后症状进一步改善,脑室维持正常大小。
三、讨论
自20世纪70年代开始出现与低颅压相关的脑积水的报道[3-5]。Pang和Altschuler[6]1994年首次提出了LPH的概念,并描述了其症状、诊断标准以及相关治疗。目前对其研究较少,且尚未有统一的定义或真正的医疗标准,对颅脑创伤去骨瓣减压术后LPH的研究更少。
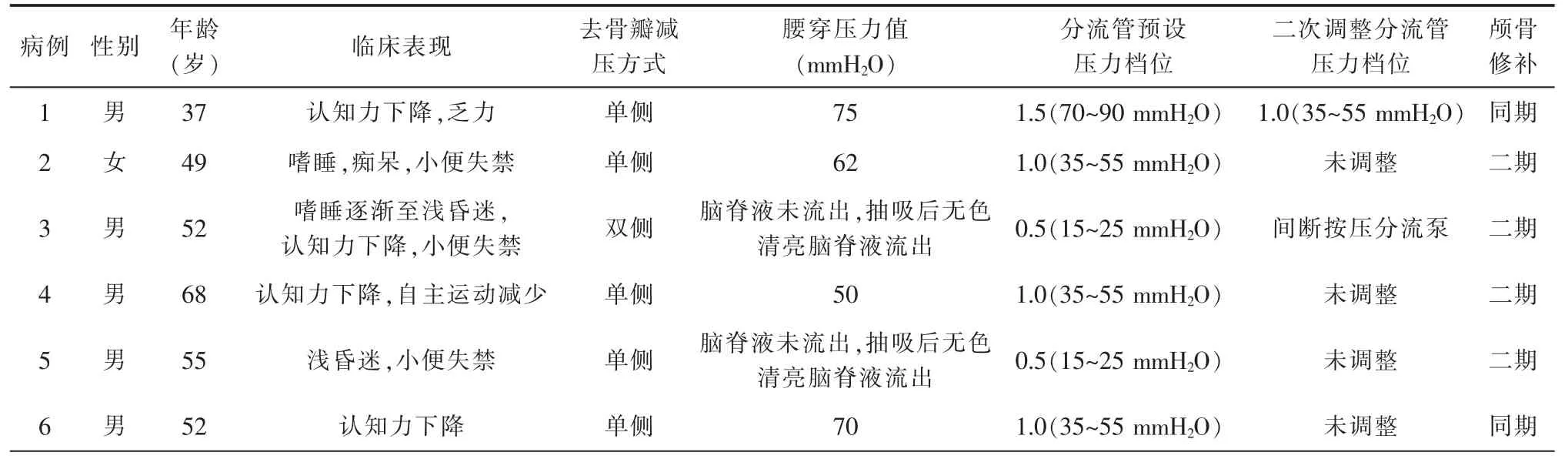
表1 6例去骨瓣减压术后LPH患者的一般资料

图1 患者4术后影像学资料
LPH发病机制较为复杂,有Pang和Altschuler[6]粘弹性原理及Akins等[7]提出了“多孔海绵模型”等多种学说,但都不能全面解释其真正的发病机制。目前较为公认的是LPH大多先有个高压阶段促使脑室扩大后,扩大的脑室与压力之间重新建立平衡而出现代偿状态,压力逐渐下降至正常水平以下,但脑室仍维持扩大状态。
在本组病例中去骨瓣减压术后LPH均为慢性病程,在去骨瓣减压术后约1~2个月形成LPH。去骨瓣减压术后打破原有密闭颅腔的压力梯度模式,早期脑室内仍有过多的脑脊液促使脑室代偿性扩大,并且压力通过脑组织由骨窗向外部传导[8-9]。扩大的脑室与压力之间建立新平衡后,脑组织创伤后神经胶质细胞增生等因素使脑组织弹性降低,顺应性增加从而脑室扩大。扩大的脑室使脑室内压力代偿性降低,但由于脑组织弹性降低,脑组织不能迅速回弹,脑室仍维持扩大状态,造成脑室变形[10]。严重的脑室变形与脑组织之间增高的径向力是导致与正常颅压脑积水相似临床症状的主要因素[6,11-12]。因此去骨瓣减压术后LPH的形成是机体自我代偿而形成的慢性“脑室重塑”过程。
去骨瓣减压术后LPH的诊断及治疗并没有统一标准。周孟等[13]在Pang和Altschuler[6]提出的LPH诊断标准基础上,通过病例总结,进一步完善了诊断经验,但目前尚未达成共识。笔者认为目前LPH诊断仍存在不完善之处:(1)诊断时机问题,大多数认为LPH的发生机制为动态脑室内压力变化过程,不同病理阶段的脑室内压力有所不同;(2)若LPH为慢性“脑室重塑”过程,随着脑组织的自我代偿有无转变为正常颅压脑积水可能;(3)不同病因造成LPH临床表现相似,其机制可能不同,诊断标准是否不同。诸多问题均需进一步研究探讨。而去骨瓣减压术后LPH的诊断,笔者认为应从以下方面考虑:(1)去骨瓣减压术后脑室系统扩大,同时在脑积水症状出现期间颅内压低于正常水平;(2)脑室扩大同时骨窗皮瓣张力不高或凹陷;(3)排除脑萎缩、脑脊液漏等因素。
关于LPH的治疗,目前文献报道大多采用脑脊液引流,包括脑室外引流、脑室-腹腔分流等[14-15]。Pang和Altschuler[6]在20世纪90年代采用脑室外引流,将引流管高度置于外耳道以下,被称为“零点下排水”,并取得较好效果,但该方式引流持续时间长,潜在颅内感染等风险增加。有报道认为第三脑室底造瘘是有效的脑室外引流替代治疗方案[16-17]。相关脑室-腹腔分流研究结果也表明,直接应用非抗虹吸装置分流管分流使脑室缩小,且没有脑室外引流并发症的风险[18-22]。说明LPH可通过虹吸现象改善患者临床表现的方法有效。本研究6例去骨瓣减压术后LPH患者中4例先行应用可调压非抗虹吸分流装置行脑室-腹腔分流术,术后1周左右患者症状明显改善,骨窗皮瓣凹陷,复查头部CT示脑室系统缩小,1个月后LPH症状基本消失,脑室无明显再次扩大,遂行颅骨缺损钛网成形术,术后患者脑室较术前略扩大,但LPH症状无明显反复。另2例患者同时行脑室-腹腔分流与颅骨成形术,术后患者症状改善较慢,2周左右症状开始减轻,CT仍表现为脑室系统扩大,通过调节压力阀阈值、主动按压分流泵,1个月左右患者症状明显改善,脑室系统较前缩小。分析患者临床资料及相关文献,笔者认为LPH治疗的关键是重塑脑组织顺应性与弹性[23-24]。无论是“零点下排水”脑室外引流,还是低压或负压分流装置分流,均使脑室内压力进一步降低,通过负压作用使机体自我代偿,从而脑组织弹性增加,脑室缩小,通过外力再次使“脑室重塑”形成新的平衡,这一结果与文献报道相似[25-26]。笔者发现去骨瓣减压术后LPH,先期行脑室-腹腔分流较同时行脑室-腹腔分流与颅骨成形术,其症状恢复快,效果好,与颅骨缺损后高压性脑积水的治疗方法有所差异[27]。可能原因是颅腔骨性结构不完整,在分流后,大气压通过较大的骨窗与分流后的脑室负压共同作用,使颅内组织结构所产生的应力改变更明显,加速了脑组织弹性恢复。而同期修补颅骨缺损后,在脑室负压的同时,脑组织与颅骨之间形成负压,减弱了脑组织弹性恢复,使“脑室重塑”减慢,可能是造成病情恢复慢的原因。另外,LPH是一动态“脑室重塑”过程,能否通过自身机体调节转归为正常颅压脑积水或自愈,还有待更多研究探索。
综上所述,去骨瓣减压术后LPH临床上少见,但其危害巨大,严重影响颅脑创伤患者的恢复及生活质量,故对其发病机制、诊断标准、治疗方式及疗效还处于研究及探索阶段,对于治疗时机及分流阀压力的设定调节的范围,目前尚无明确的结论,仍需进一步探索研究。
