不同麻醉方式对非肌层浸润性膀胱癌患者经尿道膀胱肿瘤切除术后预后的影响▲
2020-11-30拜合提亚阿扎提王文光李前进王玉杰
罗 成 拜合提亚·阿扎提 王文光 李前进 王玉杰
(新疆医科大学第一附属医院泌尿外科,乌鲁木齐市 830054,电子邮箱:1796541249@qq.com)
膀胱癌的发病率在全球所有恶性肿瘤中排名第10位[1]。近年来,我国膀胱癌的发病率及死亡率均呈明显上升趋势[2]。膀胱癌分为肌层浸润性膀胱癌(muscle invasive bladder cancer,MIBC)和非肌层浸润性膀胱癌(non-muscle invasive bladder cancer,NMIBC),有75%的膀胱癌患者最终被确诊为NMIBC[3]。目前,经尿道膀胱肿瘤切除术(transurethral resection of bladder tumor,TURBT)仍是治疗NMIBC的首选方案,但TURBT治疗后1年内有高达45%的NMIBC患者出现肿瘤复发,6%~17%的患者会出现肿瘤的进展,这严重影响患者生活质量[4]。越来越多的证据表明,围术期的各种因素与肿瘤复发和转移密切相关,其中麻醉药物在预防癌症复发中起着重要作用,即适当的麻醉方式可以提高恶性肿瘤患者术后的生存率,改善患者预后[5-6]。有研究显示,吸入挥发性麻醉剂可促进肿瘤的增殖、迁移与复发[7-10]。本研究观察不同麻醉方式对NMIBC患者TURBT后预后的影响,为麻醉方式的选择及疾病的预后判断提供临床依据。
1 资料与方法
1.1 临床资料 回顾性分析2010年1月至2018年12月期间在我院治疗的532例NMIBC患者的临床资料。纳入标准:(1)所有患者均经TURBT后病理确诊为NMIBC;(2)随访资料完整;(3)初发疾病患者入院前未经任何治疗;(4)复发患者第1次及第2次手术均为TURBT术,术后均经病理检查诊断为NMIBC。排除标准:(1)患者接受两种以上形式的麻醉;(2)合并严重疾病影响预后;(3)术后出现严重并发症。本研究通过医院伦理委员会批准,患者或家属均对本研究知情同意。
1.2 方法 (1)所有患者均由同一组相对固定的麻醉师进行麻醉,均由两位高年资医师进行TURBT手术。根据术中麻醉方式的不同分为静脉组、静吸复合组与局部组。静脉组采用静脉注射全身麻醉:采用静脉注射0.05~0.1 mg/kg咪达唑仑+1.0~2.0 mg/kg丙泊酚+0.6 mg/kg罗库溴铵+0.6 μg/kg舒芬太尼进行麻醉诱导,静脉注射4.0~12.0 mg/(kg·h)丙泊酚+瑞芬太尼0.05~0.2 μg/(kg·min),间断推注罗库溴铵进行麻醉维持;静吸复合组采用静脉与吸入复合全身麻醉:在静脉注射全身麻醉基础上,采用吸入2.0%~3.0%七氟醚进行麻醉维持;局部组采用脊髓或硬膜外麻醉:选择L3~4间隙,采用10.0~12.0 mg 0.5%丁哌卡因鞘内给药进行麻醉。(2)术后采用门诊复查及电话随访:术后第1年每3个月复查1次,术后第2年以后每6个月复查1次,术后第5年以后每年复查1次,末次随访时间为2019年4月。复查项目包括膀胱镜检查、泌尿系CT或B超等,复查发现可疑病灶时行膀胱镜活检以明确有无肿瘤复发。无复发生存时间为此次确诊为NMIBC至此次手术后首次复发的时间。
1.3 统计学分析 采用SPSS 22.0软件进行统计学分析。计数资料采用例数或百分比表示,比较采用χ2检验;采用Kaplan-Meier法绘制生存曲线,生存曲线的比较采用log-rank检验,采用Cox比例风险模型进行多因素分析。以P<0.05为差异有统计学意义。
2 结 果
2.1 不同麻醉方式患者一般资料的比较 本研究532例患者中491例获得随访,随访率为92.3%,平均随访时间为33.5个月。3组患者一般资料比较差异均无统计学意义(均P>0.05),具有可比性。见表1。
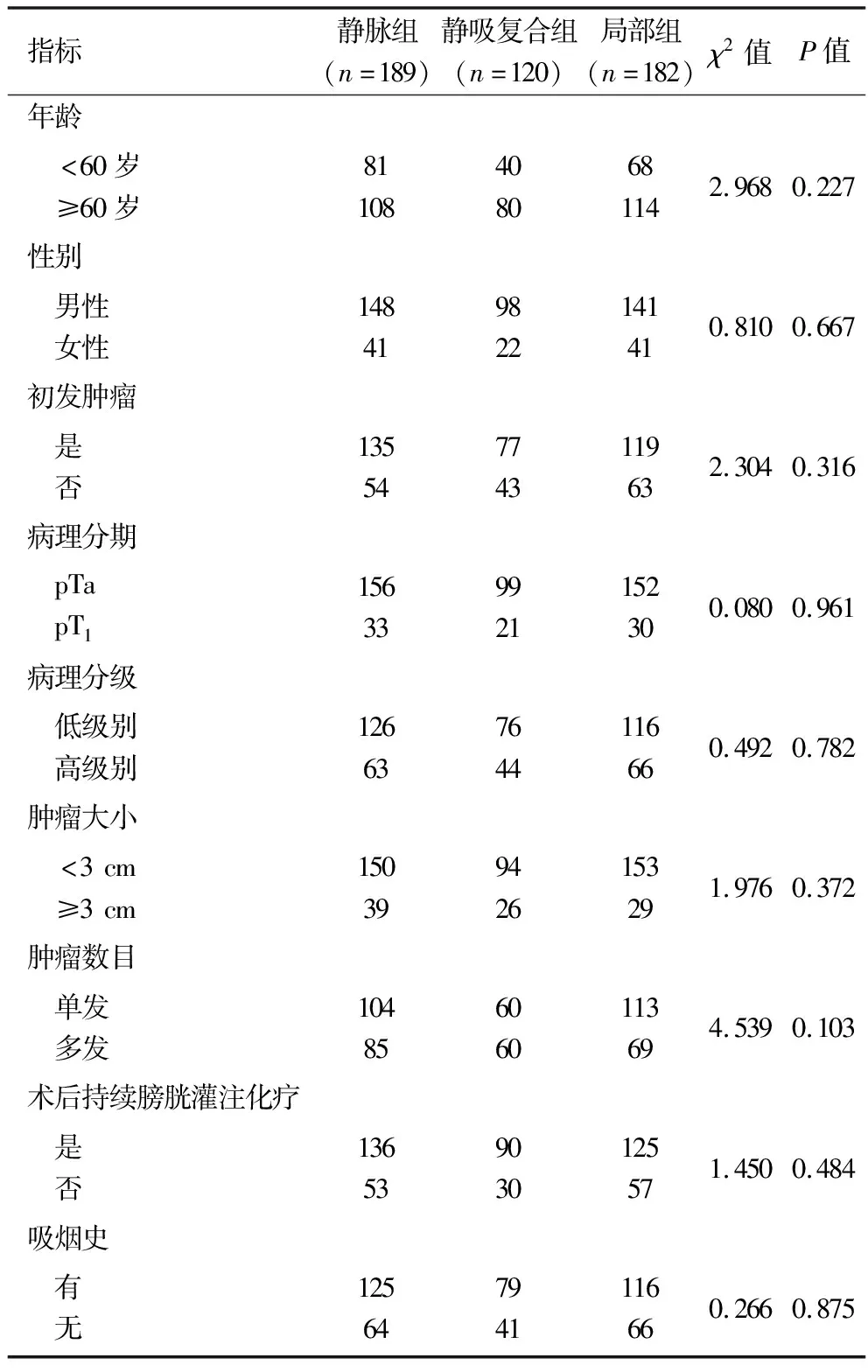
表1 不同麻醉方式患者一般资料的比较(n)
2.2 3组患者无复发生存率的比较 3组患者无复发生存率差异具有统计学意义(χ2=10.497,P=0.005),其中静脉组与局部组的无复发生存率均高于静吸复合组(χ2=6.515,P=0.011;χ2=8.821,P=0.003),而局部组与静脉组的无复发生存率比较差异无统计学意义(χ2=0.184,P=0.668)。见图1。
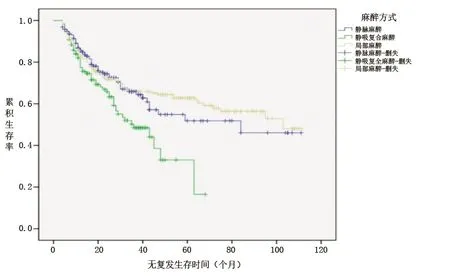
图1 采用不同麻醉方式患者的无复发生存曲线比较
2.3 术后复发与非复发患者临床资料的比较 随访期间共181例患者复发,复发率为36.86%(181/491)。两组初发患者比例、麻醉方式、病理分级、肿瘤数量及肿瘤大小比较,差异均有统计学意义(均P<0.05),见表2。
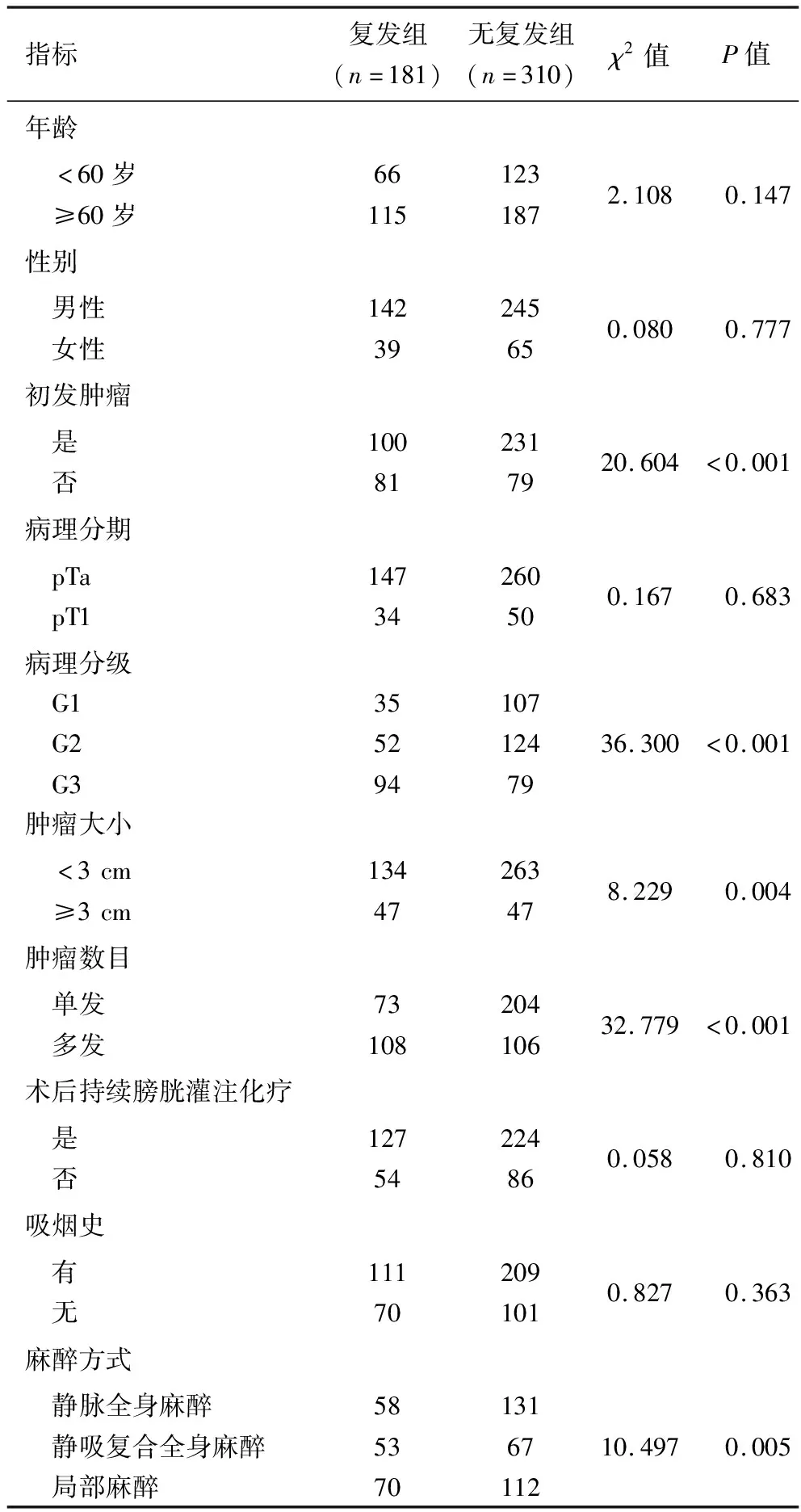
表2 TURBT术后复发与无复发患者临床资料的比较(n)
2.4 影响患者术后复发的多因素分析 将2.3中差异有统计学意义的指标作为自变量(赋值情况见表3),采用多因素Cox回归模型分析患者术后无复发生存的影响因素。结果显示,麻醉方式、既往膀胱肿瘤病史、病理分级、肿瘤大小、肿瘤数量均是NMIBC患者TURBT术后无复发生存的影响因素(均P<0.05),其中采用静吸复合麻醉的患者肿瘤复发的风险均高于静脉麻醉和局部麻醉(均P<0.05),见表4。

表3 自变量赋值表
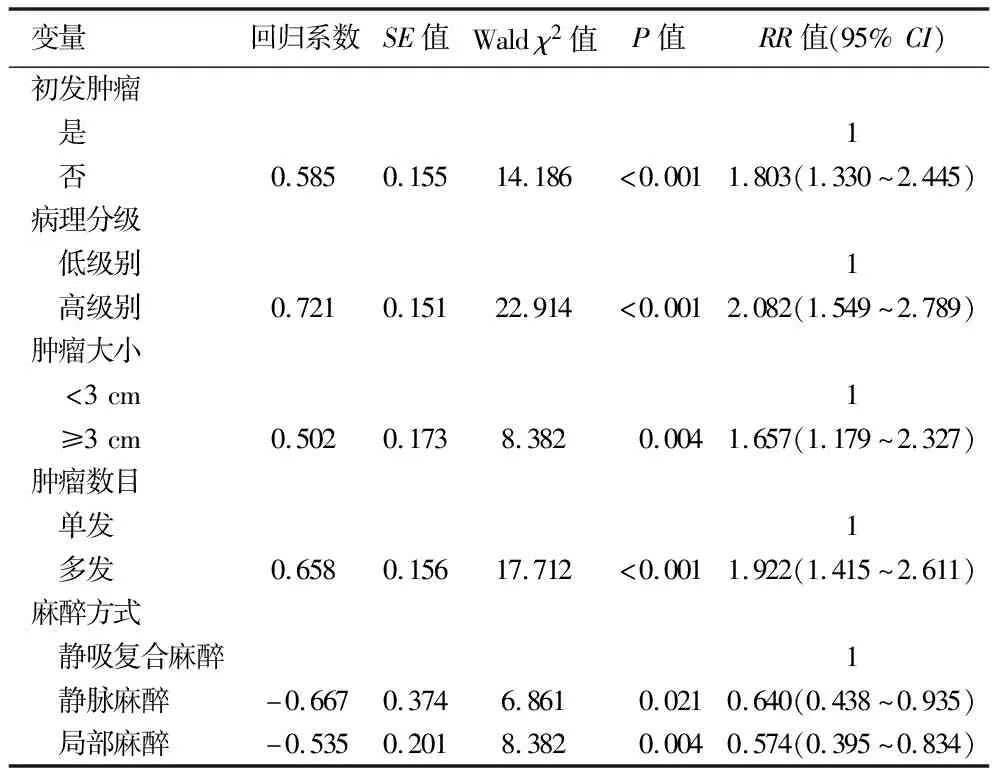
表4 NMIBC患者预后的多因素Cox回归分析
3 讨 论
NMIBC患者TURBT后复发率高,影响其复发的因素复杂多样[11-13],目前临床上尚无有效的措施预防其复发及进展。因此,评估NMIBC患者TURBT后的预后及其影响因素显得尤为重要。研究表明,麻醉方式、麻醉药物及镇痛药物的使用均与肿瘤的复发及转移有关[14-18]。
既往研究表明,吸入型麻醉剂暴露会显著增加卵巢癌细胞中胰岛素样生长因子1、胰岛素样生长因子1R、血管内皮生长因子等的表达,从而诱导肿瘤有丝分裂、血管生成和转移[19]。Wigmore等[20]研究发现,接受吸入麻醉药的肿瘤切除术患者较静脉麻醉的患者死亡风险高1.46倍(95%CI为1.29~1.66)。本研究结果显示,静脉组与局部组的无复发生存率均高于静吸复合组(均P<0.05),多因素回归分析结果显示,采用静吸复合麻醉的患者术后肿瘤复发的风险均高于静脉麻醉和局部麻醉(均P<0.05),这提示采用静吸复合全身麻醉的NMIBC患者TURBT后复发的风险高于采用局部麻醉或静脉麻醉者。Koumpan等[21]研究发现,采用脊髓麻醉行TURBT的NMIBC患者中位复发时间长于采用全身麻醉的患者,而接受全身麻醉的患者复发率更高,复发时间更早,其原因可能为局部麻醉在抑制术后神经内分泌应激反应的同时,还会减少吸入性麻醉剂和阿片类镇痛药物的使用,从而降低吸入性麻醉剂和阿片类镇痛药物的副作用。而吸入性麻醉剂和阿片类镇痛药物有促肿瘤作用[22-23]。还有研究结果显示,局部麻醉可以降低肿瘤患者转移风险,同时增加肿瘤患者术后生存期[5]。在本研究中,虽然局部组与静脉组的无复发生存率比较差异无统计学意义(P>0.05),但多因素分析结果显示,局部组复发相对危险度更低,说明行TURBT治疗时采用局部麻醉,NMIBC患者的预后可能更好。
综上所述,术中麻醉方式是NMIBC患者TURBT后复发的影响因素,与采用局部麻醉与静脉全身麻醉相比,采用静吸复合全身麻醉可能增加患者术后复发风险。本研究局限性为单中心回顾性研究,样本量有限,存在选择性偏倚,后续需进一步研究探讨各种麻醉方式及麻醉药物对NMIBC患者预后的影响。
