支撑喉镜下手术对声带息肉患者嗓音声学参数及术后嗓音恢复的影响*
2020-11-26周金兰钟康华李桃根敖红敏刘庆涛
周金兰 钟康华 李桃根 敖红敏 刘庆涛
声带息肉属于慢性喉炎,是指发生于声带固有层浅层的良性增生性病变,其发生与长期用声不当或用声过度等密切相关[1-2]。声带息肉可导致患者发音时出现声带关闭不全,诱发声音嘶哑,同时增加声带重量,造成发音疲劳。随着病情逐渐进展,逐渐加重声嘶且呈持续性,可能会诱发颈部淋巴结转移、痰中带血等症状,甚至可能完全失声[3-4]。此外,声带息肉具有癌变风险,严重危害患者健康。手术是临床治疗声带息肉的主要手段,其中支撑喉镜与电子喉镜为两种常用术式,前者是在全麻下实施,视野宽阔,利于术者精细操作,后者在表面麻醉下实施,具有恢复快、损伤小等优点[5]。本研究旨在分析电子喉镜、支撑喉镜下手术治疗声带息肉患者的临床效果,现报道如下。
1 资料与方法
1.1 一般资料 选择2018 年1 月-2019 年11 月本院接诊的84 例声带息肉患者作为研究对象。纳入标准:根据临床表现并结合喉镜检查确诊为声带息肉;无麻醉与手术禁忌证;年龄≥18 周岁。排除标准:自身免疫系统疾病;严重颈椎病;肝、肾等重要脏器功能不全;张口困难;血液系统疾病;急性感染病灶。按随机数字表法分为试验组与对照组,各42 例。该研究已经伦理学委员会批准,患者知情同意并签署知情同意书。
1.2 方法 试验组行支撑喉镜下手术:术前禁食12 h,禁水4 h。取仰卧头后伸位,全麻后,在冷光源导光束引导下缓慢将支撑喉镜插入口腔,确保口腔、喉腔位于同一条水平线上,将会厌挑起,充分显露声门,固定支撑架。将导光束拔除,连接喉镜与电视监控系统,在监控系统上对息肉情况观察。术者左、右手分别握住喉镜镜体、喉显微器械,切除息肉。对息肉基底部黏膜用喉刀切开,喉钳摘除息肉。若病变组织或息肉较大,可分多次钳取,确认无残留后,将声门部位分泌物与血液吸除,修整声带边缘,确保其光滑性与平整性,用地塞米松与0.1%肾上腺素棉球止血。对照组行电子喉镜下手术:术前禁水、禁食3 h,取仰卧头位,用1%丁卡因麻醉鼻腔与咽喉,用1%麻黄素收缩鼻腔黏膜,各3 次,两次麻醉间隔时间为3~5 min。将1%丁卡因经电子喉镜活检口滴入,1 mL/次,共3 次。叮嘱患者轻咳勿咽,使麻醉充分作用。从宽敞一侧鼻腔将电子喉镜导入,暴露声门,观察息肉部位,将活检钳沿活检孔放入,使钳口活动平面与声带平行,或与声带缘呈15°~45°,将息肉钳除。若息肉较大,可分次钳取。确认无残余后,修整声带边缘,确保其光滑性与平整性。术后,两组均连续禁声7 d,并常规给予抗感染、超声雾化吸入、激素处理。
1.3 观察指标与评定标准 (1)术后3 个月,对比两组治疗效果。声带恢复正常,边缘具备良好的闭合性且平整光滑,色泽无异常,声音恢复为治愈;声带未完全闭合,平整光滑度欠佳,仍存在轻微肥厚,声音改善,尚无法发高音或有轻度声嘶为有效;声带色泽、光滑度无明显改善,声嘶无好转或呈加重趋势为无效。总有效率=治愈率+有效率。(2)对比两组手术用时、术后1 d 疼痛程度、声音恢复时间等手术相关指标。疼痛程度使用视觉模拟评分法(VAS)评估,总分为10 分,分值越高则疼痛越严重。(3)对比两组术前、术后14 d 嗓音声学参数,包括振幅微扰、基频微扰、标准化噪声能量等,若振幅微扰<3%、基频微扰<0.5%、标准化噪声能量<-10 dB,则表示正常。(4)对比两组术后6 个月息肉复发情况和术后并发症发生情况,后者包括喉黏膜损伤、舌根撕裂、门齿松动等。
1.4 统计学处理 采用SPSS 21.0 软件对所得数据进行统计分析,计量资料用()表示,组间比较采用t 检验,组内比较采用配对t 检验;计数资料以率(%)表示,比较采用χ2检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 一般资料 试验组男26 例,女16 例;年龄20~75 岁,平均(38.34±2.69)岁;病程2~48 个月,平均(7.72±1.08)个月。对照组男24 例,女18 例;年龄21~73 岁,平均(38.41±2.64)岁;病程3~47 个月,平均(7.79±1.13)个月。两组基本资料比较,差异均无统计学意义(P>0.05),具有可比性。
2.2 治疗效果 试验组治疗总有效率较对照组高,差异有统计学意义(χ2=5.126,P=0.024),见表1。

表1 两组治疗效果对比 例(%)
2.3 手术相关指标 试验组手术用时长于对照组,术后疼痛程度低于对照组,声音恢复时间短于对照组,差异均有统计学意义(P<0.05),见表2。
表2 两组手术相关指标对比()
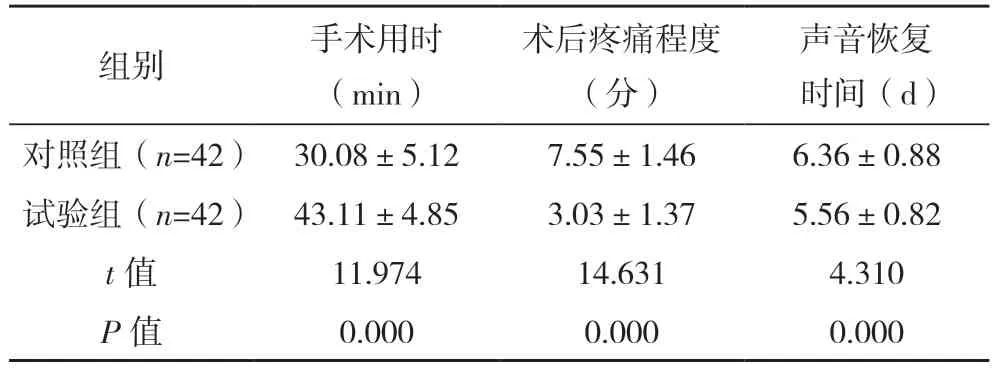
表2 两组手术相关指标对比()
2.4 嗓音声学参数 两组术前嗓音声学参数比较,差异无统计学意义(P>0.05);试验组术后14 d 振幅微扰、基频微扰、标准化噪声能量均低于对照组,差异均有统计学意义(P<0.05)。见表3。
表3 两组嗓音声学参数对比()
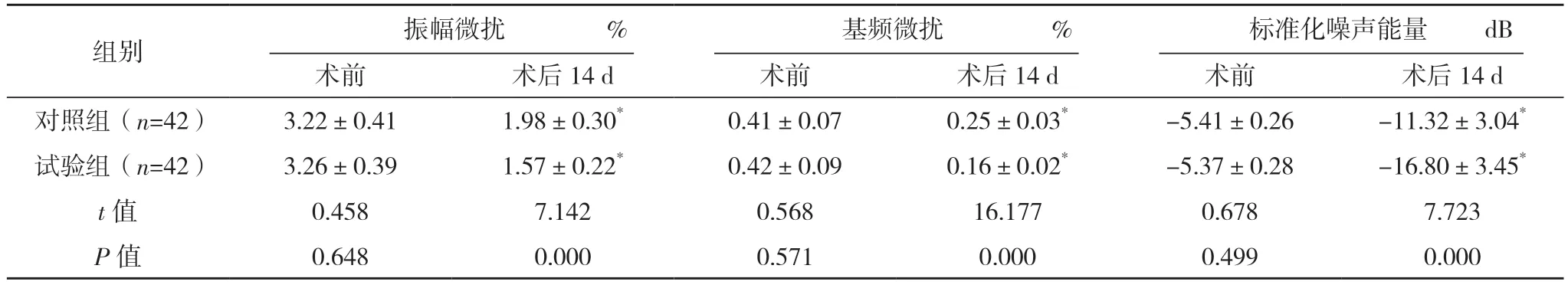
表3 两组嗓音声学参数对比()
*与同组术前相比,P<0.05。
2.5 息肉复发与并发症情况 试验组术后息肉复发率为2.38%(1/42),低于对照组的19.05%(8/42),差异有统计学意义(χ2=4.480,P=0.014)。试验组术后并发症发生率为7.14%(3/42),其中喉黏膜损伤2 例,舌根撕裂1 例;对照组术后并发症发生率为11.90%(5/42),其中喉黏膜损伤、舌根撕裂各2 例,门齿松动1 例;两组并发症发生率比较,差异无统计学意义(χ2=0.138,P=0.457)。
3 讨论
声带息肉属于耳鼻喉科常见的良性病变,以固有层纤维化、水肿、血管扩张、淀粉样变形等为基本病理改变,多见于吸烟、不良发声行为、慢性喉炎者[6-9]。声带息肉多主张用手术切除,其中电子喉镜手术较为常见,具有定位准确、操作简便、痛苦小等优点,手术精确度更高,特别是对于张口受限、咽反射敏感、颈粗短肥胖声门暴露困难、颈椎病、病变位于前联合者治疗成功率高[10-11]。但电子喉镜治疗时,因其活检钳较小、力量较弱,无法切除较大或质硬、广基的病变;镜面清晰度会受到组织出血影响而易出现污染模糊,影响手术视野;进钳角度恒定,易出现残留;表面麻醉效果欠佳,术中难以抑制患者出现咳嗽反射、呕吐、声带活动,影响手术效果。此外,电子喉镜在表面麻醉下实施,患者处于意识清醒状态,会对其心理、生理产生双重应激,直接影响术后恢复[12-15]。
振幅微扰指相邻周期间波幅变化,其水平可在声门闭合不良时增高;基频微扰能反映声波相邻周期间频率变化;标准化噪声能量指因声门关闭不良所致的声门噪声能量。本研究中,试验组声音恢复时间短于对照组,治疗总有效率较对照组高,手术用时长于对照组,术后疼痛程度、振幅微扰、基频微扰、标准化噪声能量、息肉复发率低于对照组,差异均有统计学意义(P<0.05);两组术后并发症发生率相比,差异无统计学意义(P>0.05)。与景鹏等[16]研究结果相一致,提示支撑喉镜下手术治疗声带息肉效果优于电子喉镜下手术。支撑喉镜手术在全麻下实施,使患者声带处于松弛状态,术中声带不活动,便于手术操作,而此时与正常状态下相比,声门间隙相对较大,手术难度明显降低[17-18]。支撑喉镜可经纤维放大系统,扩大视野,便于术者观察病变组织结构,全面清理病灶,提高手术精准度,还能增加声带息肉摘除范围。此外,支撑喉镜下所使用的喉钳为硬性结构,可直达病变部位,准确定位,减少手术对周围正常组织所致的损害[19-20]。
综上所述,支撑喉镜下手术治疗声带息肉患者具有术后疼痛轻、恢复快、复发率低、安全性高等优势,能够改善嗓音声学参数,促进嗓音恢复。
