2019年某院不同标本类型肺炎克雷伯菌的耐药性分析*
2020-11-20郝雯文姜梅杰
朱 刚 郝雯文 姜梅杰
1.泰安市泰山区人民医院,山东 泰安 271000;2.泰安市中心医院分院检验科,山东 泰安 271000;3.泰安市中心医院检验科,山东 泰安 271000
肺炎克雷伯菌近年来已成为院内感染的常见和重要的病原菌之一[1]根据CHINET细菌耐药监测数据,克雷伯菌属检出率增度明显大于其他肠杆菌科细菌的速度[2-4]现回顾性分析2019年分离的肺炎克雷伯菌的标本类型分布、来源科室分布及各标本来源中其耐药情况,更好地为肺炎克雷伯菌的经验用药和院感防护提供理论支撑。
1 材料与方法
1.1菌株来源
收集泰安市中心医院2019年1月1日—12月31日间临床分离的全部肺炎克雷伯菌,剔除同一患者同次住院期间,相同部位分离的重复菌株。
1.2菌株鉴定和药敏试验
细菌鉴定和药敏试验采用WalkAway 96PLUS细菌鉴定药敏分析仪及NUC61鉴定药敏板并严格参照美国临床实验室标准协会(CLSI)标准判读,质控菌株(大肠埃希菌ATCC25922)由山东省临床检验中心提供。
1.3统计学方法
应用WHONET 5.6软件对全部及不同标本来源的肺炎克雷伯菌对常用抗菌药物的耐药率进行统计,SPSS 19.0软件对来源于痰标本、尿标本、血标本的肺炎克雷伯菌对常见抗菌药物的耐药率进行分析。
2 结 果
2.1菌株的标本来源分布
2019年1月1日至2019年12月31日泰安市中心医院共分离肺炎克雷伯菌916株,标本来源最多的是痰液,其他依次为尿液,血液、分泌物和穿刺液。具体标本来源构成见表1。
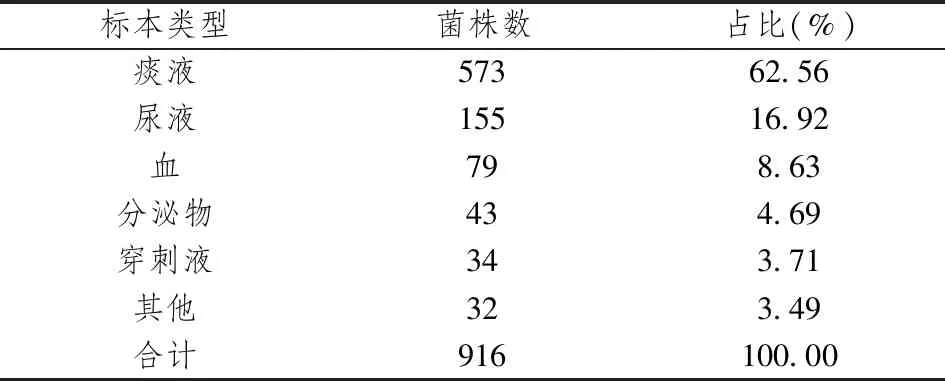
表1 2019年全院检出肺炎克雷伯菌的标本来源构成
2.2菌株的科室来源
916株肺炎克雷伯菌中,检出菌株数排名前五位的科室依次为神经外科,重症监护病房,呼吸内科,儿内科,急诊监护室。具体来源科室见表2。
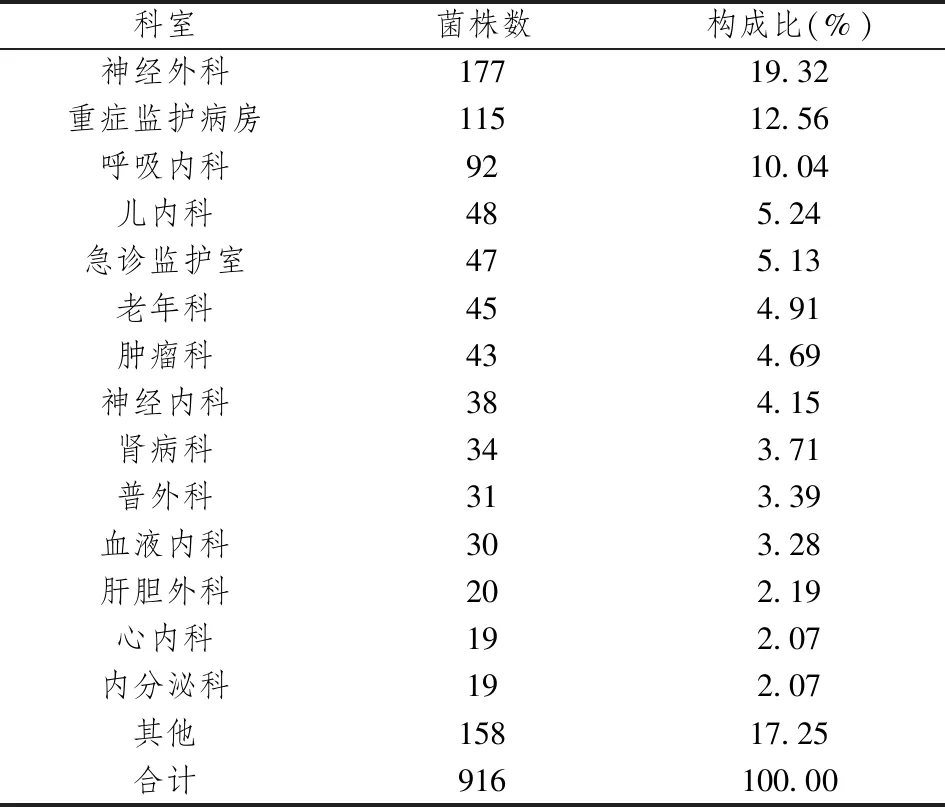
表2 2019年全院检出肺炎克雷伯菌的科室分布构成
2.3菌株对临床常用抗菌药物的耐药性
20种临床常用抗菌药物中,肺炎克雷伯菌对头孢唑啉的耐药率最高,对其余五种监测的头孢菌素类药物的耐药率均在23.7%~36%之间;在β内酰胺复合药中,除对氨苄西林/舒巴坦的耐药率较高外,对其他两种药物的耐药率较低;在氨基糖苷类抗菌药物中,对阿米卡星的耐药率明显低于其他两种药物;对喹诺酮类两种药物的耐药率比较接近;对碳青霉烯类三种药物的耐药率都为7.7%。详见表3。
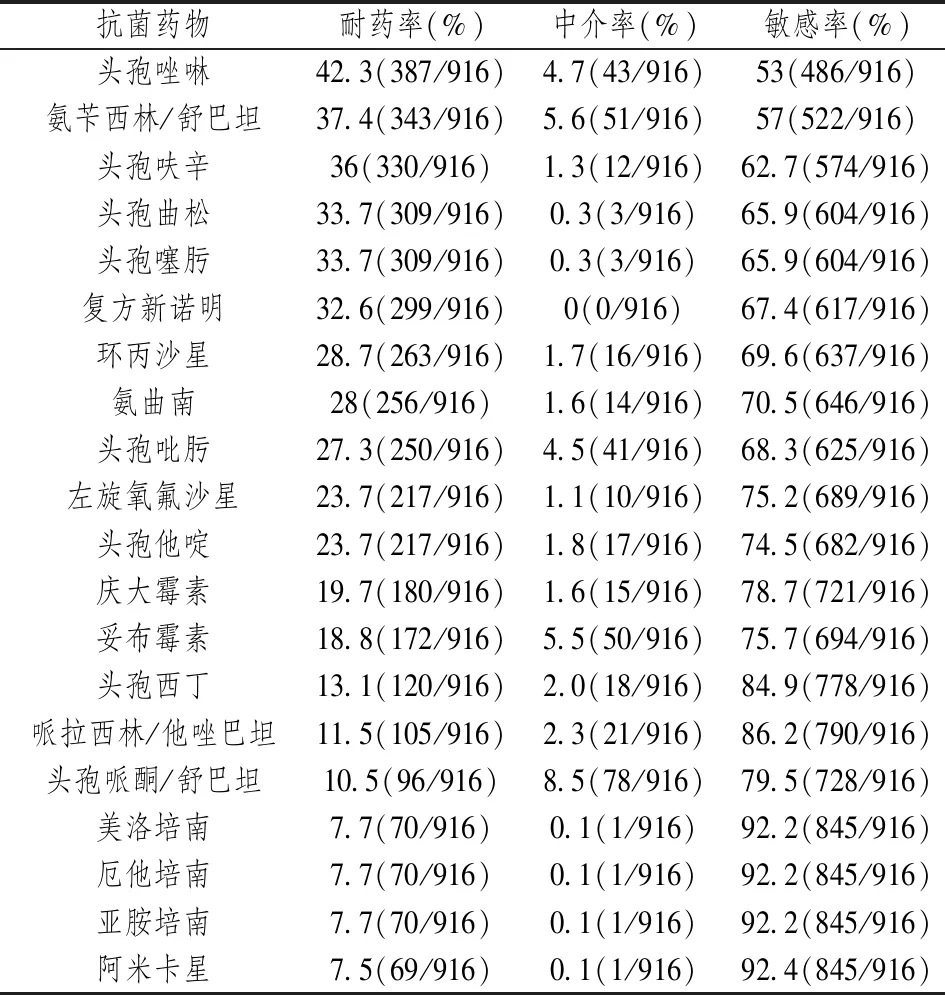
表3 2019年全院检出的肺炎克雷伯菌对抗菌药物的耐药率和敏感率[n(%)]
2.4不同标本来源肺炎克雷伯菌对抗菌药物的药敏情况 标本来源为尿液和血液的肺炎克雷伯菌,对部分抗菌药物的耐药率差别较大:对氨苄西林/舒巴坦、庆大霉素、妥布霉素、头孢唑啉、头孢呋辛、头孢噻肟和头孢曲松的耐药率差异均有统计学意义。详见表4。
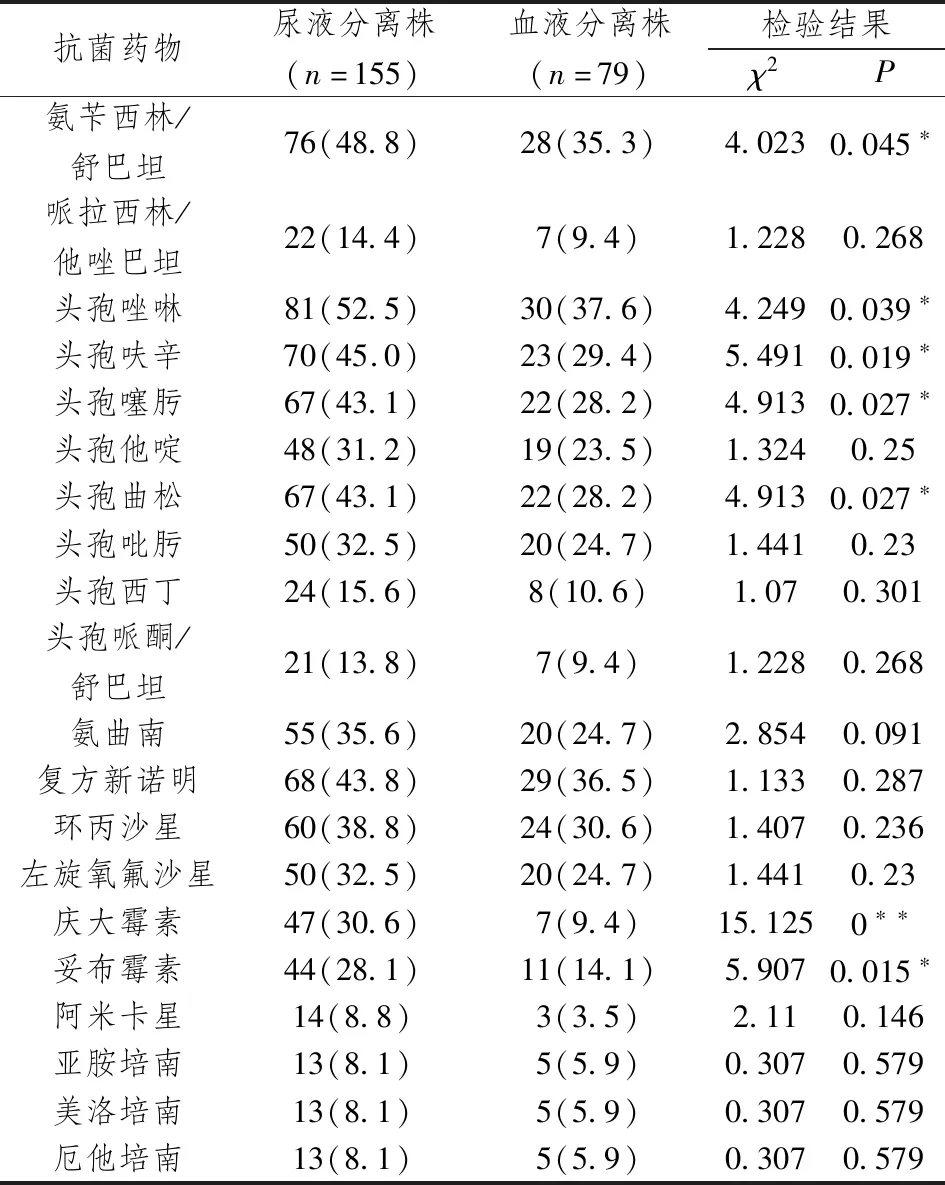
表4 尿标本和血标本中肺炎克雷伯菌的耐药率(%)比较
尿标本中分离的肺炎克雷伯菌对所监测抗菌药物的耐药率与痰标本中分离的肺炎克雷伯菌对其的耐药率均无统计学差异。详见表5。
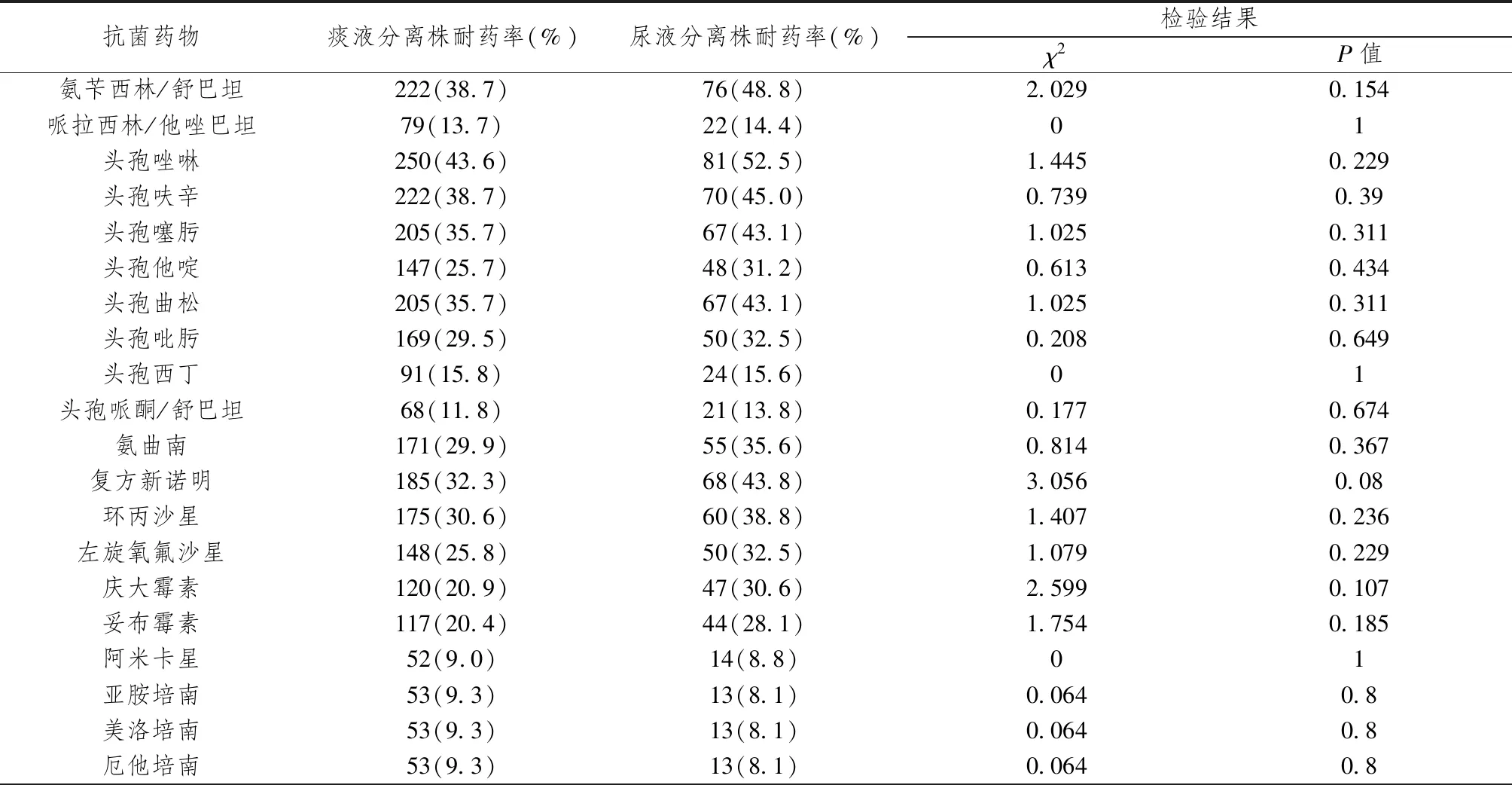
表5 痰标本和尿标本中肺炎克雷伯菌的耐药率比较
分离自痰标本的肺炎克雷伯菌对庆大霉素的耐药率(20.9%)明显大于分离自血液标本的肺炎克雷伯菌对其的耐药率(9.4%),差异有统计学意义(P=0.017)。详见表6。
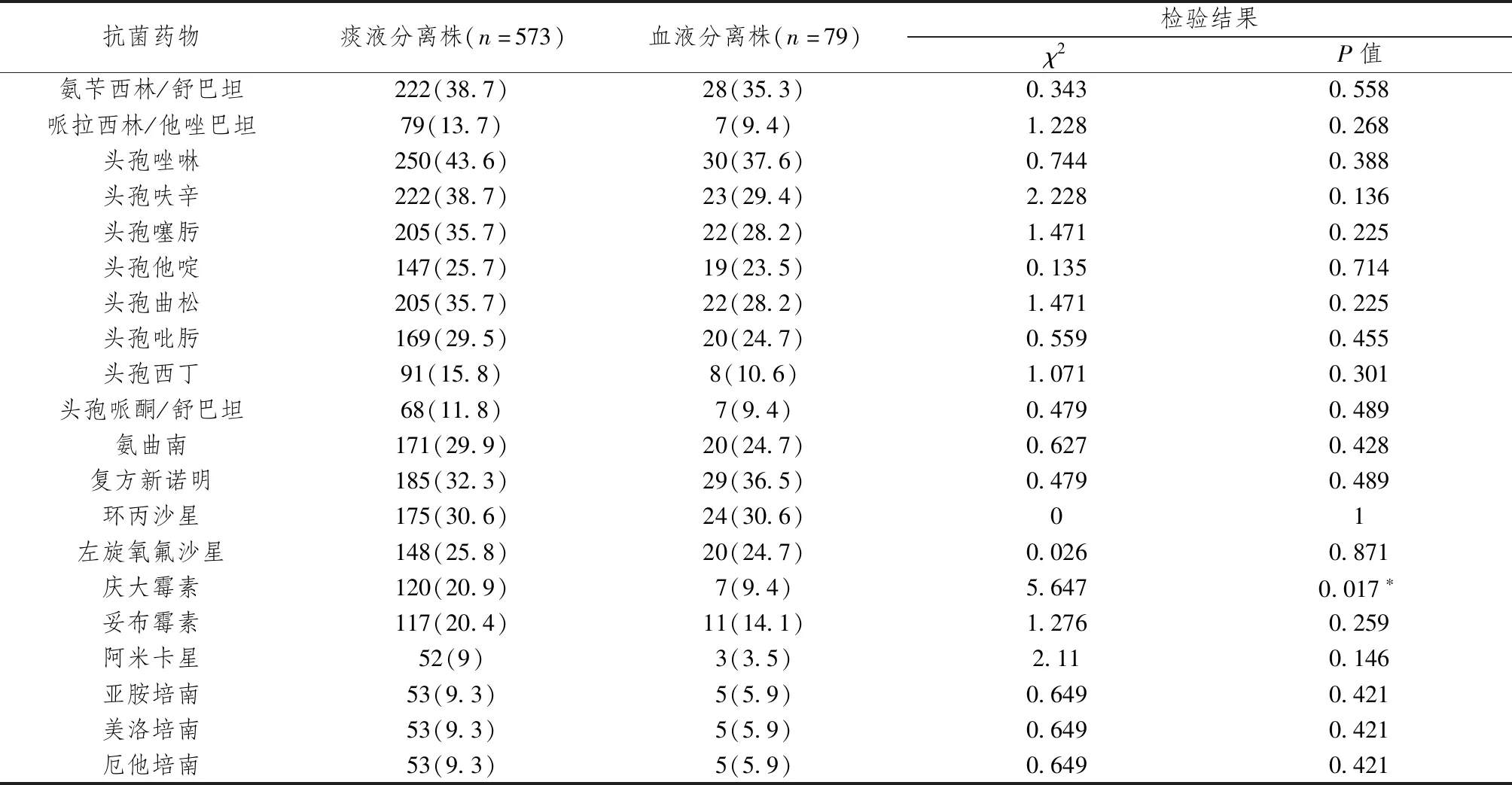
表6 痰标本和血标本中肺炎克雷伯菌的耐药率比较
3 讨 论
结果显示916株肺炎克雷伯菌的标本来源占比第一位的是痰标本,提示2019年本院肺炎克雷伯菌最常引发的感染是呼吸道感染,这与2014年[1]、2016年[5]本院的研究结果一致。第二位和第三位分别是尿液和血液,提示肺炎克雷伯菌也是引起尿路感染和血流感染的主要病原菌,与国内的一些报道基本一致[6-8]。从2012—2019年,本院肺炎克雷伯菌一直占总分离率的前三位[9-10]。
从科室分布来看,本院肺炎克雷伯菌的科室来源前三位的分别是神经外科病房、重症监护病房和呼吸内科病房,与2016年并不完全相同[11],也与曾倩倩等报道[11]、周锐等报道[12]不完全相同;而与孙铭艳等的报道[13]相同。说明不同地区、不同医院的差别较大,但对于重症监护病房等易感科室应当加强院内感染的监测和防护。神经外科和重症监护病房的患者多处在术后恢复期,长时间卧床,且与呼吸内科的患者一样,常有留置导管、深静脉穿刺、有创机械通气等侵袭性操作,极易导致院内感染,特别是肺炎克雷伯菌导致的神经外科术后感染具有高致死率的属性[14],且重症监护病房内的患者多病情危重,自身免疫力低下,而肺炎克雷伯菌是重症监护病房最常见的机会性致病菌[15],常引起血流感染[16],预后差,对这些重点科室应引起足够的重视。
表3药敏结果显示,除头孢吡肟和喹诺酮类抗菌药物的耐药率与王启等的研究[17]相近以外,肺炎克雷伯菌对其他抗菌药物的耐药率均低于该研究。其原因可能是喹诺酮类是常用的广谱抗菌药物,常被临床医生作为经验用药,造成细菌易产生耐药性。另外,对头孢菌素类抗菌药物的耐药率从27.3%到42.3%不等,最高为头孢唑啉,与相关报道的结果一致[18]。故在选择头孢菌素类和喹诺酮类抗菌药物治疗肺炎克雷伯菌引起的感染前,应做药敏试验并严格参照谨慎使用。
在过去的10年中,普遍认为碳青霉烯类药物是治疗耐药革兰阴性菌感染的最后一道防线[2],但随着对碳青霉烯类药物的过度应用,导致碳青霉烯类耐药肠杆菌科细菌(CRE)数量的逐年上升[3]。虽然本研究中肺炎克雷伯菌对碳青霉烯类药物的耐药率较低,均在10%以下,但不同医院分离的菌株对亚胺培南和美罗培南的耐药性呈现较大差异性[19-21],故临床在选择碳青霉烯类抗菌药物治疗肺炎克雷伯菌引起的感染前,必须做药敏试验并严格把握用药指征。
本研究中收集的肺炎克雷伯菌对β内酰胺复合药中哌拉西林/他唑巴坦和头孢哌酮/舒巴坦的耐药率均在较低水平;且痰液、尿液和血液中分离出的肺炎克雷伯菌对这两种抗菌药物耐药率都较低,加之我国是超广谱β-内酰胺酶的高发区[23],因此可首选哌拉西林/他唑巴坦或头孢哌酮/舒巴坦对肺炎克雷伯菌引起的感染进行经验治疗。在肺炎克雷伯菌对所监测的抗菌药物中,阿米卡星的耐药率最低,但其耳、肾毒性较强,一般不单独推荐常规用于临床抗感染治疗[22]。
不同标本类型两两比较显示,分离自尿标本和血液标本菌株对氨苄西林/舒巴坦、庆大霉素、妥布霉素、头孢唑啉、头孢呋辛、头孢噻肟和头孢曲松的耐药性差异均有统计学意义。可能是由于泌尿系统感染时临床医师经常使用以上抗菌药物进行经验用药,造成细菌耐药率的升高。说明今后临床医师应进一步提高使用抗菌药物前细菌培养的送检率,参照药敏结果选择抗菌药物,以减少此类耐药菌的产生。
此次的研究结果显示:2019年泰安市中心医院临床分离的916株肺炎克雷伯菌对常见抗菌药物的耐药率普遍低于2018年CHINET结果,但排名前三位的标本类型中都存在对耐碳青霉烯类药物的肺炎克雷伯菌,故微生物室需进一步加强与临床科室的沟通,积极防控院内感染,阻止肺炎克雷伯菌耐药株的产生和传播。
