慢性肾脏病患者红细胞参数的变化及临床意义*
2020-11-18孙婷,乐娟,李艳
孙 婷,乐 娟,李 艳
(武汉大学人民医院检验医学中心,湖北武汉 430060)
慢性肾脏病(CKD)是各种原因引起的肾脏结构和功能障碍,包括肾小球滤过率(GFR)正常和不正常的病理损伤,血液或尿液分析异常或不明原因的GFR下降(<60 mL/min),持续时间≥3个月。近年来,CKD的患病率有明显上升趋势,流行病学调查数据显示,我国18岁以上人群CKD的患病率为10.8%,且发病人群有年轻化趋势,其中CKD 1~3期患者占99%以上[1]。CKD常常起病隐匿,患者防范意识差[2],知晓率低,如未能进行及时有效治疗,将导致病情进展恶化,进而发展为慢性肾功能不全、慢性肾衰竭,甚至发生尿毒症而危及生命[3]。CKD患者如能得到早期诊断及治疗,病情可得到良好控制。有研究表明,CKD患者红细胞参数异常[4],但目前关于红细胞参数在CKD不同分期及病程中的变化报道较少。因此,本研究主要检测了CKD及其不同分期患者红细胞参数水平,探讨红细胞参数在CKD及不同分期中的水平变化,为红细胞参数对CKD的临床诊断价值提供更多实验室依据。
1 资料与方法
1.1一般资料 选取本院2018年10月至2019年8月收治并初次诊断为CKD的患者共186例作为CKD组,其中男95例,女91例;年龄23~88岁,平均(57.14±15.50)岁;按照GFR分为1~2期40例,3期44例,4期42例,5期60例。另选取同期106例无CKD及其他重大疾病患者作为对照组,其中男56例,女50例;年龄18~79岁,平均(55.27±15.50)岁。CKD诊断符合2012年改善全球肾脏病预后组织指南的诊断标准[4];根据Cockcroft-Gault公式[5]计算GFR:内生肌酐清除率(Ccr)=[(140-年龄)×体质量(kg)×n]/[72×血肌酐(SCr)],Ccr单位为mL/min,SCr单位为mg/dL,男性n=1,女性n=0.85。两组均排除恶性肿瘤、糖尿病、重度心功能不全、严重心脏瓣膜病变、心肌梗死及其他影响红细胞参数的血液系统疾病。两组性别、年龄等一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
1.2检测仪器及方法 本研究的观察指标均采用日本Sysmex XN-9000全自动血细胞分析仪及其配套试剂进行检测。患者在本院初次确诊后,于次日清晨采集2 mL外周静脉血置于一次性真空采血管(已加入乙二胺四乙酸二钾抗凝剂的紫色管)中,颠倒混匀,所有检测均在2 h内完成。
1.3观察指标 红细胞计数(RBC)、血细胞比容(HCT)、血红蛋白(Hb)、红细胞平均体积(MCV)、红细胞平均血红蛋白含量(MCH)、红细胞平均血红蛋白浓度(MCHC)、红细胞分布宽度变异系数(RDW-CV)、红细胞分布宽度标准差(RDW-SD)。

2 结 果
2.1CKD组与对照组红细胞参数比较 与对照组比较,CKD组患者RBC、Hb、HCT、MCHC水平均明显降低,差异均有统计学意义(P<0.05);MCV、RDW-SD、RDW-CV水平均明显高于对照组,差异均有统计学意义(P<0.05)。见表1。
2.2CKD组各分期红细胞参数比较 随着CKD严重程度升高,RBC、Hb、HCT、MCHC水平呈明显下降趋势,其中前三者在CKD各分期间差异有统计学意义(P<0.05),MCV、MCH在CKD各分期间差异无统计学意义(P>0.05);RDW-SD、RDW-CV水平随着CKD严重程度升高而逐渐升高,呈明显上升趋势。见表2。

表1 CKD组与对照组红细胞参数比较[ M(P25~P75)]

组别nMCV(fL)MCH(pg) MCHC(g/L)RDW-SDRDW-CV对照组10688.90(87.58~91.15)29.90(29.30~30.63)336.00(330.00~338.25)40.20(39.20~41.20)12.30(12.00~12.50)CKD组18690.65(88.10~94.13)30.10(28.80~31.10)329.00(320.00~337.25)43.40(41.18~46.93)13.20(12.50~14.10)Z-3.025-0.531-4.699-8.897-8.873P0.0020.595<0.001<0.001<0.001
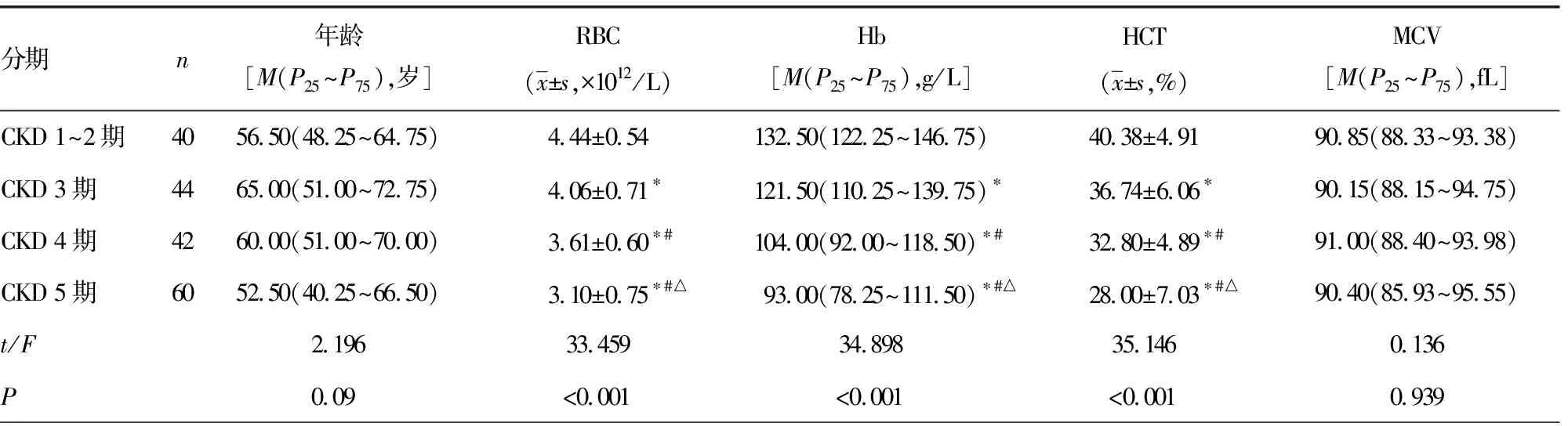
表2 CKD组各分期红细胞参数比较

分期nMCH[M(P25~P75),pg]MCHC[M(P25~P75),g/L]RDW-SD[M(P25~P75)]RDW-CV[M(P25~P75)]CKD 1~2期4030.30(29.43~31.55)331.00(326.25~339.00)42.30(40.73~43.50)12.55(12.20~13.05)CKD 3期4430.15(29.43~31.00)331.00(324.25~337.00)42.30(40.30~46.08)12.95(12.60~13.75)CKD 4期4230.50(28.68~31.13)328.00(317.00~336.25)∗43.70(41.53~47.43)13.20(12.55~13.83)∗CKD 5期6029.55(28.60~31.00)324.50(313.50~337.50)∗#45.65(41.60~49.10)∗#14.10(13.20~15.03)∗#△t/F1.1044.4036.20213.69P0.3490.005<0.001<0.001

表3 红细胞参数对CKD的诊断价值
2.3各红细胞参数对CKD分期的ROC曲线分析 通过ROC曲线分析不同红细胞参数对CKD的诊断价值,见表3、图1。RBC、Hb、HCT、MCH、MCHC水平越低,对CKD的诊断价值越大;MCV、RDW-SD、RDW-CV水平越高,对CKD的诊断价值越大,RBC对CKD的诊断价值最大。
2.4相关性分析 Pearson相关性分析显示,RBC、Hb、HCT、MCHC水平与CKD分期均呈负相关(r=-0.771、-0.763、-0.765、-0.359,P<0.05);MCV、RDW-SD、RDW-CV水平与CKD分期均呈正相关(r=0.118、0.521、0.577,P<0.05);MCH水平与CKD分期之间无明显相关性(P>0.05)。

图1 各红细胞参数对CKD分期的ROC曲线分析
3 讨 论
CKD的防治已成为世界各国面临的重要公共卫生问题,该病患病率高、知晓率低、预后差、易合并多种并发症,是继糖尿病、高血压、心血管疾病、恶性肿瘤之后又一严重威胁人类健康的疾病。贫血是CKD最常见的并发症之一,也是导致CKD患者心血管发病率、病死率增加的重要危险因素[6]。贫血患者氧分压降低,耗氧量增加,氧自由基增多,心脏负荷增加,导致心脏呈现高输出状态,最终导致左心室肥大,甚至出现全心扩大和心力衰竭[7]。据美国国家健康和营养调查报告显示,普通人群中贫血的患病率约为7.6%,而CKD人群中贫血的患病率至少是普通人群的2倍,可达到15.4%[8]。贫血的诊断主要依赖血常规参数和铁代谢指标,随着全自动血液分析仪的普及和应用,红细胞参数在贫血的临床诊断中得到更加广泛的应用。CKD早期主要是营养不良性贫血,即缺铁性贫血引起的小细胞低色素性贫血[9],随着CKD严重程度增加,肾脏损害程度增大,肾脏生成的促红细胞生成素(EPO)减少,使贫血进一步加重。到了终末期肾病,肾脏发生不可逆性损害,致体内尿毒症毒素蓄积,尿毒症毒素以小分子尿素氮为最多,可引起骨髓微环境病变,引起造血障碍甚至出血,导致CKD患者出现更加严重的贫血[10]。
本研究中,CKD组患者RBC、Hb、HCT、MCHC水平均明显低于对照组,差异均有统计学意义(P<0.05);RDW-CV、RDW-SD水平均明显高于对照组,差异均有统计学意义(P<0.05)。随着CKD严重程度增加,RBC、Hb、HCT、MCHC水平降低,而RDW-SD、RDW-CV水平随CKD严重程度升高而逐渐升高,呈明显上升趋势。提示红细胞参数与CKD的发生密切相关,在CKD的发生和发展过程中可能起重要作用,其机制可能为内源性EPO缺乏、营养不良、铁代谢紊乱与铁调素的作用、继发性甲状旁腺功能亢进及炎症等。
内源性EPO缺乏是CKD患者肾性贫血的主要原因,在CKD的发生和发展过程中有重要作用[11-12],CKD患者由于肾脏受损及肾脏组织纤维化,导致肾脏内分泌功能减退,故肾脏合成的EPO明显减少。CKD也是一种慢性消耗性疾病,大多数患者伴有消化吸收不良,故铁、叶酸、维生素B12等造血原料缺乏,从而加重贫血。铁代谢紊乱是影响肾性贫血的重要因素之一,铁调素与膜铁转运蛋白ferropo1(FPN1)在机体的铁平衡中有重要作用。相关研究显示,铁调素可与FPN1结合,促进FPN1降解和内化,铁过多时,铁调素基因表达增强,肝脏合成铁调素增多,从而加速FPN1的降解,过高的铁调素会抑制铁的吸收与释放,也能抑制红细胞前体细胞的生存和增殖,从而导致EPO抵抗[13]。伴有继发性甲状旁腺功能亢进时,也会加重EPO抵抗,可导致纤维性骨炎,加重CKD的发展,且高水平甲状旁腺激素能抑制Na+-K+-ATP酶的活性,干扰能量代谢,导致红细胞寿命缩短。较高的甲状旁腺激素也能激活红细胞膜上的钙泵,引起钙离子内流增加,从而使红细胞脆性增加,加速溶血[14-16]。此外,CKD患者普遍存在微炎症状态,炎症可介导多种细胞因子[肿瘤坏死因子-α、白细胞介素(IL)-1、IL-6、血管紧张素-Ⅱ]的释放,进而抑制骨髓红系造血干细胞增殖,致红细胞生成减少,且IL-1、IL-6等细胞因子会抑制红细胞的成熟,不成熟的红细胞进入血液循环会引起其异质性增加,导致RDW水平增高。本研究中CKD组患者RDW-SD、RDW-CV水平增加,RBC、Hb、HCT、MCHC水平降低,恰好证实了这一假设。
CKD发生率较高,与红细胞参数密切相关。因此,对于CKD患者应加强营养状态的监测和干预,早期评价CKD患者贫血情况,早诊断、早治疗,以期提高患者的生存质量。
4 结 论
红细胞参数在对照组与CKD组患者中有明显差异,且差异有统计学意义(P<0.05),可能与CKD的发生和发展关系密切,参与其病理生理机制。此外,RBC、Hb、HCT在CKD各分期间呈1~2期>3期>4期>5期,且差异均有统计学意义(P<0.05);RDW-SD、RDW-CV随着CKD严重程度升高而逐渐升高,呈明显上升趋势。Pearson相关性分析显示,RBC、Hb、HCT水平与CKD分期均呈负相关,RDW-SD、RDW-CV水平与CKD分期均呈正相关,说明肾脏损伤越严重,上述指标变化越明显。因此,要及时监测红细胞参数的动态变化,监测CKD的发生和发展进程,及时监测红细胞参数能够为CKD的早期诊断提供指导,以期延缓CKD的进展,减轻社会经济负担。
