TACE术前天冬氨酸氨基转移酶与淋巴细胞比值对原发性肝癌并门脉癌栓患者预后预测的价值
2020-11-17唐置鸿袁度陈智炜孟维达吴飞翔王小波
唐置鸿 袁度 陈智炜 孟维达 吴飞翔 王小波 ,5
作者单位:530021 南宁 1广西医科大学研究生院;2广西医科大学基础医学院;3广西医科大学附属肿瘤医院肝脏胰腺外科;4广西医科大学区域性高发肿瘤重点实验室;5广西壮族自治区民族医院
原发性肝癌(primary liver cancer,PLC)早期症状不明显且进展快,大部分患者就诊时已处于中晚期,常伴门静脉癌栓(portal vein tumor thrombosis,PVTT)[1]。既往研究表明,原发性肝癌合并门静脉癌栓(PLC-PVTT)发生率达44.0%~62.2%[2],常导致癌细胞肝内扩散,引起肝功能恶化,严重影响患者预后。针对无肝切除术指征的PLC-PVTT患者,最常见的治疗方法是肝动脉化疗栓塞(transcatheter arterial chemoem-bolization,TACE),但TACE有引发肝功能衰竭风险,伴PVTT患者能否从中获益尚存在争议。此外,TACE治疗主要考虑肝功能和肝门区门静脉侧支循环状况,若不满足条件不能施治[3],而且除PVTT分型和肿瘤特点外,还需综合考虑患者的肝功能、体能状态、营养状态及其他重要脏器功能等。目前临床上多使用肝功能评分如Child-Pugh评分评价肝功能,评估伴PVTT行TACE治疗的安全性及获益情况。但是Child-Pugh评分不能反映患者整体状态,因此寻找能有效、便捷评估PLCPVTT患者肝脏局部功能和生命整体状态的综合性指标尤为必要。既往研究报道术前天冬氨酸氨基转移酶(aspartate aminotransferase,AST)与淋巴细胞比值(aspartate aminotransferase to lymphocyte ratio index,ALRI)可能是肝癌[4]和直肠癌[5]患者潜在的预后指标,但评估PLC-PVTT患者预后的价值尚未知。本研究回顾性分析175例经TACE治疗的PLC-PVTT患者的临床资料,探讨ALRI对预后的影响,以期寻找有效的预后评估指标,筛选TACE治疗的合适人群,提高临床获益。
1 资料与方法
1.1 一般资料
回顾性分析2013年11月21日至2018年8月22日于广西医科大学附属肿瘤医院诊治的175例接受TACE治疗的PLC-PVTT患者的临床资料。纳入标准:⑴年龄18~80岁;⑵根据《原发性肝癌诊疗规范(2019年版)》诊断为 PLC[6],其中 PVTT根据影像学诊断[7];⑶肝功能Child-Pugh评分为A级或B级;⑷术前不合并其他恶性肿瘤。排除标准:⑴治疗过程中接受其他抗癌治疗,如靶向治疗,系统化疗,射频消融和手术治疗等;⑵程氏分型Ⅳ型,癌栓侵犯至肠系膜上静脉;⑶合并肝静脉癌栓患者;⑷合并肝外转移。本研究经广西医科大学附属肿瘤医院伦理委员会审查通过。
1.2 治疗方法
按照Seldinger法经股动脉穿刺,根据数字减影血管造影术(digital subtraction angiography,DSA)引导插管至肝动脉,评估肿瘤大小、数目、血供动脉、静脉通畅情况及静脉瘘,于血管动脉内注入500~750 mg氟尿嘧啶、50~200 mg奥沙利铂、10~30 mg吡柔比星,栓塞剂选用38.0%超液化碘液和明胶海绵颗粒,剂量维持在5~20 mL。药物具体剂量根据肿瘤大小、数目及肝功能状况调整,治疗结束再次行DSA检查肿瘤血管确保栓塞完全,必要时再次栓塞,拔管后穿刺点压迫止血,穿刺侧制动12 h,平卧24 h预防穿刺部位出血和血肿。参考《原发性肝癌诊疗规范(2019年版)》[6],治疗过程中出现TACE禁忌证时,转为对症支持治疗。
1.3 资料收集及随访
收集所有患者术前7 d内的相关血液学检查资料,包括淋巴细胞计数、AST、ALT、总胆红素、白蛋白、凝血酶原时间(prothrombin time,PT)、甲胎蛋白(alpha-fetoprotein,AFP)、乙肝病毒表面抗原(HBsAg)、乙型肝炎病毒(hepatitis B virus,HBV)DNA 等,并计算ALRI。ALRI=AST/淋巴细胞计数。临床资料包括性别、年龄、美国东部肿瘤协助组体能状态评分(Eastern Cooperative Oncology Group performance status,ECOG PS)、肝癌家族史、肿瘤数量、最大肿瘤病灶大小、肝硬化、PVTT分型、腹水及TACE次数。PVTT通过计算机断层扫描,磁共振成像和(或)超声诊断。依据程式分型将PVTT分为三型:Ⅰ型癌栓侵犯肝叶或肝段的门静脉分支;Ⅱ型癌栓侵犯至门静脉左支或右支;Ⅲ型癌栓侵犯至门静脉主干[6]。
治疗后,主要通过电话随访,每3个月随访1次,随访截至2019年9月25日,中位随访时间为6个月(范围:1~28个月)。总生存时间(overall survival,OS)定义为接受治疗之日至死亡或随访结束的时间。以患者死亡为终点,死亡162例;截尾包括失访(10例)或未死亡(3例)。
1.4 统计学方法
采用SPSS 21.0软件进行数据分析,分类资料采用n(%)表示,组间比较采用χ2检验。采用R 3.4.3(http://www.R-project.org,R Foundation)和 EmpowerStats 2.20(http://www.empowerstats.com,X&Y Solutions,Inc,Boston,MA)软件绘制ALRI的时间依赖性受试者工作特征曲线(receiver operating characteristic curve,ROC),并根据约登指数的最大值确定最佳临界值。采用Cox等比例风险模型单因素分析确定各个临床特征与OS的关系,将单因素分析有意义和临床上认为影响预后的因素进行多因素Cox等比例风险模型分析,采用Kaplan-Meier法计算生存率,生存曲线比较采用Log-rank检验。以双侧P<0.05为差异有统计学意义。
2 结果
2.1 术前ALRI临界值的确定
时间依赖性ROC曲线结果显示,根据约登指数,ALRI最佳临界值为49.37,灵敏度和特异度分别为0.606和0.768,曲线下面积为0.71,以此临界值将患者分为ALRI>49.37组和ALRI≤49.37组。见图1。
2.2 术前ALRI与PLC-PVTT患者临床特征的关系
本研究纳入175例PLC-PVTT患者,其中男性160 例,女性 15 例,ALRI≤49.37 71 例,ALRI>49.37 104例。与ALRI≤49.37组患者比较,ALRI>49.37组患者Child-Pugh分级较晚,伴腹水患者更多,AFP、总胆红素、AST、ALT水平较高,白蛋白水平更低,肿瘤更大,两组比较差异有统计学意义(P<0.05)。见表1。
2.3 术前ALRI与PLC-PVTT患者生存的关系
Kaplan-Meier生存分析结果显示,术前ALRI>49.37组患者的中位OS为6个月(95%CI:4.532~8.127个月),术前 ALRI≤49.37 组患者为 9个月(95%CI:6.37~11.73 个月),两组比较差异有统计学意义(χ2=9.300,P=0.003)。见图2。

图1 PLC-PVTT患者TACE术前ALRI的时间依赖ROC曲线Fig.1 Time-dependent ROC curve of ALRI in PLC-PVTT patients before TACE
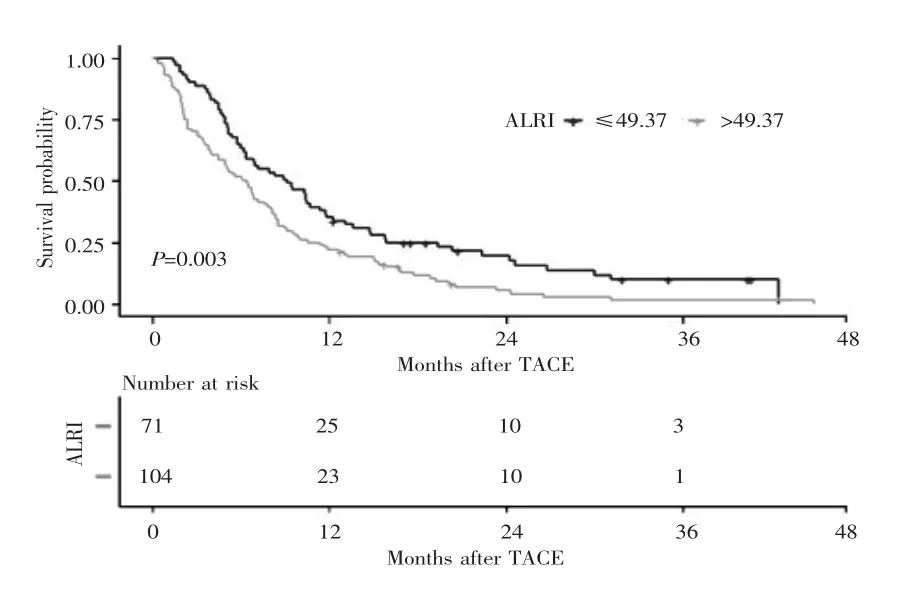
图2 TACE术前ALRI与PLC-PVTT患者OS的关系Fig.2 Relationship between ALRI and OS in PLC-PVTT patients before TACE
2.4 影响PLC-PVTT患者预后的单因素和多因素分析
单因素分析结果显示,ALRI、TACE次数、PVTT分型、Child-Pugh分级、AFP、HBV DNA滴度、总胆红素、PT与预后相关(均P<0.05)。多因素分析结果显示,ALRI>49.37、进行1次以上TACE治疗、Child-Pugh分级B级、PT≥13 s是PLC-PVTT患者OS的独立危险因素(均 P<0.05)。见表 2。
3 讨论
TACE是肝癌综合治疗中一项重要的微创治疗方法,尤其对于不可手术切除的肝癌患者,如伴PVTT患者TACE治疗有较好的生存获益[8-9],因此曾被认为是PVTT治疗禁忌的TACE也逐渐得到认可。但是伴PVTT患者接受TACE治疗具有较高的术后肝衰竭风险,因此如何筛选合适的患者对预后至关重要。目前针对中晚期肝癌的风险预测模型已有CHIP评分[10]、SNACOR评分[11]等,但少有研究探讨 PLC-PVTT患者行TACE治疗的预后预测指标。本研究选取TACE术前的ALRI预测PLC-PVTT患者预后,发现该指标具有一定的预后预测价值。
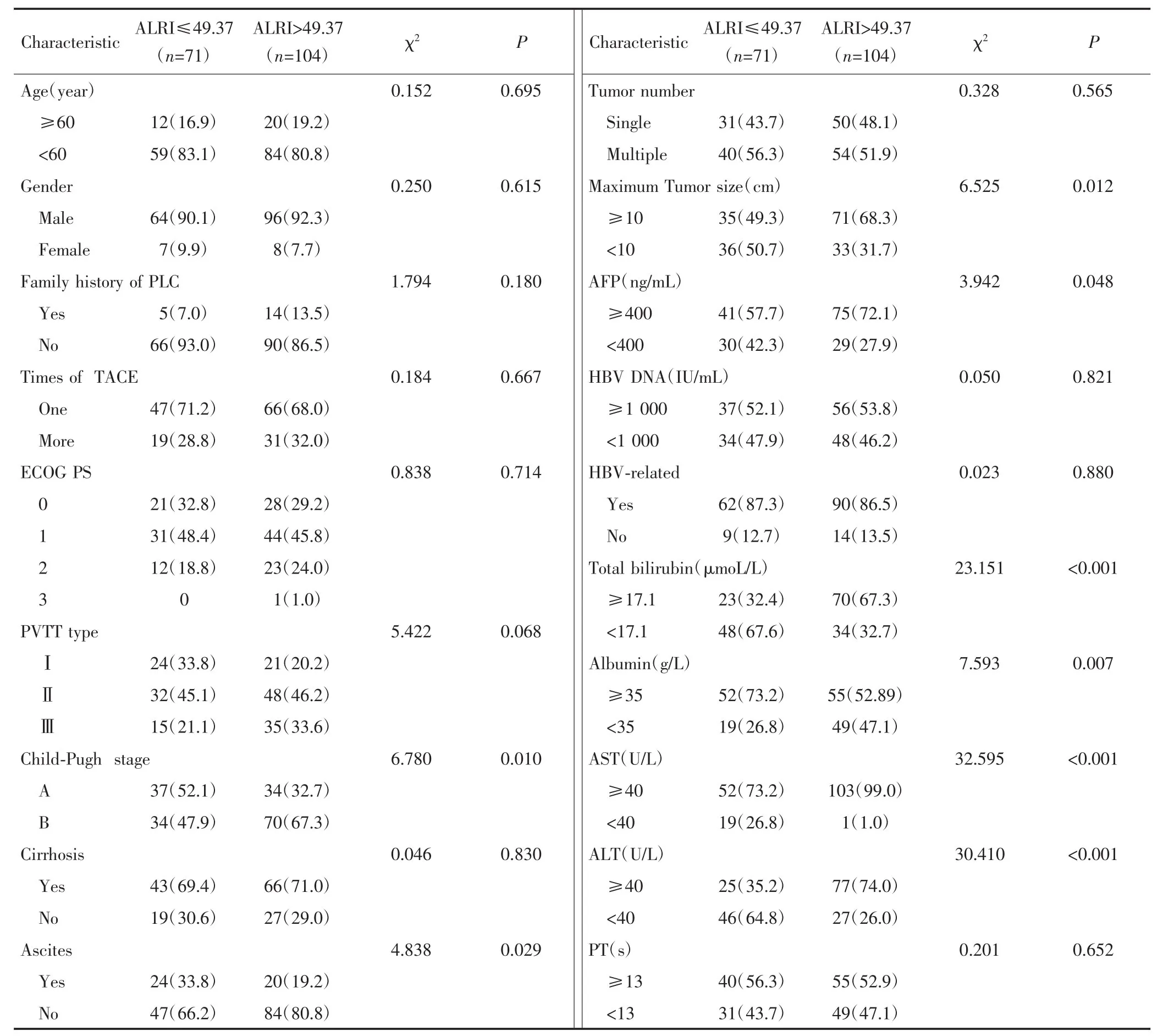
表1 TACE术前ALRI与PLC-PVTT患者临床特征的关系[n(%)]Tab.1 Relationship between ALRI and clinical characteristics of PLC-PVTT patients before TACE[n(%)]
淋巴细胞计数是ALRI的构成之一,且作为血常规中的常见的检测项目,能同时反映肝功能和全身炎症状况,且易获取。既往研究显示肿瘤微环境中的淋巴细胞与肿瘤细胞增殖、侵袭和转移密切相关[12-13]。此外,淋巴细胞也是一类具有免疫识别功能的细胞系,分为T淋巴细胞、B淋巴细胞和自然杀伤细胞,其中活化的T淋巴细胞及其他淋巴细胞可通过细胞免疫和分泌细胞因子如 INF-γ、TLR3[14]等方式阻止肿瘤进展,而改善T细胞在抗肿瘤作用中的表现,也能提升抗肿瘤免疫应答能力[15-16]。因此,淋巴细胞(如T细胞)与患者预后有关,其中低淋巴细胞数可能预示癌症相关炎症或肿瘤进展。
ALRI的另一个构成是AST,目前认为除微环境中的炎症,肝癌患者预后还与肝损伤有关,而AST是反映肝脏炎症活动敏感的生化指标,血液中高AST说明肝癌炎症反应持续存在,或者HBV大量增殖。此外,在肝癌进展过程中,肝细胞因细胞膜被破坏和线粒体的损伤常导致AST释放入血[17],因此AST升高被认为是肝细胞癌患者预后不良的重要标志[18]。此外,还有研究报道,术前AST与中性粒细胞比值(ANRI)、AST 与血小板比值指数(APRI)均与肝癌患者预后有关[19]。因此,AST作为指示肝损伤的指标可将其纳入肝癌预后评价体系中。
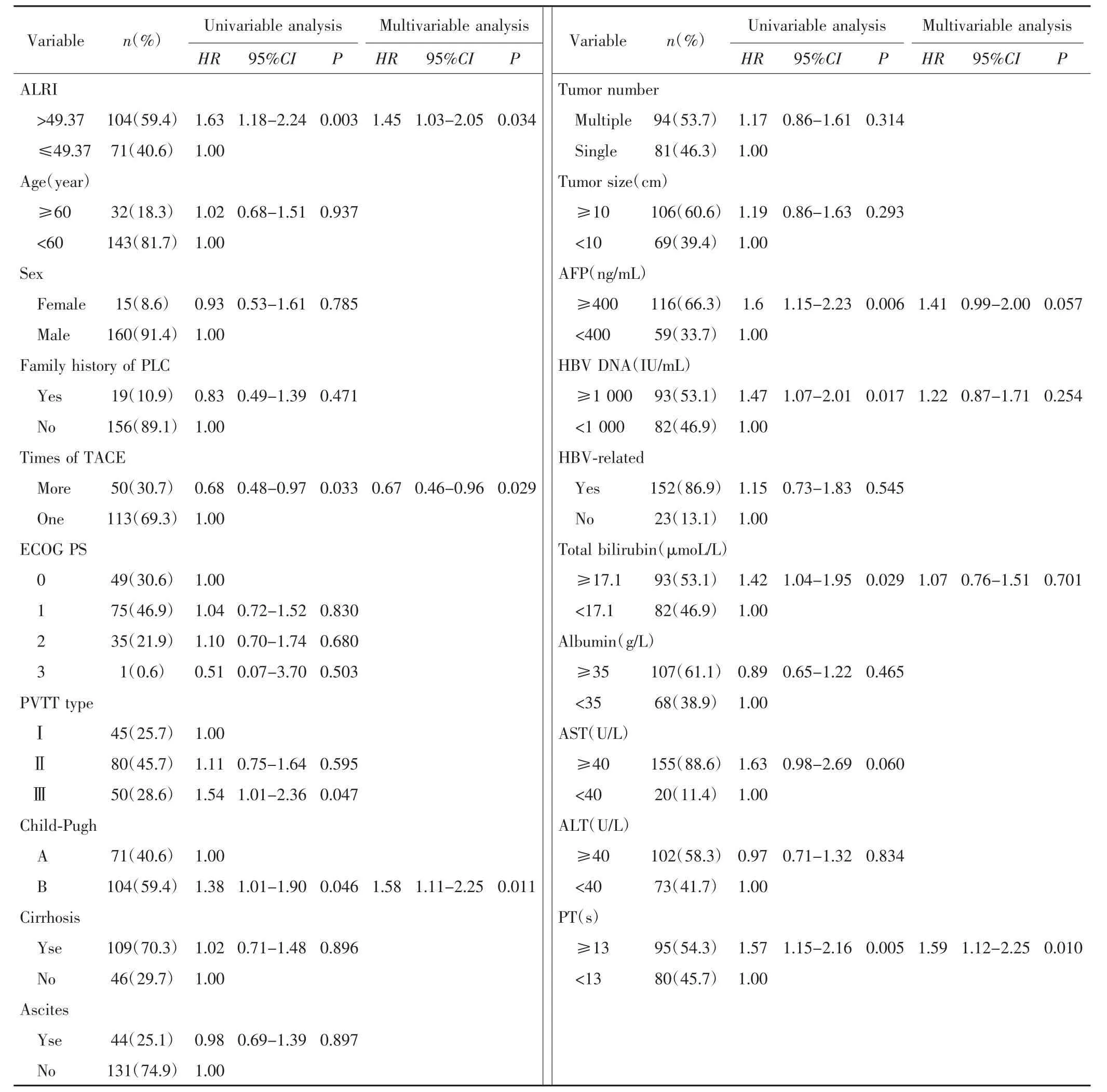
表2 影响PLC-PVTT患者TACE术后OS的单因素和多因素分析Tab.2 Univariable and multivariable analysis of OS in PLC-PVTT patients after TACE
如前所述,ALRI作为经济、非侵入性指标,不仅综合考虑了肝功能、炎症免疫状态,且易于获取。目前也已有研究报道ALRI是肝切除术[19]和姑息治疗[20]患者预后的独立危险因素。本研究在伴PVTT的肝癌患者中验证TACE术前ALRI的预后预测作用,首先通过ROC曲线获得ALRI的最佳临界值为49.37,再以此为依据划分出的ALRI>49.37组患者Child-Pugh分级较晚,含有腹水、肿瘤大小≥10 cm、AFP≥400 ng/mL、总胆红素≥17.1 μmol/L、白蛋白≥35 g/L、AST≥40 U/L和ALT≥40 U/L患者的比例均较ALRI≤49.37组患者高,进一步观察两组患者的生存情况,同样发现ALRI>49.37组总生存期较短,多因素分析亦证实ALRI>49.37、进行1次以上的TACE治疗、Child-Pugh分级 B级、PT≥13 s是影响OS的独立危险因素,说明ALRI>49.37患者的肿瘤生物学行为恶性程度更高,而低ALRI患者预后较好。
综上所述,本研究表明TACE术前ALRI对PLCPVTT患者预后具有一定的预测价值,高ALRI是预后的独立危险因素,提示预后不良。但本研究为单中心回顾性分析,可能导致选择性偏倚,因此这一结论仍需多中心前瞻性队列研究验证。
