甲强龙鼓室给药联合不同疗程高压氧治疗突发性聋的疗效及影响因素分析△
2020-11-15朱艳香刘文彬陈菲宋广朴谢微
朱艳香 刘文彬 陈菲 宋广朴 谢微
突发性聋(sudden deafness,SD)病因复杂,发病机制不明,临床疗效差异较大[1]。糖皮质激素是目前临床上治疗SD较为认可的药物,但单独应用效果往往不佳,为此我国2015年诊疗指南[2]推荐采用合理的联合治疗。高压氧通过增加内耳供氧、改善微循环,从而促进听力恢复[3],2012年美国突聋临床实践指南将高压氧与糖皮质激素作为同一治疗层次的选择项[4],目前已作为临床治疗SD的常用辅助手段。鼓室注射糖皮质激素用于SD初始治疗的效果与全身应用相近,优点是不会出现全身副作用[5]。本研究对162例突聋患者给予鼓室注射甲强龙及高压氧联合治疗,旨在探讨甲强龙鼓室给药联合不同疗程高压氧治疗SD的疗效及影响因素。
1 资料与方法
1.1研究对象及分组 选取2012年1月至2019年6月入院治疗的单侧SD患者为研究对象,且符合2015中华医学会突发性聋诊断标准[2]。纳入标准:①年龄在18岁以上;②发病至就诊时间2周以内;③除第八颅神经受损外无其他颅神经损伤;④无严重精神疾病;④就诊前未接受过相关治疗;⑤对治疗方案所用药物无禁忌症。排除标准:①有耳毒性药物应用史、脑外伤、噪声损伤等确切原因所致耳聋者或有耳聋家族史;②增强CT和/或MRI检查显示内听道占位;③对糖皮质激素或高压氧不能耐受者;④未完成治疗或资料不全者。按照随机数字表法将符合标准的162例(162耳)SD患者随机分为A组和B组,每组81例;两组临床资料比较,均衡性良好(P>0.05),具有可比性(表1)。

表1 两组临床资料比较(例)
1.2治疗方案
1.2.1基础治疗 两组患者入院后即采用以下治疗:甲钴胺片(华北制药股份有限公司,规格0.5毫克/片)口服,1片/次,3次/天,连续28天;银杏叶提取物注射液(台湾济生化学制药厂股份有限公司,规格17.5 mg/5 ml)10 ml溶于250 ml生理盐水中静脉滴注,1次/天,连续7天;全频下降型另加巴曲酶注射液(北京托毕西药业有限公司,规格5 BU/支)治疗,2支溶于100 ml生理盐水中缓慢静脉滴注,首次剂量加倍,隔日用药,3次/疗程,治疗期间纤维蛋白原控制在1.0 g/L以内。伴眩晕者予以盐酸倍他司汀(格兰泰成员意大利Formenti制药公司,规格8毫克/片)口服,2片/次,3次/天。
1.2.2高压氧治疗 在采用上述基础治疗的同时,两组分别给予高压氧治疗,压力设置为0.18~0.22 MPa,120分/次,2次/天,3天后1次/天,A组治疗20次,B组治疗10次。
1.2.3甲强龙鼓室注射 患者取坐位或侧卧位,患耳朝上,酒精皮肤消毒后局部表面麻醉,在耳内镜辅助下行鼓膜前下或后下象限穿刺,向鼓室内缓慢注射甲强龙0.5 ml(注射用甲泼尼龙琥珀酸钠,比利时辉瑞公司生产,规格40 mg/ml,国药准字H20130301),1次/2天,共5次。鼓室内注药后嘱患者避免吞咽等动作,保持固定体位30 min以防药物流失。
1.3疗效判定 所有患者治疗结束后行纯音听阈复查。依据指南[2]进行疗效分级:受损频率听阈恢复正常,或达健耳水平,或达此次患病前水平,耳鸣消失,1个月以上随访不复发为痊愈;受损频率平均听力改善>30 dB,耳鸣明显减轻,听力基本恢复正常为显效;受损频率平均听力改善15~30 dB,耳鸣有所减轻为有效;受损频率平均听力改善<15 dB,耳鸣无改善,甚至加重为无效。
1.4统计学方法 应用SPSS 21.0软件行数据分析。计量资料以均数±标准差表示,采用t检验。计数资料以率表示,采用χ2检验或fisher精确检验。采用Logistic回归分析检测影响疗效的相关因素。
2 结果
2.1两组治疗前后纯音听阈比较 两组治疗后纯音平均听阈均较治疗前有改善(P<0.05),但两组间比较无统计学差异(P>0.05)(表2)。

表2 两组治疗前后纯音平均听阈比较
2.2两组疗效比较 A组、B组总有效率差异无统计学意义(P>0.05)(表3)。

表3 两组不同听阈曲线类型者疗效及总有效率比较(例)
2.3影响疗效的因素分析 根据受损频率听力是否改善15 dB分为有效组(101例)与无效组(61例),有效组病程、伴眩晕、初诊听阈、全聋型、入院至开始高压氧治疗间隔天数与无效组相比,差异有统计学意义(P<0.05)(表4)。以疗效(赋值:无效=0,有效=1)为因变量,以单因素分析中(表4)有统计学差异的指标为自变量进行多因素回归分析,病程、初诊听阈、入院至开始高压氧治疗间隔天数赋值:连续变量;伴眩晕、全聋型赋值:否=0,是=1;结果显示,病程、伴眩晕、全聋型、入院至开始高压氧治疗间隔天数对疗效有显著影响(P<0.05)(表5)。
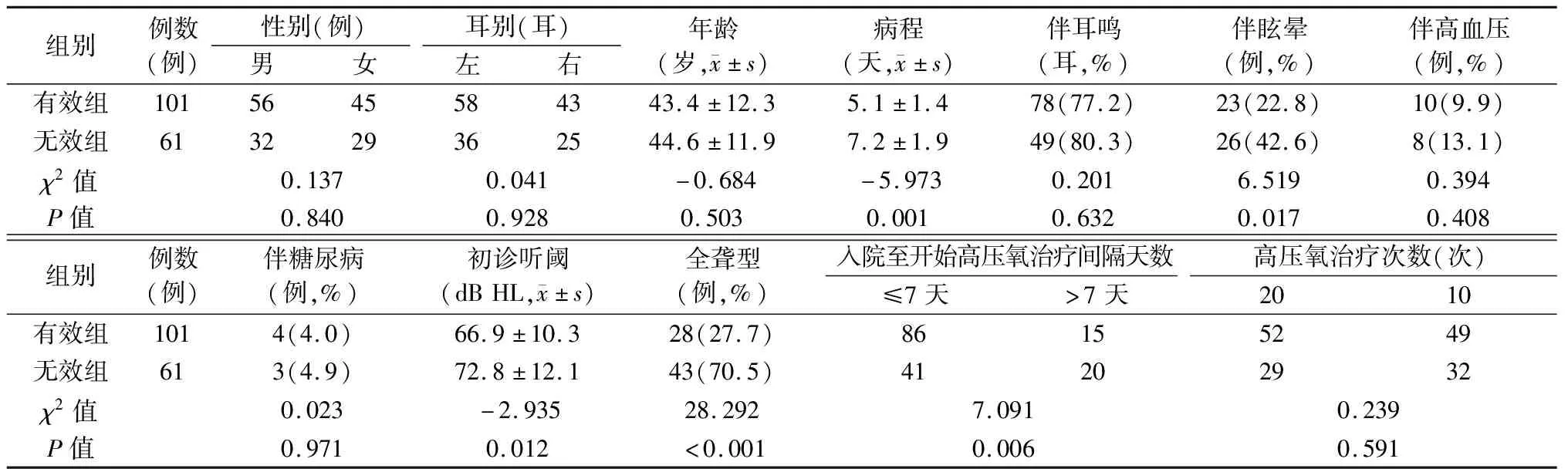
表4 有效组和无效组临床资料比较

表5 多因素回归分析结果
2.4不良反应 A、B两组均未发现鼓膜穿孔、鼓室内感染及血糖、血压明显波动;A组和B组分别有2例和3例首次高压氧治疗时出现轻微耳痛症状,未特殊处理,次日缓解。
3 讨论
糖皮质激素是治疗SD的一线药物,作用机制为抗炎和抑制免疫。鼓室给药治疗SD的理论依据是药物可经圆窗膜渗入耳蜗[6],相对于全身给药,鼓室给药可获得较高的外淋巴浓度,靶向性强、起效快,是另一个可靠而有效的给药途径,并且为全身用药不能耐受的患者提供了补救治疗的手段。高压氧治疗突发性聋的机制为:通过增加内耳氧供,改善内耳缺氧和血液循环状态,减轻缺血再灌注、氧自由基及免疫炎症反应对内耳的损伤,缓解内耳迷路水肿等[7]。一项较大数据的统计结果[8]表明,糖皮质激素与高压氧联合治疗SD的效果好于单用糖皮质激素,为激素与高压氧联合治疗SD提供了依据。目前高压氧已被越来越多的应用于SD的辅助治疗,但由于SD的疗效受多种因素影响,在治疗方案尤其是治疗疗程上不尽一致。
高压氧辅助治疗SD的疗程,国内外研究尚无定论。国内有研究显示, 20次高压氧辅助治疗对于不同听阈曲线类型的SD疗效满意[9];另有研究报道20次高压氧治疗足以获得其辅助治疗效果,增加高压氧治疗次数并不能增加其听力疗效[10];还有主张10次作为一疗程,二至三个疗程效果明显[11];而国外有研究认为高压氧治疗次数与听力改善相关,治疗次数越多预后越好[12]。本研究结果显示,高压氧治疗20次和治疗10次在听力改善和总有效率方面无统计学差异,与其他研究[13]结果一致,可能原因为:经过10次高压氧治疗后,其治疗作用已充分发挥,患者听力状况已基本平稳,在此基础上再增加疗程难以获得更多的听力改善,患者的听力预后与高压氧治疗次数无明显相关性;也可能与以上各研究纳入患者的病情不同有关。
除了疗程外,影响突聋疗效的因素很多,加之存在自愈的情况以及疗效评估标准的差异,给高压氧辅助治疗SD的疗效判定带来了一定难度。性别、年龄、患耳侧别、眩晕、耳鸣、合并疾病、治疗时间早晚、初诊听力损失程度、听阈曲线类型、入院至开始高压氧治疗间隔时间等都可能影响疗效。本研究多因素分析结果显示,病程、伴眩晕、全聋型、入院至开始高压氧治疗间隔时间长短等因素与疗效有关,说明对于SD的治疗越早,疗效越好[14]。有文献建议在SD发病后立即行高压氧治疗[15];每推迟1天,有效率将下降8.5%[11]。本研究结果显示入院至开始高压氧治疗的时间在1周内明显优于1周后;有研究认为治疗时间延误将导致不良的预后,干预时间耽搁过长,患者的听力损失将不能恢复[16]。伴眩晕是预后差的主要因素,全聋型患者多伴有眩晕、耳鸣等症状,毛细胞损伤较重,高压氧联合药物干预也很难使其听力损失恢复[17];从文中结果看,本组对象中全聋型患者总有效率较低,提示全聋型是影响糖皮质激素鼓室给药联合高压氧治疗SD疗效的因素之一。另外,本研究中A、B两组患者均未出现严重不良反应,但有部分患者对多次高压氧治疗有恐惧排斥心理,因此在对患者进行有效的心理疏导和保证满意疗效的同时,疗程的选择十分重要。
综上所述,甲强龙鼓室给药联合10次或20次高压氧治疗SD的疗效无明显差异,病程、伴眩晕、全聋型、入院至开始高压氧治疗时间长短是影响疗效的可能因素。
