特殊病理类型子宫肌瘤剔除术后复发的相关因素分析
2020-11-10张蕾孙莉赵郡张丽吴园园孙文湘
张蕾 孙莉 赵郡 张丽 吴园园 孙文湘
子宫肌瘤是育龄期女性最常见的生殖系统良性肿瘤[1]。近年来随着病理学的发展和对子宫肌瘤病理类型认识的不断深入,妇产科医生对特殊病理类型子宫肌瘤的生物学行为和临床治疗方案的选择关注度逐步提高,有报道特殊病理类型子宫平滑肌瘤占比为1.8%~10%,主要包括以下几种类型[2]:(1)富于细胞型平滑肌瘤;(2)奇异性平滑肌瘤;(3)血管性平滑肌瘤;(4)上皮样平滑肌瘤;(5)静脉内平滑肌瘤病;(6)弥漫性平滑肌瘤病;(7)良性转移性平滑肌瘤;(8)脂肪平滑肌瘤;(9)卒中性平滑肌瘤等。特殊病理类型子宫平滑肌瘤病理组织学上表现为细胞异型性、肿瘤细胞生长活跃及不同程度的核分裂,且术后易复发,为病理及临床医生的诊断和治疗带来了困惑。本研究通过分析患者年龄、初潮年龄、分娩史、家族史、术前药物治疗史、肌瘤大小、肌瘤数目、肌瘤的生长部位以及手术途径与特殊病理类型子宫肌瘤剔除术后复发的关系,旨在为临床治疗及术后监测特殊病理类型子宫肌瘤,预防及避免术后肌瘤复发提供参考依据。
1 对象与方法
1.1 研究对象 选取2008年5月至2017年5月在中国人民解放军联勤保障部队第980医院妇产科行子宫肌瘤剔除术治疗,术后病理结果证实为特殊病理类型子宫肌瘤的487例患者为研究对象,其中富于细胞型平滑肌瘤456例(93.63%),奇异型平滑肌瘤12例(2.46%),弥漫性平滑肌瘤病8例(1.64%),上皮样平滑肌瘤6例(1.23%),静脉内平滑肌瘤病5例(1.03%)。纳入标准:(1)均符合特殊病理类型子宫平滑肌瘤;(2)均行子宫肌瘤剔除手术治疗;(3)认知功能正常;(4)自愿签署治疗研究同意书。排除标准:(1)合并患有生殖道恶性肿瘤;(2)合并其他严重内科疾病;(3)认知功能障碍者。本研究所有研究对象知情同意,并获得医院医学伦理委员会批准。
1.2 子宫肌瘤复发标准 子宫肌瘤剔除术后3个月经阴道超声检查未发现异常,术后6个月及以上经阴道超声、妇科检查或再次手术发现≥1 cm的子宫肌瘤作为诊断复发的标准[3,4]。
1.3 观察指标 回顾性分析特殊病理类型子宫肌瘤剔除术后肌瘤复发患者与未复发患者初次手术时的年龄、初潮年龄、分娩史、家族史(家族中有1人以上患有子宫肌瘤)、术前药物治疗史(术前使用GnRH-a、米非司酮、短效口服避孕药或左炔诺酮宫内节育器辅助治疗)、肌瘤大小、肌瘤数目、肌瘤的生长部位、手术途径等情况。
1.4 随访方法 患者术后3个月返院由手术医生进行首次复查并记录,此后采用门诊复查或电话随访方式每6个月随访1次,了解患者术后恢复及肌瘤复发情况。术后随访日期截止至2019年5月。
1.5 统计学分析 应用SPSS 22.0统计软件,计数资料采用χ2检验,采用Pearson相关分析进行单因素分析、Logistic回归分析进行多因素分析,P<0.05为差异有统计学意义。
2 结果
2.1 患者情况 487例特殊病理类型子宫肌瘤剔除术后患者随访,共93例复发,复发率为19.10%。
2.2 特殊类型子宫肌瘤剔除术后复发影响因素的单因素分析 年龄、初潮年龄、分娩史、家族史、肌瘤数目、肌瘤生长部位与特殊病理类型子宫肌瘤剔除术后复发有关,差异有统计学意义(P<0.05);术前药物治疗史、肌瘤大小、手术途径与肌瘤复发无关,差异无统计学意义(P>0.05)。见表1。

表1 特殊病理类型子宫肌瘤剔除术后复发影响因素的单因素分析 n=487,例(%)
2.3 特殊类型子宫肌瘤剔除术后复发影响因素的多因素分析 多因素Logistic回归分析结果显示,初潮年龄、分娩史、家族史、肌瘤数目、肌瘤生长部位与特殊病理类型子宫肌瘤剔除术后复发呈正相关(P<0.05),年龄与肌瘤复发呈负相关关系(P<0.05)。见表2、3。
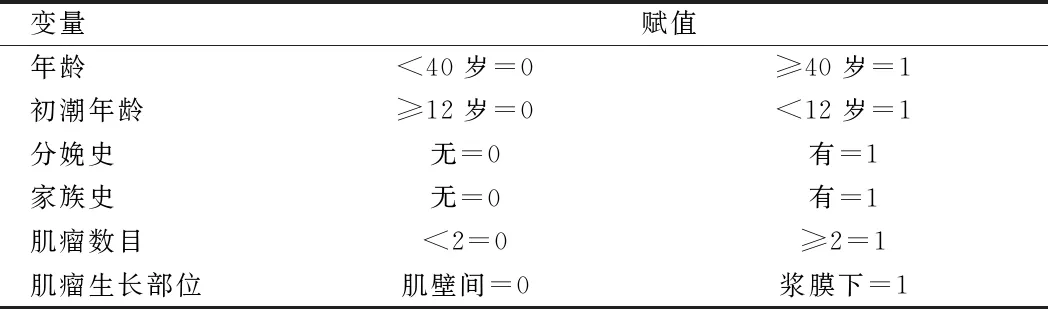
表2 多因素分析变量赋值表
3 讨论
子宫肌瘤是女性最常见的妇科良性肿瘤,在30~50岁的育龄女性中子宫肌瘤的发病率高达50%~80%[5]。子宫平滑肌瘤也是妇科手术最常见的病因之一,传统的子宫肌瘤手术以开腹子宫肌瘤剥除术和全子宫切除术为主,近年来随着人们生活水平的不断提高以及“二胎政策”的全面放开,子宫良性肿瘤患者对保留生育功能、微创、美观、器官完整性等要求越来越高,故腹腔镜下子宫肌瘤剔除手术甚至单孔腹腔镜下子宫肌瘤剔除术得到快速发展,微创手术方式能最大程度的满足此类患者的需求。但因子宫肌瘤特殊的生物学行为,肌瘤剔除术治疗后会出现复发情况,尤其是特殊病理类型子宫平滑肌瘤,因细胞具有异型性、肿瘤细胞生长活跃及有不同程度的核分裂,恶性潜能未定,故许多研究指出其具有晚期复发及恶变的倾向[6]。黄志勇等[7]报道,富于细胞型子宫平滑肌瘤随着复发次数的增加,肿瘤的性质也发生了改变,恶性化程度增加,复发3次以上均发生了肉瘤样变,且随着复发次数递增,复发间隔的时间在缩短。在本研究中,年轻子宫肌瘤患者的特殊病理类型平滑肌瘤,尤其是富于细胞型平滑肌瘤的比例明显高于其在所有人群中的占比。故对于特殊病理类型子宫肌瘤患者特别是年轻患者在术式的选择上需谨慎、术前应充分与患者沟通,术后密切随访。

表3 特殊类型子宫肌瘤剔除术后复发多因素非条件Logistic回归分析
我们以40岁为界,本研究资料显示,多因素Logistic回归分析年龄与肌瘤复发呈负相关(OR<1)。特殊病理类型子宫平滑肌瘤细胞雌、孕激素受体均为阳性,提示肿瘤与激素有关,为激素依赖性肿瘤。30~40岁女性卵巢功能良好雌、孕激素分泌旺盛,且处于相对平衡状态,促进了肌瘤组织生长和复发;当女性年龄≥40岁时卵巢功能减退,体内雌激素水平明显降低,肌瘤在低雌激素水平的环境下复发风险减小[8]。Radosa等[9]报道,年龄30~40岁、子宫术前子宫肌瘤数目≥2是术后复发的高危因素。同时本研究资料也显示,肌瘤复发组初潮年龄<12岁53例,对照组40例2组比较有统计学意义(P<0.05);且多因素Logistic回归分析显示,初潮年龄与肌瘤复发呈正相关关系(OR>1)。女性初潮年龄越早,则会越早启动下丘脑-垂体-卵巢轴,发挥机体内神经-内分泌调控机制,作用于卵巢分泌雌、孕激素,雌、孕激素作用于子宫内膜,发生周期性增生、脱落,即女性月经来潮。初潮年龄是女性性成熟的标志,受体内雌、孕激素水平调控,初潮年龄越早,与同年龄组女性相比,体内雌、孕激素水平越高且趋于平稳,特殊病理类型子宫平滑肌瘤为激素依赖性肿瘤,因而初潮年龄也是特殊病理类型子宫平滑肌瘤术后复发的高危因素之一[10]。
本研究显示,分娩史与特殊病理类型子宫肌瘤剔除术后复发呈正相关(OR>1)。由于特殊的解剖关系,在子宫内膜与肌层间没有能够抑制子宫内膜反向生长的黏膜下层,分娩或者宫腔操作时易损伤到子宫内膜基底层、甚至浅肌层,在子宫内膜与肌层之间形成微管通道及裂隙,从而使子宫内膜反向生长侵入子宫肌层导致子宫肌瘤病的发生。Wong等[11]报道,分娩造成的子宫内膜基底层损伤,使子宫内膜入侵子宫肌层是特殊病理类型子宫肌瘤发生的危险因素之一。
有文献报道,在子宫肌瘤的发病机制中遗传因素起重要作用,尤其子宫肌瘤患者一级亲属和单卵双胎之间的阳性家族史可增加患病风险,究其原因可能发生在MED12、HMGA2和FH这三种基因的变异[12]。本研究多因素Logistic回归分析显示,子宫肌瘤的阳性家族史与特殊病理类型子宫肌瘤剔除术后复发呈正相关关系(OR>1)目前关于特殊病理类型子宫肌瘤剔除术后复发和家族史之间关系的研究很少,但已有文献报道子宫肌瘤阳性家族史与子宫肌瘤剔除术后复发密切相关[13]。因此,子宫肌瘤的阳性家族史,尤其是一级亲属的患病史,更值得我们在临床工作中关注。
在子宫肌瘤剔除术前,使用GnRH-a、米非司酮、短效口服避孕药或左炔诺酮宫内节育器等辅助药物治疗,可减小肌瘤体积、减少术中出血。Shin等[14]报道术前使用GnRH-a增加了肌瘤复发的风险,可能由于GnRH-a减小了肌瘤的体积,术中遗留微小肌瘤的缘故。本研究显示,单因素分析术前使用药物治疗与术后肌瘤复发无明显相关性(P>0.05),原因可能在于本研究纳入术前使用药物种类较多,且病例数较少。
田玉翠等[15]报道指出子宫肌瘤剥除的数目是残留及复发的危险因素,多发子宫肌瘤残留率及复发率均显著高于单发者。肌瘤数目多、体积≤1 cm、术中残留,是导致术后短期内复发的主要原因。本研究显示肌瘤数目与特殊病理类型子宫肌瘤剥除术后复发呈正相关关系(OR>1)。分析原因可能为多发子宫肌瘤术前肌瘤较小且位于肌壁间,辅助检查未检出,术后首次复查又未能发现,日后肌瘤逐渐长大所致;多发肌瘤与单发肌瘤发病机制不同,为多克隆来源由不同的子宫母细胞增生而成,更容易复发。
狄文等[2]报道,特殊病理类型子宫肌瘤易位于子宫颈部。本研究显示,位于浆膜下尤其是突向阔韧带或子宫颈部位特殊病理类型的子宫肌瘤,术后更易复发。分析原因可能为阔韧带及子宫颈部血运丰富促进肌瘤的生长与复发。
目前临床上最常用的子宫肌瘤剔除手术入路有两种,即腹式子宫肌瘤剔除术及腹腔镜子宫肌瘤剔除术,两种手术方式各有利弊,不能完全替代。腹式子宫肌瘤剔除术适用于肌瘤体积较大、个数多且盆腔粘连严重的患者,但术中切口长、对胃肠道干扰大,术后恢复慢、更易出现盆腔粘连[16]。腹腔镜子宫肌瘤剔除术具有术野清晰、操作精细、切口美观、术后恢复快等优点,但对于肌瘤体积较大、数目多、位于近黏膜面的肌瘤,易出现术中出血多、遗漏微小肌瘤、增加损伤概率等风险[17]。随着腔镜技术的发展,肌瘤体积已不是腹腔镜手术的禁忌证;对于多发子宫肌瘤,我院首创并常规开展手指辅助下腹腔镜子宫肌瘤剔除术,收到良好的治疗效果。有研究报道,一篇关于6个Ⅰ类证据的Meta分析显示腹腔镜子宫肌瘤剔除术和经腹子宫肌瘤剔除术后复发率差异无统计学意义[18]。本研究结果显示两种手术途径与子宫肌瘤剔除术后复发无相关性(P>0.05),本研究显示腹腔镜手术创伤小、住院时间短,而且术后妊娠率、复发率2组无差别,故认为腹腔镜手术效果优于开腹手术,只要术者可以熟练掌握手术技巧,可首选腹腔镜手术。但在临床工作中仍需加强对子宫肌瘤患者的术前评估,制定合理手术方案,术中尽可能剔除全部肌瘤组织。
综上所述,特殊病理类型子宫肌瘤剥除术后复发与年龄、初潮年龄、分娩史、家族史、肌瘤数目、肌瘤生长部位相关;但影响特殊病理类型子宫肌瘤剥除术后复发并非只有这些因素,例如宫腔操作史、临床表现、超声诊断等是否与肌瘤复发有关需要进一步探究。
