子宫内膜异位症在女性不同时期治疗方式的回顾性分析
2020-11-10卢晓红
卢晓红
子宫内膜异位症(endometriosis,EMs)是指具有生长功能的子宫内膜组织种植在不正常的位置生长形成的一种妇科疾病,与患者的免疫功能下降、遗传、所处环境有一定关系[1]。据世界卫生组织(WHO)统计,全世界有10%~15%的女性患有不同程度的EMs[2]。EMs在不同阶段女性中均有发生,以生育年龄阶段最为常见,各阶段临床表现略有差异,其中青春期发病初期症状一般较轻,患者往往不会重视,以致此阶段的实际发病率远高于临床诊断率[3];育龄期EMs以进行性痛经和不孕为主[4];妊娠期EMs 一般临床症状不明显,这与妊娠期间体内高水平的孕酮有关[5];绝经后EMs不常见[6];目前,EMs的常用治疗方案有药物保守治疗、手术治疗和药物联合手术治疗[7]。为减少EMs对女性生育力的损害,青春期和育龄期治疗一般以控制症状为主;而妊娠期需要更多考虑母胎的安全,需避免因EMs治疗导致并发症的发生;绝经期EMs主要考虑病变部位的恶变,并针对性的做出相应的诊疗方案。针对女性所处不同时期及自身需求,一般应制定不同的治疗策略[8]。本研究对来我院因EMs治疗的患者130例进行回顾性分析,探讨EMs女性所处时期与治疗方式的相关性,以期为所处不同时期EMs患者探寻最佳治疗方案。
1 资料与方法
1.1 一般资料 选择2016年7月至2019年6月来我院因EMs治疗的患者152例,根据患者所处时期(青春期、育龄期、妊娠期、绝经期)分为4组,分别为青春期组(A组)、育龄期组(B组)、妊娠期组(C组)和绝经期组(D组);其中A组30例,年龄10~19 岁,平均年龄(16.12±2.31)岁;初潮年龄10~14 岁,平均(13.55±1.24)岁;病程1~5年,平均(3.31±1.88)年。B组54 例,年龄21~30 岁,平均年龄(25.41±3.36)岁;病程1~5年,平均(4.13±1.89)年。C组36例,年龄21~40岁,平均(31.33±7.91)岁;病程1~6年,平均(4.62±2.74)年。D组32例,年龄48~62岁,平均年龄(54.9±6.31)岁;病程2~8年,平均(5.32±2.27)年。4组患者年龄、初潮年龄、病程比较,差异无统计学意义(P>0.05),具有可比性。
1.2 纳入与排除标准
1.2.1 纳入标准:①经腹腔镜、病理检查明确诊断为EMs者;②患者及家属能配合随访且随访记录完整可追溯者;③年龄10~62岁。
1.2.2 排除标准:①合并其他严重心、肝、脾、肺、肾等多器官功能综合征者;②其他妇科疾病如卵巢、输卵管病变等影响患者预后者;③有不良生活习惯如吸烟、酗酒等。
1.3 资料收集 对4组患者的病历资料进行收集,包括个人信息(年龄、身高、体重、患病年龄、病程、妊娠、月经等)、治疗方式(手术治疗、保守治疗或者药物联合手术治疗)及预后情况(出院后1个月)。
1.4 治疗方法 患者均给予个体化治疗,根据患者年龄、病情及自身需求制定个体化治疗方案,治疗方式大致可分为有保守治疗、手术治疗和药物联合手术治疗。(1)保守治疗:主要通过药物控制疾病的发展,目前常用的药物是促性腺激素释放激素激动剂(GnRHa)、非甾体抗炎药或口服避孕药。(2)手术治疗:以腹腔镜下手术为主,对病变部位进行切除,常需行子宫及双侧附件切除术。(3)药物联合手术治疗:患者进行腹腔镜下切除术,且在术前或术后进行药物治疗。
1.5 观察指标 比较4组患者的AFS分期[9]、治疗方式、疗效和复发情况。总有效率=显效+有效/总例数×100%。
1.6 疗效标准 显效:患者痛经、月经不调等症状及体征消失、经B 超检查盆腔包块基本消失、不孕患者妊娠、停药或手术后无复发;有效:患者痛经、月经不调等症状及体征缓解、盆腔包块消失或缩小>50%、停药后症状较服药前或手术前明显减轻;无效:用药后或手术后患者痛经、月经不调等症状及体征未有明显变化,经B 超检查盆腔内包块未缩小,反有加重迹象。
2 结果
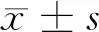
2.1 4组患者的AFS分期比较 4组患者的AFS分期不同,其中A、B、C 3组Ⅰ型和Ⅱ型较多,D组患者Ⅲ型和Ⅳ型较多,差异有统计学意义(P<0.05)。见表1。
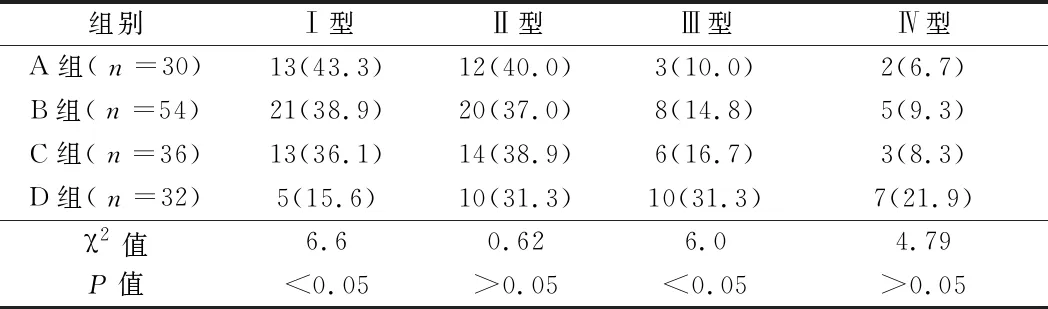
表1 4组患者的AFS分期比较 例(%)
2.2 4组患者的治疗方式比较 A组以保守治疗为主,保守治疗和手术治疗并重;B组治疗方式多样,保守治疗、手术治疗以及保守治疗+手术治疗并重;C组以保守治疗为主;D组以药物治疗及保守治疗+手术治疗为主,4组比较差异有统计学意义(P<0.05)。见表2。
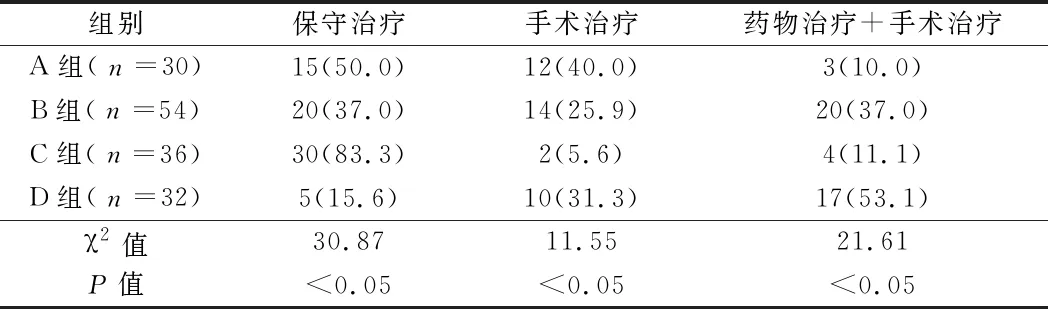
表2 4组患者的治疗方式比较 例(%)
2.3 4组患者的疗效比较 4组患者的总有效率均较高,但差异无统计学意义(P>0.05)。见表3。
表3 4组患者的疗效比较 例(%)
2.4 4组患者复发情况比较 4组患者出院后1个月内复发情况均较少,差异无统计学意义(P>0.05)。见表4。
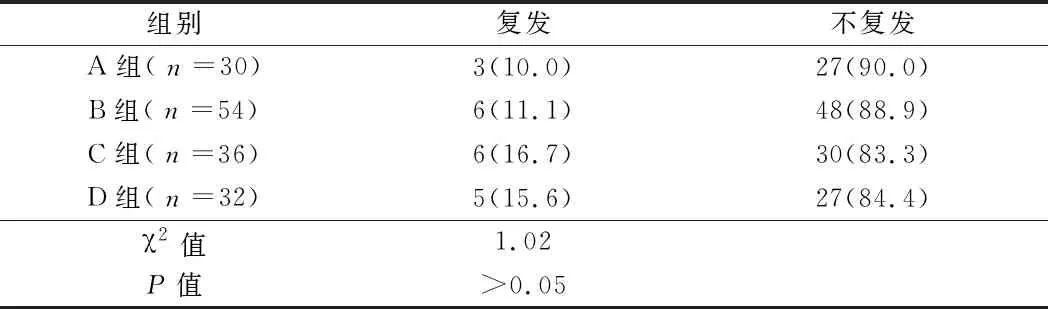
表4 4组患者复发情况比较 例(%)
3 讨论
EMs是一种激素依赖性疾病,好发于育龄期女性,常会引起不孕不育症,对患者生活质量造成很大的影响。EMs发病较缓,往往不易察觉,常常会造成诊断延迟[10]。EMs的发病原因有很多,但均未明确。Dovey等[11]曾提出“经血逆流学说”,现在已成为主流观点。Tandoi等[12]报道,青春期EMs患者中有11%~40%者合并生殖道畸形,推断生殖道畸形可能是引起青春期和育龄期EMs的主要原因之一。还有人认为青春期EMs的发病可能与青春期女性月经异常、经期不注意卫生或经期剧烈运动等有关[13]。妊娠期EMs发病率较低,诊断率亦较低,这是因为妊娠期EMs卵巢囊肿容易被巨大子宫所覆盖,位置较深加之破裂口较小,容易掩盖腹膜刺激症状[14]。绝经后EMs亦不常见,这是因为EMs是一种激素依赖性疾病,绝经后,雌激素分泌较少,对病变部位的刺激随之减少,病灶部位因缺少激素刺激而不断吸收萎缩,因此不容易发病[15]。近年来,随着人们对EMs认识的不断加深,治疗方案的制定也变得越来越有针对性,特别是针对处于不同时期的女性。如姜艳萍等[1]通过多年临床研究后发现青春期、妊娠期、绝经期EMs患者的糖类抗原(CA125)水平明显不同,患者所处EMs分期也有显著性差异,提示不同时期EMs病情发展不同。因此,在制定治疗方案时,需要结合患者的病情、年龄、需求等给予个体化治疗。
对于所处不同时期女性EMs患者,在制定治疗方案时还需多为患者的未来考虑,如青春期EMs,因患者因近期没有生育需求,治疗方案的制定首先是以改善患者症状、保护患者生育功能为目的;对于育龄期EMs,应首先考虑患者的生殖需求,制定治疗方案时应以改善患者生殖功能,促进生殖器官功能的恢复,缓解疼痛和提高生活质量为主;妊娠期EMs应以保胎为主要治疗目标;绝经后EMs恶变风险较大[16],因此,制定治疗方案时应以消除患者安全隐患、降低患者生存风险为主,如病理检查提示有风险,应首选手术治疗的方式[17]。
本研究结果发现,不同时期EMs的分期明显不同,结果有统计学意义(P>0.05);我院对不同时期女性亦采用了不同的治疗方式,青春期和育龄期以保守治疗和手术治疗为主,妊娠期以保守治疗为主,绝经期以手术治疗及药物治疗加手术治疗为主,结果有统计学意义(P>0.05);不同组别的治愈率均较高,复发率均较低,差异无统计学意义(P>0.05)。以上结果表明,在EMs的治疗中,针对所处不同时期EMs患者,给予个性化的治疗方案对提高治愈率、降低复发率有积极地影响。
综上所述,针对所处不同时期EMs患者的疾病分期,治疗方式均有不同,在决定治疗方案时,应充分考虑患者年龄、病情及自身需求,这对提高患者的疗效、降低复发率有很大帮助。
