基于清洁间歇导尿术的自我护理对脊髓损伤后神经源性膀胱患者的干预作用
2020-11-09沈晓玲余小平
沈晓玲,余小平
(湖北科技学院附属第二医院,湖北 咸宁 437100)
脊髓损伤是间接性或直接性暴力因素损害脊髓后引发的脊髓结构或功能性损害[1],受损节段会相应的出现括约肌功能障碍、肌张力异常等改变,若治疗不及时极有可能诱发并发症,增添患者的身心不适感。神经源性膀胱是大部分患者脊髓损伤后最常发生的并发症,临床医护人员对该并发症的治疗主要是采取导尿管引流排除尿液的方式,虽然长期留置导尿管能够缓解尿潴留症状[2],但需要定时开放,避免遗忘开放尿管对患者膀胱功能的恢复造成影响。而清洁间歇导尿术具有操作简单的优势,不仅能够弥补长期留置导尿管存在的不足之处,而且有利于改善患者的膀胱生理状态[3]。故我院选取82例脊髓损伤后神经源性膀胱患者作为研究对象,将患者分为两组后分别予以留置导尿法护理和基于清洁间隙导尿术的自我护理,旨在探究脊髓损伤后神经源性膀胱患者实施基于清洁间歇导尿术的自我护理效果,为临床医护人员提供参考。
1 资料与方法
1.1 一般资料
将我院2019年1月至2020年1月期间收治的82例脊髓损伤后神经源性膀胱患者作为研究对象,纳入标准:①患者行膀胱容量检测后明确为神经源性膀胱;②患者可自主排尿或存在尿潴留,但残余尿超过100mL;③患者自愿且同意加入研究。排除标准:①入组前合并并发症者,例如膀胱结石、泌尿系感染与肾功能损害等;②合并心理障碍或认知障碍者;③合并重要脏器病变者。以随机数字表法将其平均分为对照组和观察组。对照组41例患者男女比例为26∶15;年龄25~50岁,平均(39.57±3.41)岁;脊髓损伤部位:胸段脊髓损伤12例,腰骶段脊髓损伤29例;损伤程度:不完全损伤21例,完全损伤20例。观察组41例患者男女比例为28∶13;年龄24~50岁,平均(39.68±3.52)岁;脊髓损伤部位:胸段脊髓损伤15例,腰骶段脊髓损伤26例;损伤程度:不完全损伤18例,完全损伤23例。两组以上资料比较,差异均无统计学意义(P均>0.05),此次研究经伦理委员会批准。
1.2 方法
给予对照组留置导尿法护理,方法:为患者留置导尿管7~8d,这期间观察其病情变化情况,若病情稳定即可拔除导尿管,尽可能避免长时间留置导尿管。同时,定时夹闭导尿管,加大巡视力度,间隔3h放尿1次,夜间则间隔6h放尿1次。在排尿时,了解患者膀胱充盈情况,并指导其在放尿时应用合适力度通过腹肌压迫膀胱。
给予观察组基于清洁间隙导尿术的自我护理,方法:①宣传健康知识:由护理人员为患者讲解清洁间隙导尿术的实施意义、注意事项等,尤其是重点讲解、正确示范清洁间隙导尿术的操作:患者清洁双手与会阴部,擦干后自由选择体位,女性可借助镜子明确尿道口,随后涂抹适量消毒液体石蜡于导尿管头端做润滑处理;将导尿管插入尿道外口,在尿液流出后再往里插入并固定,尿流停止后即可拔出尿管。同时,发放流程图,以便患者浏览后正确操作,叮嘱患者每日在排尿日记中记录相关情况,其中包括导尿量、漏尿量、导尿时间与饮水量等。②膀胱功能训练:在患者导尿前,指导其结合实际情况进行膀胱功能训练,若患者逼尿肌反射弱,可通过Crede手法协助排尿;若患者逼尿肌反射亢进,则通过寻找“扳机点”的方式刺激逼尿肌,进行反射性排尿。需注意,若患者并伴感染症状,则禁止按压膀胱区,避免感染加重。③制定饮水计划:结合患者的实际情况制定饮水计划,并通过闹钟的方式提醒患者按时饮水。每日尽可能于日间均匀摄入汤水、其他饮品,控制日摄入量在2000mL之内,每小时摄入量不超过125mL,避免饮用具有利尿作用的饮品,例如西瓜汁、咖啡与奶茶等。
1.3 观察指标
分别于干预前、干预7d后评估两组膀胱功能,其中包括膀胱容量、膀胱压力与膀胱残余尿量。同时,记录两组7d内尿路感染发生率。
测量方法:①膀胱容量:患者呈卧位,通过手法排尿后记录导出残余尿量,并连通测定装置,以500mL/10min的速度滴入生理盐水,观察仪器压力情况。②膀胱压力:患者排空膀胱后呈仰卧位,使用Foley导尿管向膀胱注入50mL生理盐水[4],并连接测压计,对测压管上刻度单位进行观察。③膀胱残余尿量:患者排尿后留置导尿管,观察导尿管中尿液流出情况,最后抽出导尿管中的尿液,进行测量。
1.4 统计学方法
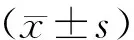
2 结 果
2.1 两组干预前后膀胱功能比较
干预前,两组膀胱功能基本一致(P均>0.05);干预后,两组膀胱压力与膀胱容量均已升高,且膀胱残余尿量减少,两组比较差异均有统计学意义(P均<0.05),见表1。

表1 两组干预前后膀胱功能比较
2.2 比较两组尿路感染发生情况
对照组尿路感染发生率为24.39%,观察组为7.32%,两组比较,差异有统计学意义(P<0.05)。
3 讨 论
与长期留置导尿管区别在于,清洁间歇导尿术操作简单,大部分患者经过指导后即可自行操作。同时,在清洁间歇导尿术实施过程中,患者膀胱会处于正常的收缩、扩张状态[5],一方面能够降低膀胱内压,实现低压储尿、排尿的过程,另一方面则有利于促进自助排尿功能的恢复,减少感染的发生。为进一步探析清洁间歇导尿术在脊髓损伤后神经源性膀胱患者中的干预作用,本研究我院在观察组患者中实施基于清洁间歇导尿术的自我护理,结果显示:干预前,两组膀胱功能基本一致;干预后,两组膀胱压力与膀胱容量均已升高,且膀胱残余尿量减少,两组比较差异均有统计学意义(P均<0.05)。这一研究结果与徐丽茹等[6]研究基本一致。说明基于清洁间歇导尿术的自我护理能够改善患者的膀胱功能,分析是因为患者在排尿前进行膀胱功能训练,可为排尿发挥辅助作用[7]。在导尿过程中,膀胱接近人体正常的生理状态[8],能够促进残余尿液的排出。同时,为患者制定饮水计划,提醒其定时、定量饮水,能够对液体日摄入量进行控制[9-10],保证膀胱时刻处于正常的收缩状态,进一步加快膀胱功能的恢复速度。本研究结果显示:对照组尿路感染发生率24.39%,观察组为7.32%,比较发现观察组尿路感染发生更低(P<0.05)。说明基于清洁间歇导尿术的自我护理有利于降低感染发生率。长期留置导尿管需要定时进行开放,避免长期留置导尿管对患者膀胱恢复造成影响。在实施清洁间隙导尿术的自我护理过程中,护理人员注重开展健康知识宣教,能够提高患者的认知与自我护理能力,导尿时患者膀胱适当充盈,且内压上升,可保证黏膜血流量充足[11-12],在一定条件上预防感染。此外,制定饮水计划也能够引导患者参与到膀胱自我管理的过程中,帮助其坚定信念,保证清洁间隙导尿术的持续进行,有利于改善膀胱功能障碍[13-14]。此外,本研究选取的样本量相对较少,缺乏足够的代表性,研究结果的可靠性可能会受到影响,故需要相关领域学者今后加大研究力度,选择合适的样本量进行深入研究,为研究结果的准确性提供保障。
综上所述,在脊髓损伤后神经源性膀胱患者中实施基于清洁间歇导尿术的自我护理,可促进患者膀胱功能得到改善,并预防感染发生。
