2017—2019年南京市1719株分枝杆菌耐药情况分析
2020-11-09宋克玉张琴王雯菁时瑞吴旭平
宋克玉 张琴 王雯菁 时瑞 吴旭平
非结核分枝杆菌(NTM)是指除人、牛、麻风分枝杆菌外的分枝杆菌,可引起结核样病变。由于NTM肺病在临床表现、影像学表现等方面与肺结核很相似,且痰涂片也能找到抗酸杆菌,故易被误诊为耐多药结核病(MDR-TB)或广泛耐药结核病(XDR-TB)[1],其治疗所用的药品与结核病相似,但治疗方案大不相同。因此,对比分析NTM和结核分枝杆菌(MTB)的流行和耐药情况,对分枝杆菌病的早期鉴别和诊疗有重要意义。同时,不同国家和地区MTB耐药基因的分子生物学特征各不相同[2-3],中国各地之间也存在差异,且耐药相关基因的研究数据较少。笔者收集2017—2019年南京市结核病定点医院收治的分枝杆菌培养阳性患者的临床信息、菌种鉴定结果、药物敏感性试验(简称“药敏试验”)情况和耐药相关基因突变位点等信息,以了解南京市分枝杆菌耐药情况,预测其发展趋势,为评估和调整现有治疗方案提供参考。
资料和方法
一、 资料来源
选取2017年1月至2019年12月南京市结核病防治定点医院(南京市第二医院)收治的1719例经分枝杆菌培养阳性患者作为研究对象,收集其基本资料(包括年龄、性别、治疗史及是否并发艾滋病等),如同例患者同一时间段进行数次检查,只采用第一次检查结果。共分离1719株分枝杆菌,均进行绝对浓度间接法药敏试验,并采用PCR-反向斑点杂交法进行菌种鉴定。其中,308株(17.92%)为NTM,1411株(82.08%)为MTB。本研究已通过南京市第二医院伦理委员会的批准,所有数据均进行匿名统计。
二、实验方法
1.菌种鉴定:采用PCR-反向斑点杂交法。使用深圳亚能公司生产的分枝杆菌菌种鉴定试剂盒,严格按照说明书操作。采用热裂解法提取分枝杆菌培养阳性菌株或相应痰液、灌洗液标本中的分枝杆菌DNA,经扩增后进行变性、杂交、孵育、显色等步骤,肉眼判读结果。该试剂盒可以鉴定出MTB和22种 NTM。
2.药敏试验:参照文献[4],分别对异烟肼(INH)、利福平(RFP)、链霉素(Sm)、乙胺丁醇(EMB)、卡那霉素(Km)、阿米卡星(Am)、对氨基水杨酸(PAS)、卷曲霉素(Cm)和左氧氟沙星(Lfx)等9种药品进行药敏试验,用H37Rv标准敏感株进行质量控制。以不含药对照管生长,含药高、低浓度管均不生长为敏感;低浓度管生长、高浓度管不生长为中度耐药;高、低浓度管均生长为高度耐药。本研究中“耐药”包括中度和高度耐药。
3.MTB耐药位点检测:采用荧光PCR熔解曲线法。使用厦门致善生物科技股份有限公司生产的针对RFP、INH、Sm、EMB、氟喹诺酮类药品和二线注射类药品的MTB耐药突变检测试剂盒,严格按照说明书操作。将部分绝对浓度比例法药敏试验得到的表型耐药MTB菌株提取的DNA经扩增和熔解分析后,通过检测标本与野生型阳性对照的退火温度(Tm)峰值差异,判断是否耐药。标本4个通道的Tm值均与阳性对照的Tm值误差不超过1 ℃判断为野生型;标本4个通道任一通道的Tm值与阳性对照相差2 ℃或以上判断为突变型。
三、统计学处理
应用SPSS 21.0软件进行统计分析,计量资料为偏态分布,以“中位数(四分位数)[M(Q1,Q3)]”表示;计数资料以“率(%)”表示,组间差异的比较采用χ2检验或Fisher精确概率法;以P<0.05为差异有统计学意义。
结 果
一、基本情况
308例NTM感染者年龄范围7~91岁,中位年龄 [M(Q1,Q3)]为64(54,71)岁,初治患者占26.30%,男性占49.35%,并发艾滋病者占2.60%。1411例MTB感染者年龄范围5~94岁,中位年龄 [M(Q1,Q3)]为51(30,64)岁,初治患者占35.29%,男性占72.79%,并发艾滋病者占5.10%(表1)。
二、耐药情况
1.总体耐药情况:MTB感染者中,不同性别组间耐药率和耐多药率差异均无统计学意义;35~岁组耐药率和耐多药率高于其他年龄组,差异有统计学意义;复治者的耐药率和耐多药率均高于初治者,差异有统计学意义;并发艾滋病者与未并发者的耐药率和耐多药率差异均无统计学意义(表2)。
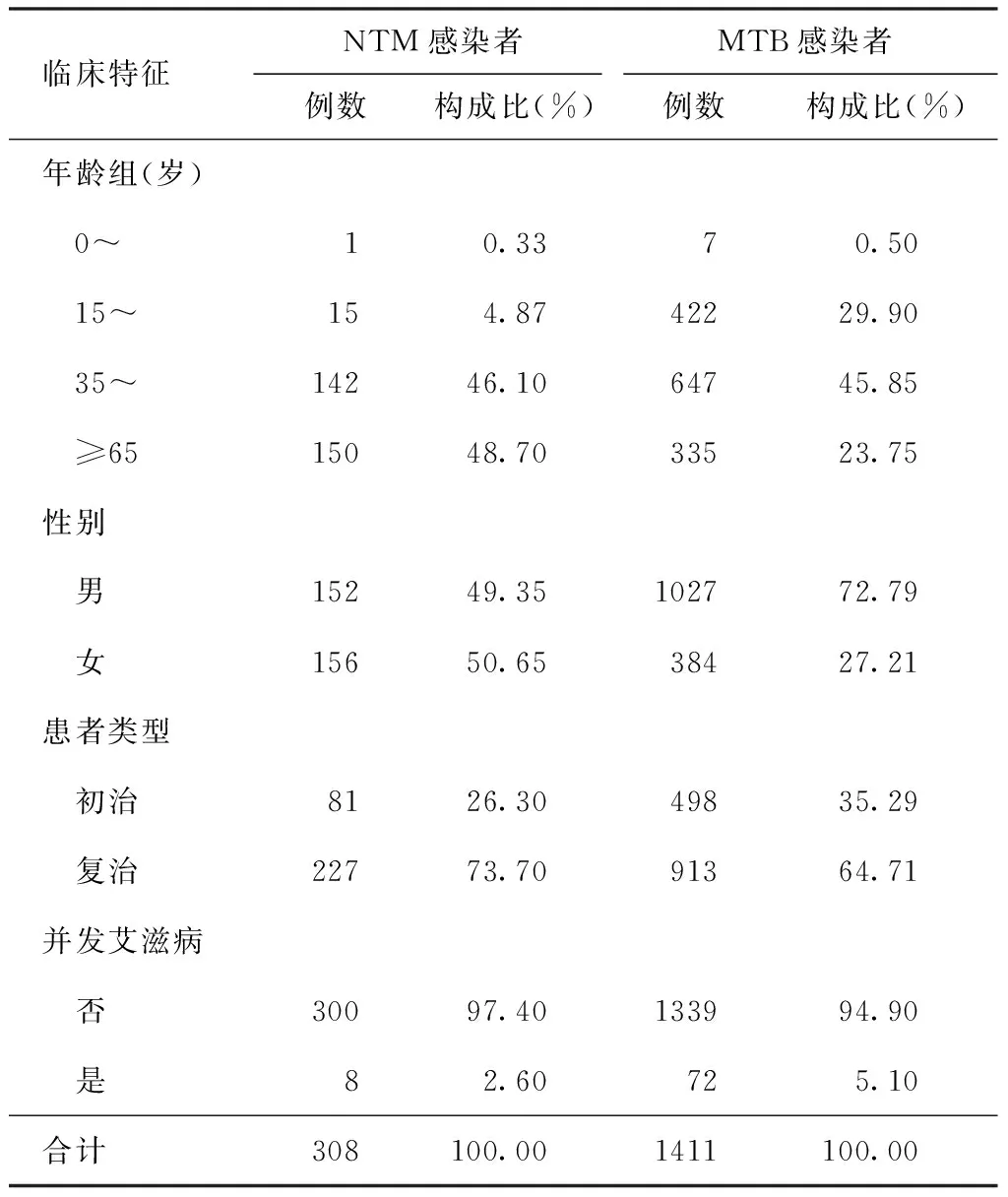
表1 不同临床特征在NTM感染者和MTB感染者中的分布情况
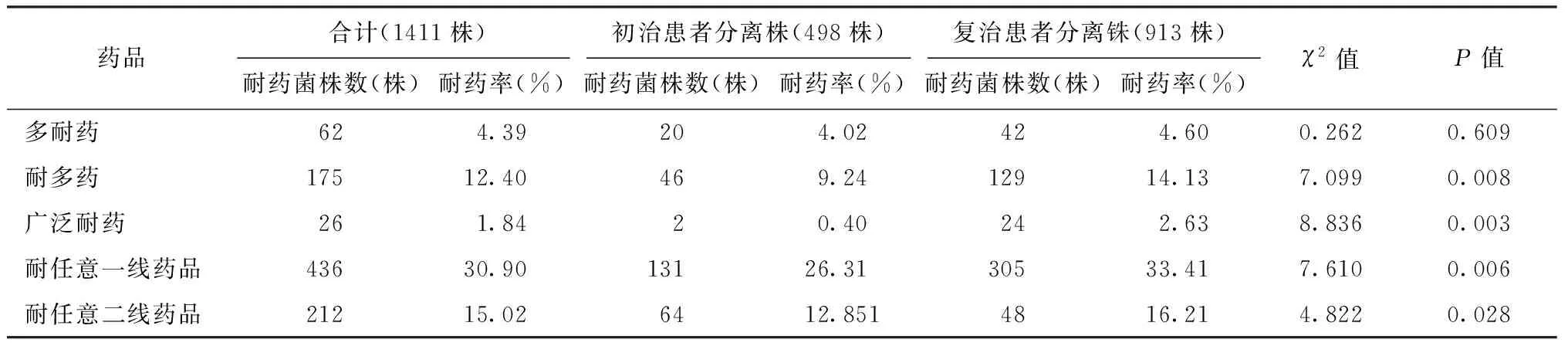
2.对9种抗结核药品耐药情况:308例NTM感染者对纳入研究的抗结核药品均显示不同程度的耐药,除对EMB耐药率为40.58%外,对其他8种药品的耐药率均达到90.00%以上,复治患者分离菌株与初治患者分离菌株的耐药率差异均无统计学意义(表3)。1411株MTB分离菌株对9种抗结核药品的耐药顺位依次为INH>Sm>RFP>Lfx>EMB>Am>Km>PAS>Cm;对INH的总耐药率,以及初治患者分离菌株和复治患者分离菌株对INH的耐药率均最高(17.65%、 14.46%、19.39%);对Cm、PAS、Km和Am的耐药率均低于5.0%,对任意一线抗结核药品耐药率均高于二线抗结核药品。复治患者分离菌株的总耐药率,耐多药率,广泛耐药率,对INH、Sm、RFP、EMB和Km的耐药率、以及对任意一线抗结核药品和任意二线抗结核药品的耐药率均明显高于初治患者分离菌株(表4)。
三、MTB分离株耐药位点分析
将部分经绝对浓度比例法药敏试验检测得到的表型耐药MTB菌株进一步做耐药基因突变检测。RFP耐药突变主要在rpoB529~533位点,rpoB基因双位点突变占8.06%(15/186)。INH耐药突变菌株中,katG基因突变占72.35%(157/217),其中katG315突变占65.44%,InhA启动子区突变占17.97%;ahpC启动子区突变占9.68%,0.46%(1/217)菌株发生ahpC和inhA双基因突变,0.92%(2/217)菌株发生ahpC和katG双基因突变。Sm耐药突变主要发生在rpsL43位点,其次是rpsL88位点。EMB耐药突变主要发生在embB306位点,其次是embB406位点;embB基因双位点突变占3.49%。纳入研究的91株氟喹诺酮类药品耐药突变株全部发生gyrA88~94位点突变;26株二线抗结核注射药品耐药突变株全部发生rrs1401位点突变。将绝对浓度法药敏试验结果与基因突变检测结果进行比对,MTB分离株对纳入研究的5种抗结核药品的基因型与表型耐药符合率均达到85.00%以上(表5)。
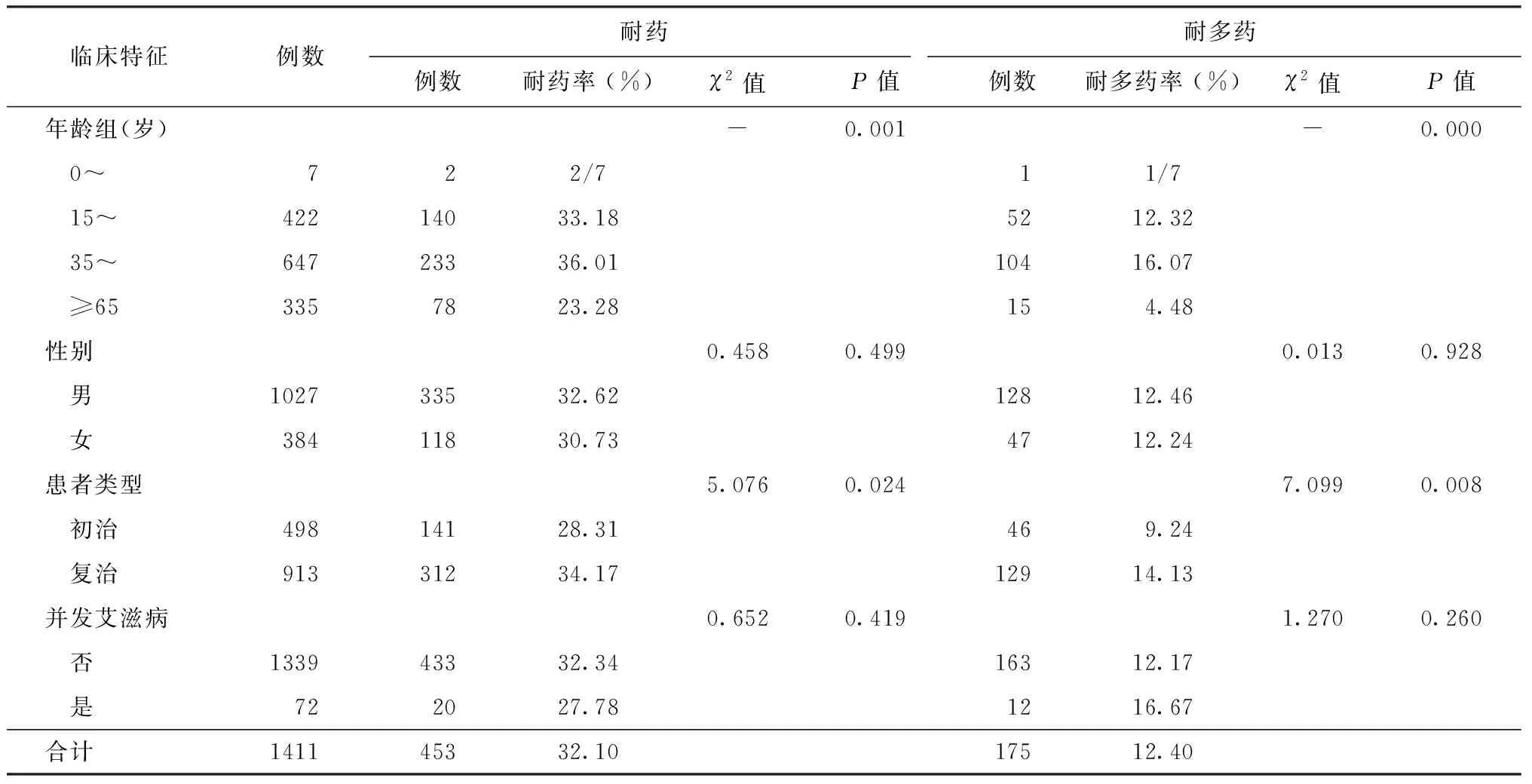
表2 不同临床特征MTB感染者的耐药情况比较
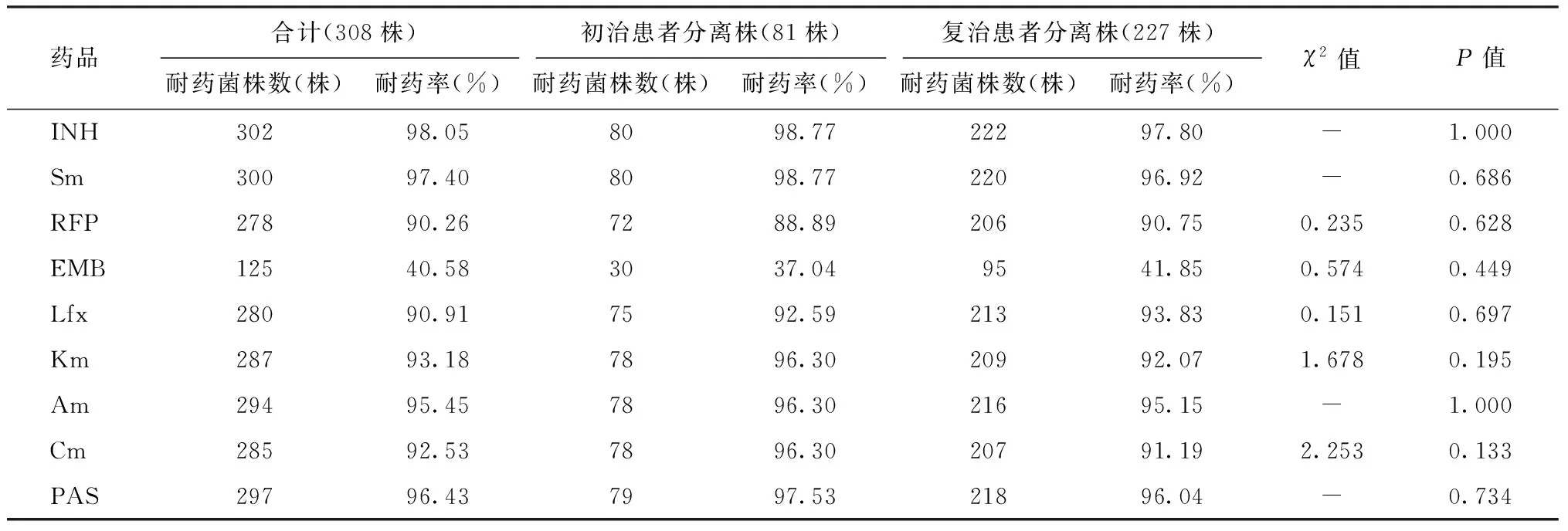
表3 308株NTM分离株对不同抗结核药品的耐药情况分析
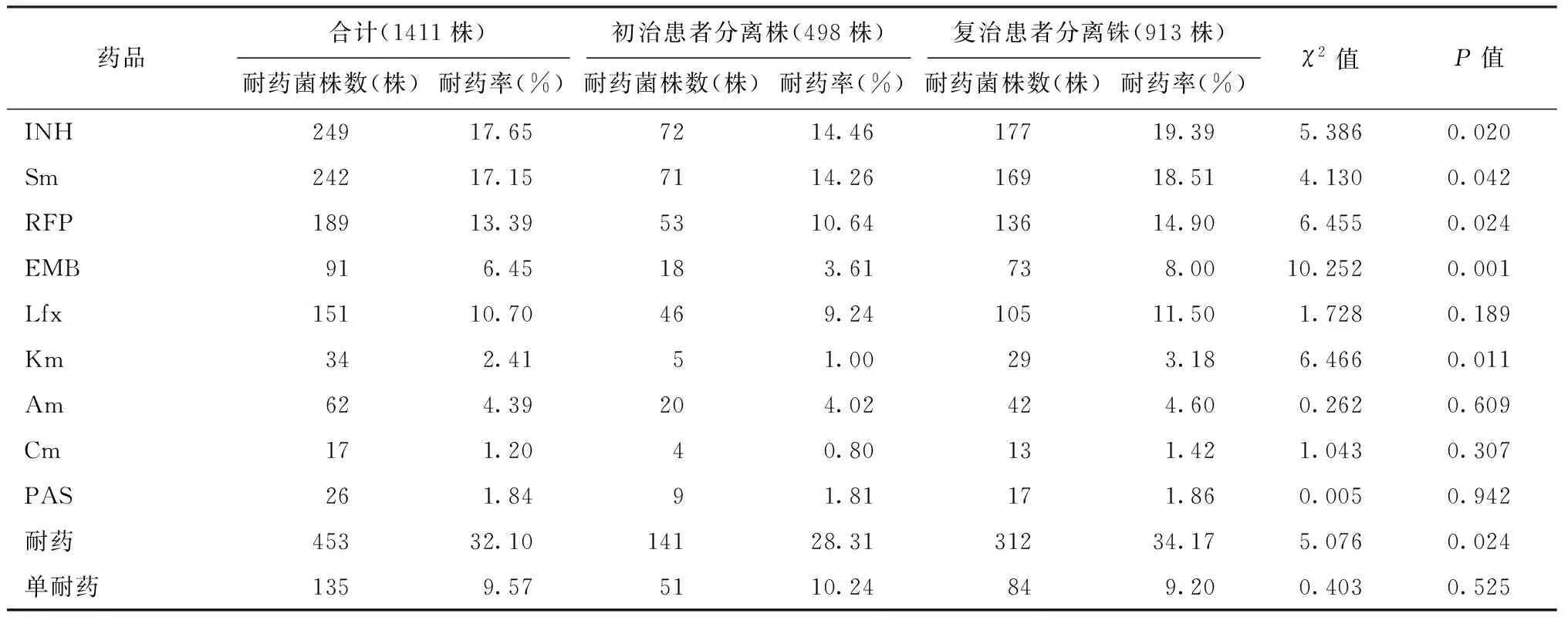
表4 1411株MTB分离株对不同抗结核药品的耐药情况分析
续表4
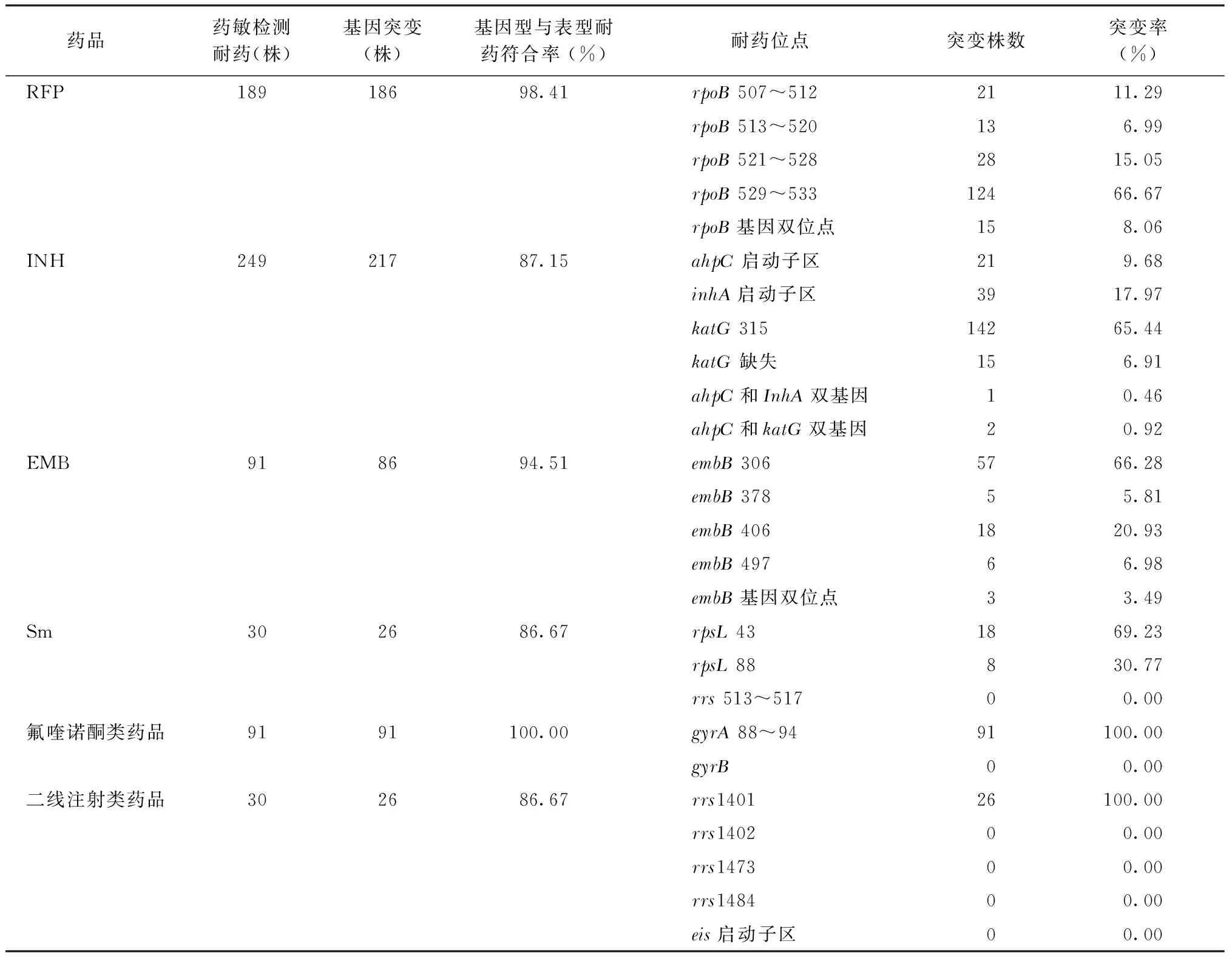
表5 MTB分离菌株耐药基因突变分析
讨 论
我国自1990年开展的全国结核病流行病学抽样调查结果显示,在所有分枝杆菌培养阳性的肺结核患者中,NTM感染比例呈明显的上升趋势,分别为4.9%[5]、11.1%[6]和22.9%[7]。本研究显示,南京市2017—2019年NTM的检出率为17.92%,与2002—2010年的4.45%[8]和2011—2013年的5.87%[9]相比,呈动态快速上升趋势,和我国NTM的发病趋势一致,但低于同期全国调查水平,呈现明显地区特性。NTM发病率急剧上升的可能原因为人口老龄化及艾滋病患者等免疫功能低下的易感人群增多、NTM引起重视,以及检测技术的提高等。本次调查中,308例NTM感染者男女比例相当,以中老年感染为主,对纳入研究的9种抗结核药品都有很高的耐药率,且初复治患者的耐药率未见明显差异。
研究认为,性别和年龄是耐药结核病患病的危险因素[10-12]。本次调查中,结核病患者年龄分布以中老年为主,男性多于女性。不同性别结核病患者耐药率差异无统计学意义,复治患者和35~<65岁年龄组患者耐药率更高。并发艾滋病是罹患分枝杆菌病和发生耐药的危险因素[1],但本研究未能为该结论提供可靠证据,这可能与地域差异、样本选择及病史采集不全有关,还需进一步扩大样本量深入研究。
细菌产生耐药性主要原因是耐药突变菌株产生并选择性富集[13]。MTB的耐药极少是自发突变,95%以上耐药菌株是在抗结核药品选择下产生的[14]。由于常缺乏药敏试验结果作为参考,加之患者对结核病防治知识了解不足和药品不良反应等原因,临床上普遍存在擅自减少药品品种、减低剂量和间断使用抗结核药品等现象,从而加剧了MTB耐药的产生。一个地区初治患者的耐药率反映该地区耐药病菌传播的严重程度,复治患者的耐药率反映治疗药品使用和管理是否规范[15]。本次研究发现,2017—2019年南京市的MTB分离株耐药情况具有以下特点:(1)耐药情况有所好转,但耐多药率仍比全国基线水平高。总耐药率(32.10%)和耐多药率(12.40%)低于2011—2015年本市水平(40.00%和17.48%)[16],其中,耐多药率高于全国调查水平(6.85%)[17]。(2)耐药结核病传播严重。初治和复治患者耐药率(28.31%,34.17%)、耐多药率(9.24%,14.13%)和广泛耐药率(0.40%,2.63%)均低于2012—2015年本市水平(36.79%和45.24%,12.97%和24.87%,1.62%和3.70%)[16]。其中,初治患者耐多药率远高于全国调查水平(5.71%)[17],提示耐药结核病已在社区人群中出现传播,一旦蔓延,后果严重。(3)复治患者比初治患者耐药情况严重。复治患者的耐药率、耐多药率、广泛耐药率均明显高于初治患者。这些数据表明南京市耐药形势严峻,耐药菌株的原发传播依然严重,需引起足够重视;抗结核治疗日趋规范,减少了获得性耐药的产生,仍需要进一步重视用药前的耐药性检测,合理选择治疗方案;同时,应加强中老年和复治患者的督导管理,提高其治疗依从性。另外,由于本研究基于结核病定点医院就诊人群信息,和全国耐药基线调查针对的人群不同,同时筛查的涂阳患者仅占全市一部分,因此,仅能为预测南京市分枝杆菌耐药情况提供参考。
本次研究中,纳入监测的9种抗结核药品均观察到耐药现象,NTM分离株总体耐药情况严重,除EMB的耐药率为40.58%外,其他8种药品的耐药率均达到90.00%以上,且初复治患者分离菌株耐药率差异无统计学意义;MTB分离株对一线抗结核药品耐药情况比对二线抗结核药品的耐药情况严重,复治患者比初治患者耐药情况严重。MTB分离株对抗结核药品的耐药顺位为INH>Sm>RFP>Lfx>EMB>Am>Km>PAS>Cm,INH和RFP的耐药率均高于13.0%,INH的耐药顺位由2002—2014年的第3位上升为第1位[18]。INH耐药机制复杂,耐药相关位点众多,且能增加其他药品耐药的可能性[19]。因此INH耐药研究应引起高度重视。当前主流复治化疗方案广泛加入的Sm耐药率高达17.15%,提示现有复治化疗方案需重新评估和调整。二线抗结核药品中,Lfx的耐药率高于其他药品,可能与Lfx是其他感染性疾病的常用药物,临床使用普遍有关。尽管世界卫生组织“关于耐多药和利福平耐药结核病治疗重大变化”推荐治疗方案中首选药物有Lfx[20],但基于本地区Lfx耐药率较高的现实情况,在使用时应重视药敏试验结果。复治患者对INH、RFP、Sm、EMB和Km的耐药率均比初治患者高,提示临床医生在对不同类型患者的治疗中应注意合理配药。氟喹诺酮类药品作为抗耐药MTB的核心药物,目前已经出现较高的耐药率,本次研究中的耐药率高达10.70%,这也局限了耐药结核病治疗药品的选择。导致氟喹诺酮类药品高耐药率的原因可能有两点:一是患者患病初期易被误诊为社区获得性肺炎,常见的氟喹诺酮类药品单独或联合用药易导致延误诊断和耐药发展;二是氟喹诺酮类药品为剂量依赖型杀菌剂,而目前其有效杀菌剂量并不明确,常用剂量可能偏小,导致菌株耐药率增加[21]。PAS和二线注射类药品(Km、Am和Cm)的耐药率均低于5.0%,部分原因与本院重视根据耐药结核病患者药敏试验结果指导个体化用药有关。
MTB耐药的主要机制是基因突变。本研究检测部分耐药MTB分离株对RFP、INH、Sm、EMB、氟喹诺酮类和二线注射类药品的常见耐药位点突变,耐药菌株对各药品突变频率较高的位点分别为rpoB529~533、katG315、embB306、rpsL43、gyrA88~94和rrs1401。其中,对INH和EMB的双位点突变率较高,对氟喹诺酮类和二线注射类药品因进行检测的菌株量较少,致使检测到的突变全部集中于高频突变位点。纳入研究的5种药品的耐药基因型与绝对浓度比例法得到的耐药表型符合率较高(均>85.0%)。但由于基因检测位点不能覆盖所有的突变位点,或检测到的突变是不引起耐药的同义或错义突变,同时不同方法学的敏感度差异带来的判断偏差,都可能产生耐药性检测结果不一致。因此,患者耐药与否还是应当结合临床治疗情况进行观察与分析。
