左结肠动脉保留对腹腔镜直肠癌根治术患者胃肠及膀胱功能的影响
2020-11-09唐胜标
唐胜标
(广西河池市宜州区人民医院,河池 宜州 546300)
随着外科微创手术不断发展,尤其是腹腔镜手术在直肠癌根治术中的应用不断成熟,使腹腔镜手术成为直肠癌手术的主要术式,虽然腹腔镜直肠癌根治术具有创伤小、术中操作精细化的优点,但直肠癌根治术容易引发吻合口瘘等并发症,对患者的胃肠道及膀胱功能造成严重的影响[1]。吻合口瘘发生的重要原因是血供不足,有医生在手术过程中尝试保留左结肠动脉来保证吻合口的血供,降低术后吻合口率的发生率[2]。基于此,本研究对左结肠动脉保留与否在腹腔镜直肠癌根治术中的影响做了对比,报告如下。
1 对象与方法
1.1对象 选取2016年1月至2020年1月136例行腹腔镜直肠癌根治术的患者作为研究对象,纳入标准:术前经肠镜、实验室检查及病理活检确诊为直肠恶性肿瘤,患者心、肝、肾功能经过麻醉、手术医生评估能够耐受麻醉和手术,影像学显示均为原发肿瘤,未发生转移、未对周围组织器官造成侵犯,肠道准备工作满意,患者签署知情同意书,自愿参与本研究。排除标准:合并严重的高血压、糖尿病等基础疾病,心、肝、肾功能严重不全,术前发现已发生转移或者侵犯,凝血功能障碍及精神障碍的患者。按照患者入院就诊顺序分为A、B组,各68例。A组男39例、女29例,年龄29~75岁、平均年龄60.2岁,肿瘤直径2~9 cm,肿瘤平均直径(4.02±1.54)cm,肿瘤距离肛缘2~9 cm、肿瘤距离肛缘平均为5.97 cm,肿瘤分期:Ⅰ期21例、Ⅱ期32例、Ⅲ期15例。B组男40例、女28例,年龄29~74岁、平均年龄60.2岁,肿瘤直径2~9 cm、肿瘤平均直径4.11 cm,肿瘤距离肛缘2~10 cm、肿瘤距离肛缘平均为5.93 cm,肿瘤分期:Ⅰ期19例、Ⅱ期36例、Ⅲ期13例。经统计学分析两组基本情况差异无统计意义(P>0.05),有可比性。本研究经医院医学伦理委员会审查批准。
1.2治疗方法 两组患者均给予腹腔镜直肠癌根治术。对于合并高血压、糖尿病、营养不良等基础疾病的患者给予降糖、降压、营养支持等对症治疗。术前3 d肠道准备,给予流质食物,术前1 d灌肠,手术均遵循直肠全系膜切除原则,采取头低足高的姿势,气管插管全身麻醉,三孔法建立气腹,置入腹腔镜并仔细探查腹腔,明确肿瘤的位置,沿乙状结肠、降结肠将侧腹膜剪开,延伸至结肠脾曲和腹膜返折区,将右侧乙状结肠游离,充分暴露尿管后采用中央入路将后腹膜打开,辨认肠系膜下动脉走向。A组患者术中保留左结肠动脉,将肠系膜下动脉血管鞘打开,将左结肠动脉完全暴露,在左结肠动脉分叉下缘1 cm的位置将肠系膜下动脉切断,清扫干净静脉周围淋巴结及脂肪,于肿瘤下2 cm的位置将肠管切断,并将肠管拉出,切除肿瘤及周围肠管,行端端吻合,重新构建消化道,放置引流管,将切口关闭;B组患者术中不保留左结肠动脉,在距离肠系膜根部1 cm的位置结扎,并将肠管切断,清扫血管周围淋巴结。
1.3观察指标 (1)手术指标:比较两组手术时间、术中出血量、淋巴结清扫总数、肠管近切缘长度、肠管远切缘长度;(2)术后恢复指标:比较两组术后排气时间、术后拔管时间及住院时间;(3)胃肠激素:比较患者胃动素(MTL)、胃泌素(GAS)水平,放射免疫法,采用深圳晶美生物工程有限公司提供的试剂盒,检测设备为西门子全自动生化分析仪,血样:术前、术后3 d抽取患者静脉血10 mL,离心分离后待测;(4)GIQIL评分:采用胃肠道生活质量指数(gastrointestinal qality of life index,GIQIL)评价患者生存质量,症状、情绪、躯体功能、社会功能、药物治疗等,共计36题,每题0~4分,满分144分,得分越高说明胃肠道生活质量越好[3];(5)膀胱功能评定量表:评价患者的膀胱功能,分为A、B、C、D、E、F,分别对应自主排空膀胱、间隙导尿、反射性膀胱、留置导尿、回肠替代膀胱术、挤压排尿,得分越高,患者的膀胱功能越好[4];(6)并发症:比较两组尿潴留、肠梗阻、吻合口出血、吻合口瘘等并发症发生情况。

2 结果
2.1手术指标比较 两组手术时间、术中出血量、淋巴结清扫总数、肠管近切缘长度、肠管远切缘长度差异无统计学意义(P>0.05)。见表1。
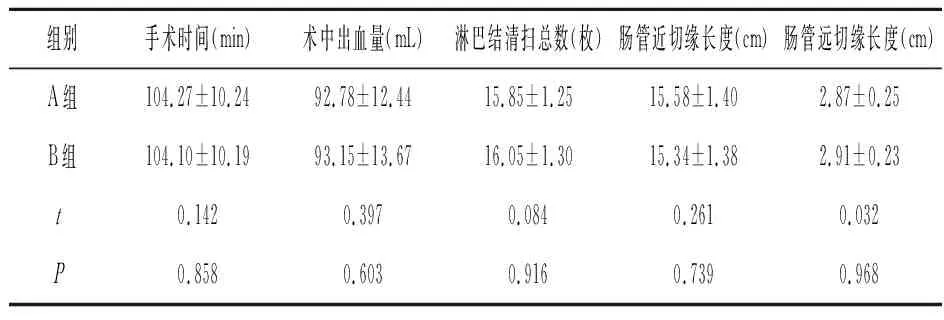
表1 手术指标比较
2.2术后恢复指标比较 两组术后排气时间、术后拔管时间、住院时间差异无统计学意义(P>0.05)。见表2。
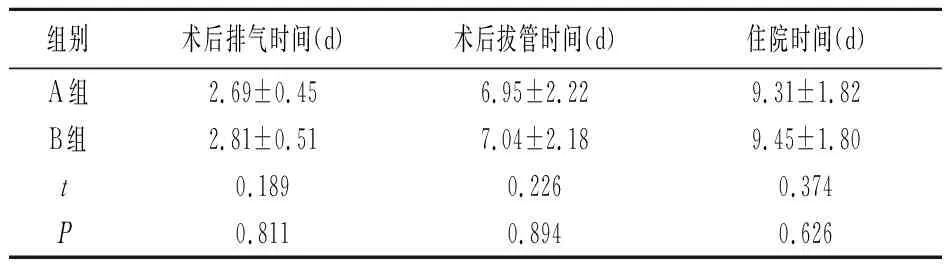
表2 术后恢复指标比较
2.3术前、术后胃肠激素及胃肠功能比较 术前两组MTL、GAS水平及GIQLI评分差异无统计学意义(P>0.05),术后3 d A组MTL、GAS水平及术后3个月GIQLI评分均高于B组(P<0.05)。见表3。
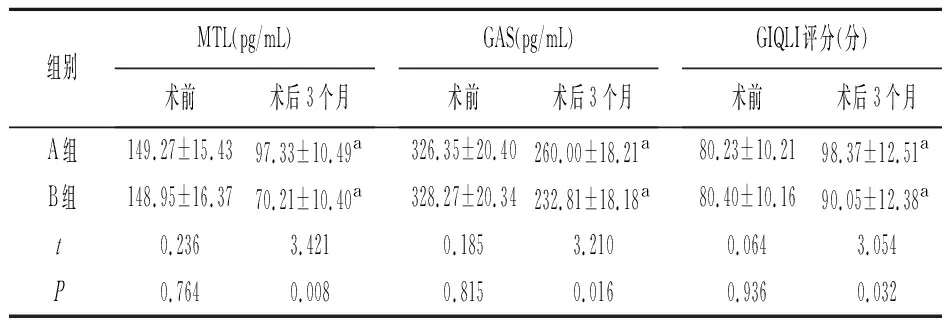
表3 术前、术后胃肠激素及胃肠功能比较
2.4术前、术后膀胱功能比较 术前A、B两组的膀胱功能测定评分分别为(12.49±3.81)分和(12.53±3.67)分,差异无统计学意义(t=0.326,P=0.674);术后3个月两组的膀胱功能测定评分均提高(P<0.05),A组为(28.01±2.29)分,B组为(20.36±2.20)分,且A组高于B组(t=3.514,P=0.001)。
2.5术后并发症发生情况比较 A组术后并发症发生率为1.47 %,低于B组的13.24 %(χ2=6.098,P=0.009)。见表4。
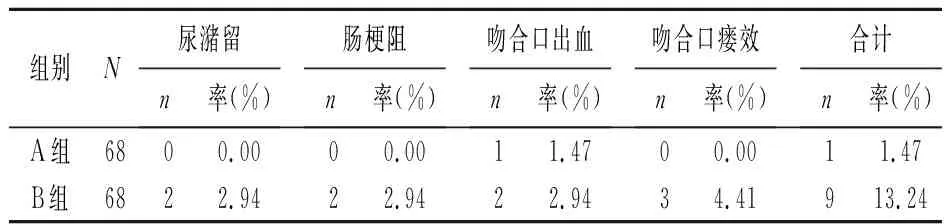
表4 术后并发症发生情况比较
3 讨论
直肠癌是临床上较为常见的消化系统恶性肿瘤,发病率较高,患者主要表现为便秘、里急后重、脓血便、腹泻、下肢水肿等临床症状。伴随着恶性肿瘤的治疗研究不断深入,腹腔镜直肠癌根治术的治疗效果已得到证实,其具有创伤小、术后恢复快等特点,优势显著[5-6],是目前临床上治疗直肠癌的常用手术方式。
近年来临床上采取腹腔镜直肠癌根治术治疗直肠癌过程中不保留左结肠动脉,导致术后降结肠血液供应缺乏,增加切除范围,部分患者甚至需要将左侧横结肠切除,术后也会导致降结肠的血液供应缺乏,从而致使吻合口瘘的发生[7]。随着腹腔镜技术的不断发展以及对机体的解剖结构掌握更加清楚,腹腔镜直肠癌根式术中保留左结肠动脉逐渐在临床上应用、开展,该手术可促进吻合口吻合,提供充足的血运,促进患者康复,保留左侧结肠动脉可有效避免降结肠血供缺乏,减少吻合口瘘的发生,提高手术的安全性,手术时切断肠系膜根部后更易于清扫周围淋巴结,降低复发率和转移率[8-9]。手术中保留左侧结肠动脉的前提是彻底清扫253组淋巴结,目前临床腹腔镜下可直视乙状结肠系膜根部交界处,打开浆膜至屈氏韧带,将筋膜、Toldt’s筋膜间隙解剖,分离肠系膜上下并扩大间隙,解剖肠系膜下动脉[10-14],可实现253组淋巴结的完全清除,为保留左结肠动脉提供了基础。本研究显示,保留左侧结肠动脉的患者手术时间、术中出血量、淋巴结清扫总数、肠管近切缘长度、肠管远切缘长度、术后排气时间、术后拔管时间、住院时间与不保留左侧结肠动脉的患者差异无统计学意义(P>0.05),说明保留左侧结肠动脉也可以保证治疗的效果,同时本研究显示,保留左侧结肠动脉的患者术后3 d MTL、GAS水平下降幅度较小,术后3个月GIQLI评分及膀胱功能测定评分提高更显著(P<0.05),术中保留左侧结肠动脉,促进血液流速提高,改善吻合口周围的血液循环,加强营养物质代谢,吻合口愈合时间缩短,降低并发症发生,同时改善患者术后胃肠道功能和膀胱功能,可能与肠管血流灌注改善有关,避免肠管缺血,促进肠道功能、排尿功能的恢复[8]。
综上所述,腹腔镜直肠癌根治术中保留左侧结肠动脉,可降低并发症的发生,促进胃肠功能及膀胱功能的恢复,值得推广。
