3D-slicer 辅助神经内镜治疗不同时期基底节区脑出血的研究
2020-11-08杨利辉贾亚男闫建敏张颜礼高海晓冯国强
杨利辉 贾亚男 闫建敏 张颜礼 高海晓 冯国强
高血压脑出血是神经外科最常见的疾病之一,具有发病急、致残率高的特点,如何能有效改善高血压脑出血患者的预后是目前研究的重点之一[1,2]。随着神经内镜技术的发展,越来越多的高血压脑出血通过神经内镜手术完成,但对于手术时机的选择仍有一定争议。有研究表明脑出血6 h 后出血趋于稳定,据此分为超早期(发病时间<6 h)与早期(发病时间6~24 h)[3-5]。本研究应用3D-slicer 辅助神经内镜治疗超早期与早期的高血压基底节区脑出血患者,现报道如下。
资料与方法
一、一般资料
回顾性分析邢台市第三医院神经外科自2017年1 月至2019 年1 月收治的96 例高血压基底节区脑出血患者的临床资料,所有患者均有不同的意识障碍及偏瘫,入院后按照最新高血压脑出血的治疗标准给予对症治疗、完善相关化验及检查,排除手术禁忌后在3D-slicer 辅助下行神经内镜手术。根据手术时机分为超早期组(发病时间<6 h,50 例)和早期组(发病时间6~24 h,46 例),2 组患者除既往有高血压病史外无其他特殊病史,均规律应用降压药物控制血压,性别、年龄、出血量、GCS 评分方面比较差异无统计学意义(P>0.05,表1)。所有患者及其家属均签署知情同意书,本研究通过邢台市第三医院伦理委员会批准(伦审号:2019-KY-28)。
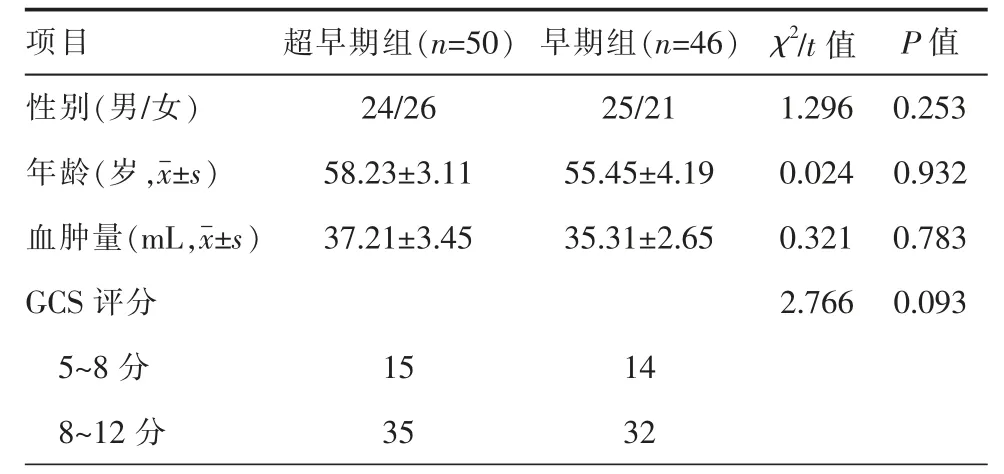
表1 2 组患者一般资料比较
二、纳入与排除标准
纳入标准:(1)所有患者入院后均行头CT 检查,CT 显示基底节区脑出血,出血量>30 mL(根据多田氏计算公式,出血量=病灶最大层面长×宽×层间距×层数×0.5);(2)GCS 评分>5 分。排除标准:(1)已形成脑疝;(2)存在动脉瘤及动静脉畸形;(3)存在血液病及凝血机制异常;(4)家属和患者拒绝手术或不能配合随访。
三、治疗方法
所有患者入院后均行相关化验及脑血管检查,排除手术禁忌,主刀医师均为科室副主任医师以上职称。手术方法:将患者术前薄层扫描的CT 数据(飞利浦256 排螺旋CT,层间距0.5 mm)导入3D-slicer系统,采用建模和阈值法三维重建出血肿模型,根据血肿部位设计出穿刺路径并测量穿刺角度及深度,将重建好的数据导入平板或手机中。待患者全麻成功后将导入好的数据通过手机或平板摄像头投射到患者头部,使虚拟图像与现实相重叠,根据投影标记出穿刺点、穿刺方向及深度(图1)。常规消毒后在标记穿刺点处行纵行直切口,切口长约4 cm,环形骨钻钻开直径约2.5 cm 骨瓣,十字剪开硬脑膜,将工作套筒沿穿刺方向及深度置入。用吸引器在0℃工作内镜指引下缓慢吸出陈旧血肿,若有活动性出血可先用吸引器吸住出血点后用单极电吸引器止血。清除血肿后置一根引流管,修补硬脑膜,还纳骨瓣。术后带气管插管回神经外科重症监护病房,镇静6~8 h。超早期组在入院后6 h 内行手术,术后根据最新高血压脑出血的诊疗指南给予止血、脱水、营养神经等对症治疗,若出现并发症及时给予对症处理。早期组在入院后6~24 h 内完成手术,其余治疗同超早期组。
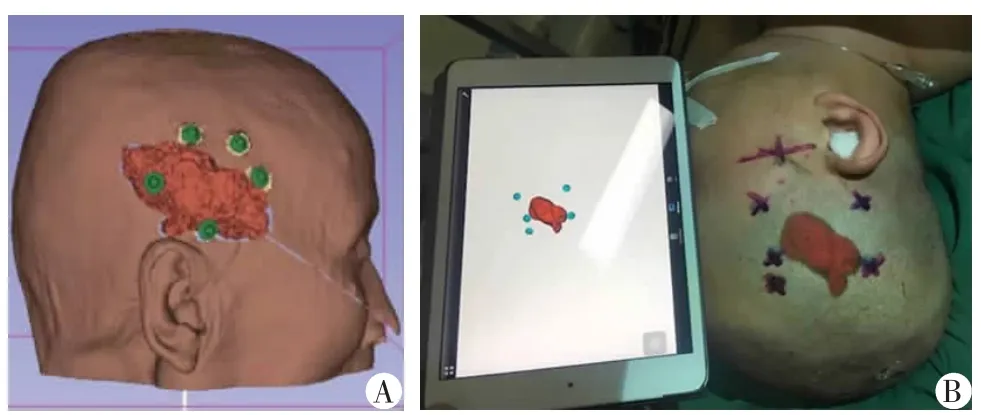
图1 应用3D-slicer 软件设计穿刺路径图
四、观察指标
1.并发症发生率:对比2 组患者并发症的发生率,主要包括术后最常见的再出血、颅内感染、肺炎、应激性溃疡。
2.预后情况:随访3 个月,对比2 组患者GOS评分。5 分:恢复良好、能正常生活;4 分:轻度残疾但可独立生活,能在保护下工作;3 分:重度残疾,日常生活需要照料;2 分:植物生存;1 分:死亡。
3.神经元特异性烯醇化酶检测:对比2 组患者术后第1、7、14 天脑脊液中神经元特异性烯醇化酶(neuron-specific enolase,NSE)的变化。收集第1、7、14 天腰穿后的脑脊液5 mL,3000 r/min 离心30 min(离心半径8 cm),分离上清液。利用双抗体夹心法对脑脊液NSE 水平进行检测,按照试剂盒(深圳晶美公司)提供的方法进行检测。
五、统计学分析
采用SPSS16.0 软件进行统计学分析,患者脑脊液中NSE 含量、年龄、入院时血肿量等计量资料符合正态分布,以均数±标准差()表示,采用t 检验;并发症和预后等计数资料以率(%)表示,采用校正四格表χ2检验。以P<0.05 为差异有统计学意义。
结果
一、2 组患者的术后并发症比较
2 组患者术后再出血与颅内感染情况比较差异无统计学意义(P>0.05),而超早期组的肺炎及应激性溃疡的发生率低于早期组,差异有统计学意义(P<0.05),详细信息见表2。术前术后影像学资料见图2。

表2 2 组患者的并发症比较[例(%)]
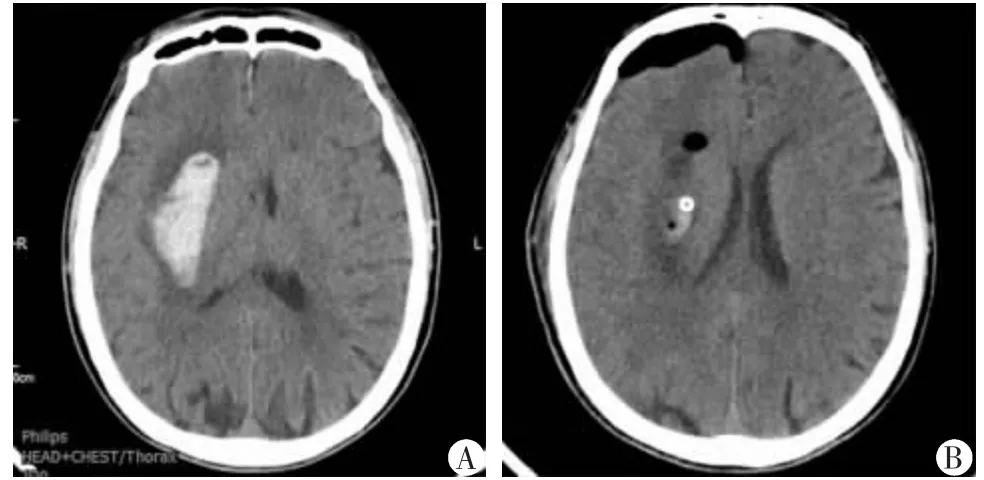
图2 超早期组基底节区脑出血患者术前及术后CT 图像
二、2 组患者预后情况对比
对比2 组患者的GOS 评分,超早期组轻度残疾人数多于早期组,重度残疾人数少于早期组,差异有统计学意义(P<0.05),而2 组恢复良好、植物生存、死亡的人数比较差异无统计学意义(P>0.05),详细信息见表3。
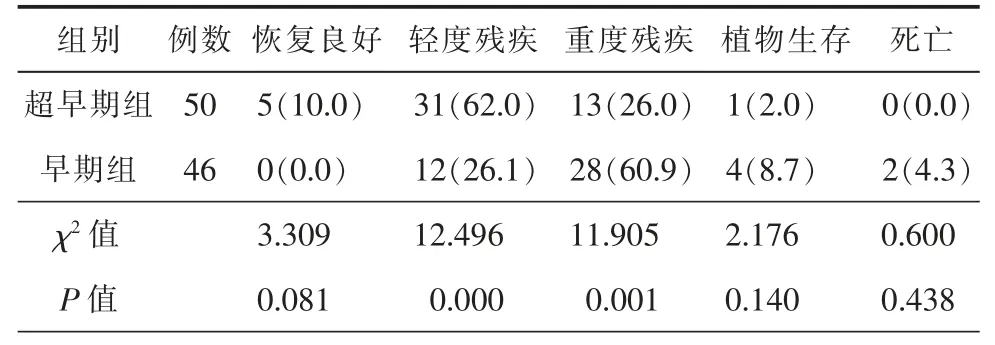
表3 2 组患者预后情况比较[例(%)]
三、2 组患者脑脊液中NSE 的变化
术后第1 天,2 组患者NSE 含量比较差异无统计学意义(P>0.05),第7、14 天超早期组NSE 含量明显低于早期组,差异有统计学意义(P<0.05),详细信息见表4。
表4 2 组患者脑脊液中NSE 的变化(,ng/mL)
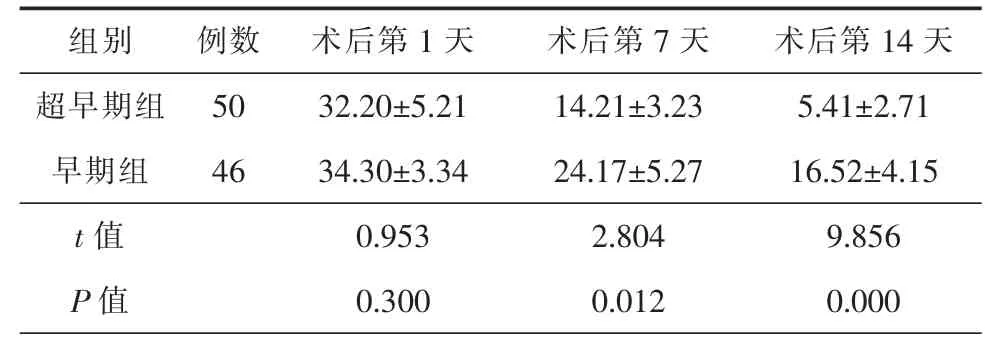
表4 2 组患者脑脊液中NSE 的变化(,ng/mL)
NSE:神经元特异性烯醇化酶
讨论
基底节区为高血压脑出血的最常见部位之一,随着微创技术的发展,治疗基底节区脑出血的方法越来越多,目前多采用创伤更小的小骨窗开颅及神经内镜辅助下血肿清除术,但对于手术时机的选择仍有争议[6,7]。以往认为基底节区脑出血早期手术治疗有增加再出血的风险,故多选择血肿稳定后再行手术治疗,但长时间血肿压迫、缺血缺氧和炎性物质的刺激往往造成不可逆的损伤,使大多患者遗留严重的神经功能障碍。也有研究报道脑出血后血肿一般在20~30 min 内形成,并相对稳定,7~8 h 后由于血肿本身压迫及释放炎性因子的刺激使血肿周围脑组织受损逐渐加重并出现不可逆的损伤[8-10]。
本研究通过应用微创技术3D-slicer 辅助神经内镜治疗超早期与早期的基底节区脑出血患者发现,超早期组患者轻度残疾人数多于早期组,重度残疾人数少于早期组,说明超早期手术治疗能尽早清除血肿,可减轻血肿对脑组织的进一步损害,有助于神经功能的恢复并降低重度残疾的人数。但2 组患者中恢复良好、植物生存和死亡的人数比较无明显差异,可能原因为基底节区出血后造成内囊神经核团不可逆的损伤,很难完全恢复正常,且随着手术技术的发展,因基底节区出血导致的植物生存或死亡的人数较少,故超早期手术不增加植物生存及死亡率。基底节区脑出血后由于脑出血对脊髓丘脑束、皮质脊髓束的影响,患者早期出现偏瘫、偏盲、偏身感觉障碍,因神经细胞坏死后是不可再生的,故基底节区脑出血后大多会遗留不同程度功能障碍。有研究表明发病后6 h 内清除血肿减轻血肿坏死分解的炎性因子进一步对血肿周围正常脑细胞的损害,有助于神经功能的恢复[11,12]。本研究发现超早期组手术后恢复良好5 例、轻度残疾31 例远远高于早期组的0 例、12 例。有学者认为超早期手术可能增加再次出血风险,但本研究发现超早期手术与早期手术再出血率无明显差别,说明超早期手术并不增加再出血率[13]。高血压脑出血患者大部分在出血后30 min 内停止出血,迟发出血患者往往与术前、术后血压控制不稳定有关,术前、术后保持血压控制在110~140/70~90 mmHg(1 mmHg=0.133 kPa)内,术后再次出血几率很小,手术再次出血率与手术时间的选择无明显关系。本研究中超早期组患者的再出血率、颅内感染率与早期组比较差异无统计意义,而肺炎及应急性消化道溃疡发生率低于早期组,说明超早期手术能降低患者肺炎及应激性溃疡的发生率,不增加再出血及颅内感染的风险。
NSE 是存在于神经细胞内的一种特异性的蛋白质,对神经元有保护的作用,尤其是在缺血缺氧时,正常情况下脑脊液中含量很低(4~10 ng/mL)[14,15]。脑出血后血肿导致大量的神经细胞坏死,NSE 会从神经细胞内释放到细胞外,脑脊液中的含量会逐渐增多,神经元中NSE 的急性丧失加重了神经系统的损伤。本研究中超早期组患者术后第7、14 天中脑脊液NSE 含量低于早期组,说明超早期手术治疗能有效地减轻神经细胞的损伤,越早手术对患者神经功能的保护越有利。
综上所述,超早期应用3D-slicer 辅助神经内镜治疗基底节区脑出血能有效地提高患者的临床预后,降低脑出血后相关并发症的发生,而不增加再出血率,为基底节区脑出血的治疗提供新的理念。
利益冲突所有作者均声明不存在利益冲突
