腹腔镜与开腹右肝切除治疗肝恶性肿瘤疗效比较的Meta分析
2020-10-26张明雄郑梦秋刘立鑫张小文
张明雄 冯 艳 郑梦秋 刘立鑫 张小文 邹 浩
Mühe[1]在1985年实施了世界上第1例腹腔镜胆囊切除术(laparoscopic cholecystectomy,LC),开创了腹腔镜手术的先河,而后因其创伤小、痛苦少、并发症发生率低、术后康复快等优点,腹腔镜技术被迅速推广普及,其在肝脏切除方面也得到应用。1991年Reich 等[2]报道了腹腔镜肝良性肿瘤切除术,1993年Wayand等[3]报道了腹腔镜肝脏恶性肿瘤切除术,1994年周伟平等[4]报道了我国腹腔镜肝切除术。而后随着腹腔镜技术及肝切除技术的不断发展,腹腔镜肝切除术从由局部切除术、楔形切除术逐步扩大至半肝或半肝以上切除,乃至腹腔镜下肝移植供体的切取[4]。1997年Huseher等[5]报道腹腔镜下右半肝切除术(laparoscopic right hepatectomy,LRH)。2005年蔡秀军等[6]报道了我国完全腹腔镜下右半肝切除术。2008年Louisville宣言指出,在严格选择病例的基础上,对于有着丰富肝胆外科手术及腹腔镜手术经验的外科医师来说,腹腔镜肝脏手术是安全、有效的[7]。2014年的Morioka国际共识提出,腹腔镜肝切除已经成为治疗肝癌的一种可行性手段[8]。
虽然近年来关于腹腔镜右半肝切除术的研究也越来越多,但是由于右半肝血运更加丰富、结构更加复杂等特点以及腹腔镜右半肝切除术学习曲线更长、中转开腹率高,目前腹腔镜右半肝切除治疗肝脏恶性肿瘤仍然具有很大的挑战性[9~14]。本研究收集现有有关腹腔镜右半肝切除术(laparoscopic right hepatectomy,LRH)与开腹右半肝切除术(open right hepatectomy,ORH)治疗恶性肿瘤的疗效比较的相关文献并进行Meta分析,系统评价LRH在治疗肝脏恶性肿瘤中的有效性及安全性。
资料与方法
1.检索策略:以laparoscopy、laparoscopic、laparotomy、major hepatectomy、major liver resection、hemihepatectomy、right hepatectomy、腹腔镜肝切除术、开腹肝脏切除术、半肝切除术、右肝切除、右半肝切除为检索词,检索PubMed、Embase、the Cochrane Library、CBM、CNKI、VANFUN数据库。检索时间为1993年1月~2019年6月。检索策略遵循Cochrane系统评价手册。
2.纳入标准:(1)研究类型:优先纳入随机和半随机对照试验,无论是否采用盲法或分配隐藏。若未能找到相关的随机对照试验,则纳入非随机同期对照试验。文种限中、英文。(2)研究对象:经过术前血液学、影像学检查及术前综合评估需行右半切除的患者,患者的性别、年龄、种族、国籍不限。(3)干预措施:腹腔镜右半肝切除术(LRH)与开腹右半肝切除术(ORH)比较。(4)结局指标:①手术时间;②术中出血量;③住院时间;④术后并发症发生率;⑤术后1年生存率;⑥术后2年生存率。
3.排除标准:①无法获取全文;②试验数据不足;③病例报道、综述类、信件和会议摘要;④没有干预措施的比较;⑤发表文献的作者、机构、内容存在重叠;⑥回顾性病例对照研究。
4.文献筛选与数据提取:纳入的研究采用NOS(the Newcastle-Ottawa Scale,NOS)量表法进行病例-对照研究的方法学质量评价,项目包括研究对象的选择、组间可比性、暴露因素的测量、结果评估等。≥6分表示高质量。然后使用预先设计的数据提取表独立提取每项纳入研究的数据。提取以下数据:第一作者、出版年份、国家、研究设计、人口特征、手术数据及术后结果(手术时间、术中出血量、住院时间、术后并发症发生率、术后1年生存率、术后2年生存率)。在对文献评价、质量分析和数据提取的结果存在分歧时,通过所有作者的讨论得到解决。
5.统计学方法:采用RevMan 5.3统计学软件进行Meta分析。计量资料采用均数差(MD)及其95%可信区间(95% confidence interval,95%CI)表示,计数资料采用比值比(odds ration,OR)及其95%CI表示。采用I2对纳入文献进行异质性分析,若I2<50%或P>0.10,认为各研究间无异质性,采用固定效应模型;若I2≥50%或P≤0.10,认为各研究间存在异质性,采用随机效应模型,以P<0.05为差异有统计学意义。
结 果
1.检索结果:通过检索相关数据获得12篇文献,根据纳入排除标准,最终纳入4篇文献(均为病例对照试验,无随机对照试验)[15-18],发表年限为2016~2017年。纳入研究的基本特征及质量评价结果见表1。

表1 纳入文献研究的一般特征
2.手术时间:4篇文献均报道了手术时间,其中1篇[15]未提供标准差,故共纳入3篇文献[16~18]的数据(n=276)。各研究结果间存在异质性(P=0.050,I2=58%),采用随机效应模型进行Meta分析。结果显示两组比较,差异有统计学意义(MD=72.32,95%CI:41.61~10.03,P=0.000),LRH组的手术时间长于ORH组(图1)。

图1 LRH组与ORH组手术时间比较
3.术中出血量:4篇文献均报道了术中出血量,其中1篇[15]未提供标准差,故共纳入3篇文献[16~18]的数据(n=276)。各研究结果间存在异质性(P=0.030,I2=71%),采用随机效应模型进行Meta分析。结果显示两组比较,差异有统计学意义(MD=-94.84,95%CI:-172.29~-17.39,P=0.020),LRH组术中出血量少于ORH组(图2)。
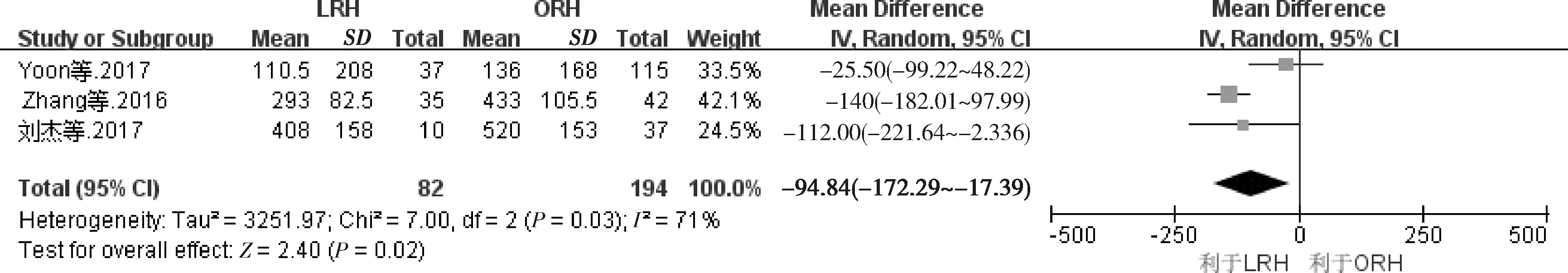
图2 LRH组与ORH组术中出血量比较
4.术后并发症发生率:其中4篇文献报道了术后并发症发生情况,且均提供了相关数据,故共纳入4篇文献[15~18]的数据(n=308)。各研究结果间同质性较好(P=0.440,I2=0),故采用固定效应模型进行Meta分析。结果显示两组比较,差异有统计学意义(OR=0.23,95% CI:0.10~0.52,P=0.000),LRH组术后并发症发生率比ORH组低(图3)。

图3 LRH组与ORH组术后并发症发生率比较
5.术后住院时间:4篇文献均报道了患者的住院时间,其中1篇[15]未提供标准差,故共纳入3篇文献[16~18]的数据(n=276)。各研究结果间同质性较好(P=0.600,I2=0),采用固定效应模型进行Meta分析。结果显示两组比较,差异有统计学意义(MD=-5.70,95%CI:-6.54~-4.86,P=0.000),LRH组的住院时间比ORH组短(图4)。

图4 LRH组与ORH组住院时间比较
6.术后1年生存率:4篇文献均报道了患者术后1年生存率,其中1篇[15]未提供具体数值,故共纳入3篇文献[16~18]的数据(n=276)。对其按随访时间长短进行亚组分析,结果显示术后1年亚组间存在异质性(P=0.090,I2=65%),采用随机效应模型进行Meta分析。结果显示两组比较,差异无统计学意义(OR=1.10,95%CI:0.15~8.17,P=0.920),两组术后1年生存率比较差异无统计学意义(图5)。
7.术后2年生存率:4篇文献报道了术后2年生存率情况,其中2篇文献[15,17]未报道具体数值,故共纳入2篇文献[16,18]的数据(n=199)。对其按随访时间长短进行亚组分析,结果显示术后1年亚组间同质性较好(P=0.550,I2=0),采用固定效应模型进行Meta分析。结果显示两组术后2年生存率比较,差异均无统计学意义(OR=1.22,95%CI:0.53~2.81,P=0.640),LRH组与ORH组术后2年生存率比较,差异无统计学意义(图6)。

图5 LRH组与ORH组术后1年生存率比较
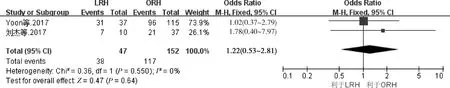
图6 LRH组与ORH组术后2年生存率比较
8.纳入研究的偏倚风险评估:以术后并发症发生率为例,对纳入的研究做漏斗图观察发表偏倚,图像左右基本对称(图7),表明Meta分析结果存在发表偏倚的可能性较小,故所得结论相对可靠。

图7 纳入研究漏斗图
讨 论
自腹腔镜肝切除开创以来,经过20多年的临床实践证明,与传统开腹肝切除术比较,腹腔镜肝切除术具有创伤更小、全身反应更轻、术中出血更少、住院时间更短、发生率更低及美容效果更好等优势[10]。而右半肝切除术作为肝胆外科经常开展的大范围肝切除术式之一,随着腔镜技术的发展,其也逐渐得到开展,在一项9527例的腹腔镜肝切除与开腹肝切除比较研究中,腹腔镜右半肝切除术病例有1297例,占了腹腔镜肝切除病例总数的13.6%,仅次于腹腔镜下左肝外叶切除术(1890例,19.8%)[19]。但是目前没有关于腹腔镜右半肝切除与开腹右半肝切除治疗肝脏恶性肿瘤的前瞻性随机对照试验的研究,腹腔镜右半肝切除治疗肝脏恶性肿瘤的疗效仍然没有明确的定论。且《2016年亚太肝病学会共识指南》中关于肝癌的腹腔镜肝切除的声明显示,目前所收集的关于这方面研究的证据绝大多数是3级和4级证据,尚未有1级和2级证据,因此需要进一步实施高质量的研究来促进腹腔镜肝癌肝切除术的发展[20]。目前有关LRH的研究也旨在为LRH的结局提供全面的数据。
本研究对4篇回顾性病例-对照研究进行Meta分析,结果显示LRH 组与ORH组比较,虽然LRH的手术时间要比ORH长,但LRH具有术中出血量少、术后并发症发生率低、住院时间短的明显优势,而LRH与ORH在术后1年生存率、术后2年生存率等方面差异无统计学意义。
现在是微创手术发展时代,腹腔镜将手术视野放大和整个手术过程中使用气腹可以帮助外科医生用更广阔的视野来鉴别腹腔内组织、器官以及肝内的一些小血管、小胆管,从而更加小心地处理这些管道,这些条件都促进减少了术中损伤血管、胆管及其他组织器官的概率,从而降低了术中血量以及术后出血、胆漏等并发症的发生。而至于不同医疗机构术中出血量的差别,可能是由于不同医疗机构有不同的止血原则以及不同手术者有不同的手术止血措施。对于LRH手术时间较长的问题,主要还是因为在实质解剖过程中出现的血管损伤问题大多数情况下都需要腹腔镜下的手术技巧,即使是有经验的医生,也需要比开腹手术更多的时间来处理出血。根据该Meta分析结果可以得到结论,LRH在肝脏手术治疗中是安全、可行的,但是其总体生存率与ORH比较,并无明显差异,这应该与疾病本身的特性有关,而与手术方式无太大关系[12~20],有关这方面的系统评价和Meta分析结果也是一致的,但对于恶性疾病,由于本研究纳入的研究较少,且大多数缺乏长期生存分析,所以还需进一步验证[21]。
本Meta分析也存在一些不足,纳入研究全部为回顾性病例-对照研究,且研究数量不多,证据质量没有RCT高,不可避免的存在一些选择性偏倚,限制了分析结果的可靠性。其次是纳入研究中患者的疾病背景存在不同,此时疾病特征可能会对手术过程产生较大影响,从而影响术后结局,限制了组间可比性。
虽然腹腔镜右半肝切除技术趋于成熟,但腹腔镜右半肝切除治疗肝脏恶性肿瘤仍处于发展阶段,除了少量专家共识与指南外,腹腔镜右半肝切除术治疗肝脏恶性肿瘤尚无规范的手术方法。且腹腔镜右半肝切除存在更多手术要点,如血流的控制、手术入路的选择、切肝断面的选择、肝实质的离断以及大血管的处理等方面。为了使LRH能够更加安全地进行及发展,陈亚进等[10]提出了“手术流程的标准化”,其步骤主要包括5个方面:①规范全面的术前评估;②合适的体位及Trocar位置;③术中超声定位肝中静脉;④手术入路及关键步骤;⑤术后管理。蔡秀军等[22]认为建立一个高效的培训体系培养腹腔镜肝切除术专科医生,掌握出血控制、肝脏实质离断等关键技术,进行腹腔镜肝切除术的规范操作,是腹腔镜肝切除术普及和推广的关键。
综上所述,腹腔镜右半肝切除治疗肝脏恶性肿瘤正处于日渐发展、不断攻坚克难的进程中,在严格选择好有手术指征的肝脏恶性肿瘤患者、严格做好手术准备以及具备有丰富的开腹肝切除经验和先进的腹腔镜手术技巧基础上,腹腔镜右半肝切除治疗肝脏恶性肿瘤还是安全、可行的,同时需要进行高质量的前瞻性随机对照研究来进一步验证。
