14例新型冠状病毒肺炎患者临床转归与胸部CT动态变化观察
2020-10-19黄瑞滨苏树燕庄儒耀周小辉
黄瑞滨,苏树燕,庄儒耀,刘 源,周小辉
(汕头大学医学院第一附属医院 1.放射科,2.感染科,广东 汕头 515041)
自2019年12月起在全球广泛流行的新型冠状病毒肺炎严重威胁了人类健康,给全球社会和经济带来了沉重的负担和严峻的挑战[1]。2020年2月11 日,世界卫生组织(WHO)将其正式命名为2019冠状病毒病(corona virus disease 2019,COVID-19),并被纳入《中华人民共和国传染病防治法》规定的乙类传染病,按甲类传染病管理[2]。本研究探讨14 例输入性COVID-19 患者的临床转归与治疗前后胸部CT影像的动态变化,旨在了解该病的转归和胸部CT动态变化对检测和诊治的价值。
1 资料与方法
1.1 研究对象
回顾性分析汕头大学医学院第一附属医院2020 年 1 月 22 日至 2020 年 4 月 2 日收治的 14 例输入性COVID-19 患者的临床及胸部CT 资料。其中男性6例,女性8例,年龄16~51岁,年龄中位数为32岁。入院首诊时轻型3例,普通型11例。所有患者均否认伴发基础疾病。所有病例符合国家卫生健康委员会《新型冠状病毒感染的肺炎诊疗方案(试行第五版)》诊断标准[3]。根据疾病严重程度,临床分型如下。(1)轻型:临床症状轻微,影像学未见肺炎表现;(2)普通型:具有发热、呼吸道等症状,影像学可见肺炎表现;(3)重型:符合下列任何一条,①呼吸窘迫,呼吸频率≥30次/min;②静息状态下,指氧饱和度≤93%;③动脉血氧分压/吸氧浓度≤300 mmHg(1 mmHg=0.133 kPa);(4)危重型:符合以下情况之一,①出现呼吸衰竭,且需要机械通气;②出现休克;③合并其他器官功能衰竭需要ICU 监护治疗。本研究经汕头大学医学院第一附属医院伦理委员会审核批准(第2020-006号)。
1.2 治疗方案
所有患者入院后均严格参照《新型冠状病毒感染的肺炎诊疗方案(试行第五版)》执行隔离治疗[3]。均予对症、加强心理疏导及抗病毒(重组人α-干扰素300 万单位/次,雾化,2 次/d;克力芝2片/次,2 次/d;连花清瘟胶囊 6 g/次,3 次/d)为基础的治疗方案。
1.3 CT检查方法
14 例 COVID-19 患者均进行 2 次以上的 CT 检查,首次CT 检查时间为入院后1~2 d,第2 次CT检查时间为入院后3~8 d,末次CT 检查时间为出院前 1~2 d(间隔首次检查时间为 12~48 d)。CT 检查采用德国西门子SOMATOM Definition AS+螺旋CT机扫描。患者采用仰卧位,头先进,屏气方式进行扫描。扫描范围为胸廓入口至肺底。扫描参数:管电压120 kV,自动管电流,矩阵512×512,扫描层厚5 mm,重建层厚1.0 mm,重建层间距0.8 mm。肺窗W=1500 HU,L=-600 HU;纵隔窗W=350 HU,L=40 HU。
1.4 CT阅片方法
由2 名高年资放射科医师采用盲法对患者的CT图像进行阅片,意见不一致时经共同协商得出一致的结论。评估内容包括,(1)病变部位:主要部位分为外周、中央,其中位于肺外1/3部定义为外周,肺内2/3 部为中央,或二者兼有[4];(2)病变分布:单侧肺、双肺;(3)病灶特征及数目:纯磨玻璃影、实变影、混合磨玻璃影;(4)肺外表现:淋巴结肿大(淋巴结短径≥10 mm)、胸腔积液;(5)其他改变:纤维条索影、网格影及胸膜下线。对比以抗病毒为主的治疗前后CT变化。
2 结果
2.1 COVID-19患者临床特征和实验室检查
所有患者均有武汉旅居史或与新型冠状病毒感染者密切接触史。14 例输入性COVID-19 患者临床特征和入院当天实验室检查结果见表1。

表1 14例输入性COVID-19患者临床特征及实验室检查结果
2.2 首次胸部CT表现
3 例首诊COVID-19 轻型患者首次胸部CT 表现为阴性,11 例首诊COVID-19 普通型患者首次胸部 CT 共检测到 150 个纯磨玻璃影(图1A)、26 个混合磨玻璃影(图1B)及3个实变影病灶(图1C),其中仅表现混合磨玻璃影1 例,仅表现纯磨玻璃影的3例,表现为纯或混合磨玻璃影的5例,表现为纯、混合磨玻璃影及实变影2 例。仅肺野中央受累1例,仅肺野外周受累3例,肺野中央及外周均受累7例。单侧肺受累4例,双侧肺受累7例。14例患者均无胸腔积液及纵隔淋巴结增大。

图1 COVID-19患者首次胸部CT表现
2.3 胸部CT动态变化与临床病情转归
3 例首诊轻型患者(病例 10~12)住院期间 3 次CT 检查均为阴性。3 例患者入院时无或仅有轻微咳嗽或低热,经治疗后临床表现消失。
1 例首诊普通型患者(病例5)以腹泻起病,首次胸部CT表现为纯磨玻璃影,第2次胸部CT示左肺下叶背段及外基底段新增纯磨玻璃影,但患者临床症状无进展,末次CT复查所有病灶基本吸收(图2),提示胸部CT影像局部进展与临床症状变化不一致。

图2 1例首诊普通型患者(病例5)3次胸部CT表现
7 例首诊普通型患者(病例 1~4、6、13~14)入院治疗后胸部CT动态复查显示肺内病灶逐渐变淡直至明显或完全吸收(图3)。所有患者临床症状也同步好转,胸部CT 影像变化与临床症状变化一致。
3 例首诊普通型患者(病例7~9)入院后均有低、中热伴轻微咳嗽。首次胸部CT均示双肺多发磨玻璃影及实变影,第2 次胸部CT 复查示病灶较前明显进展,临床症状也快速加重,3例患者临床分型转变为重型。遂予调整治疗方案,其中2 例患者(病例7~8)临床症状逐渐改善,末次复查CT示病灶较前明显吸收伴少许纤维条索及胸膜下线影(图4),临床分型由重型转为普通型;另1 例患者(病例9)病情继续进展,出现急性呼吸窘迫综合征,临床分型进展为危重型。经多学科讨论后再予调整治疗方案,患者病情逐渐好转,末次复查CT示双肺磨玻璃影和实变影较前明显吸收,残留明显纤维条索及网格影伴多发牵拉支气管扩张(图5),其临床分型也随之逐步转变为普通型。14 例患者住院期间胸部CT动态变化及临床转归变化见表2。

图3 1例首诊普通型患者(病例4)3次胸部CT表现

图4 1例首诊普通型患者(病例8)3次胸部CT表现
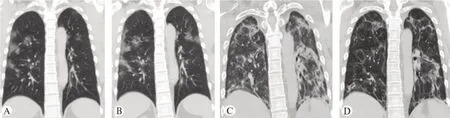
图5 1例首诊普通型患者(病例9)4次胸部CT表现
2.4 临床转归
以入院至末次CT检查时长作为评估转归情况的时间节点。14 例患者痊愈出院,住院时间10~54 d,中位数14 d。返回当地医院继续隔离14 d。
3 讨论
本组患者首诊时临床症状均较轻,主要表现为中低热和干咳,发热仅占35.7%,这与本组研究对象为青中年且无基础疾病有关[5]。值得注意的是,本研究中有1 例患者以腹泻起病,这可能是COVID-19 可损害机体多个器官[6]。血常规主要表现为病毒感染的血象特征,与文献报道相一致[7-8]。本组患者有6 例首诊时伴有肝功能异常,可能与病毒感染后引起细胞因子风暴综合征或病毒直接感染肝细胞有关[9]。

表2 14例患者住院期间胸部CT动态变化及临床转归变化 (个)
本组病例首次CT主要表现为双肺下叶外周分布的多发斑片状磨玻璃影。可能的原因是致病病毒颗粒小,经气道吸入后,主要侵犯细支气管,引起细支气管炎及周围炎,并朝远端蔓延侵犯肺小叶内间质,因而在影像学形成小叶核心及胸膜下分布斑片、球形磨玻璃影[10-13]。本研究中3例轻型患者住院期间3 次CT 检查均阴性表现,这与李小虎等[14]报道不一致,可能与不同样本量差异、病例个体免疫状态差异有关。首诊为轻型的患者仍有转变为普通型、甚至重型的可能,对于轻型患者亦有必要行CT早期筛查及动态复查评估。
11例首诊普通型患者依据CT的动态变化与临床症状变化是否一致分为两种类型。一种类型CT动态变化与临床症状变化一致,本组有10例属于该类型。其中3 例患者肺内病灶短期内快速进展,患者临床症状也随之加重,而且CT表现均早于临床症状的进展,这提示短期内病变密度及范围快速进展者,是病情加重或复杂化的信号,需引起临床医师密切关注[15]。因此《新型冠状病毒感染的肺炎诊疗方案(试行第六版)》[16]将“肺部影像学显示24~48 h 内病灶明显进展>50%者”按重型管理。另外7 例CT 病变呈持续好转,提示预后良好,考虑与积极有效治疗及机体处于较好免疫状态有关[7-8,10,15]。另一种为CT动态变化与临床症状变化不一致,本组仅1 例。该患者胸部CT 显示部分病灶好转,并出现新的病灶,但其临床症状反而改善,后续复查显示病变持续好转。这可能与临床症状改变与病灶吸收程度并不完全同步、治疗时机、治疗力度或年龄等因素有关[15],也有可能是部分肺区域炎症反应滞后所致[10]。
本研究存在以下局限性:样本量较少;患者住院全程CT复查时间间隔、频次不完全一致,这对病情演变观察有一定偏移;缺乏随访复查资料。
综上所述,输入性COVID-19 患者的胸部CT主要表现为分布于肺野外周的磨玻璃影。胸部CT在COVID-19 的早期检测、诊断、评估临床转归中具有重要作用。
