糖类抗原199和癌胚抗原对直肠癌淋巴结转移的预测价值
2020-10-19蔡焕锐陈树钦徐锡金陈广灿
蔡焕锐,陈树钦 ,徐锡金 ,3,陈广灿
(1.汕头大学医学院第一附属医院胃肠外科,广东 汕头 515041;2.汕头大学医学院环境医学与发育毒理学实验室,广东 汕头515041;3.汕头大学医学院细胞生物学与遗传学教研室,广东 汕头 515041)
直肠癌是发生于齿状线至直肠乙状结肠交界处之间的癌,是消化道最常见的恶性肿瘤之一。随着经济发展、人民生活水平的提高和膳食结构的改变,结直肠癌的发病率和死亡率也日趋上升,其发病率现已经排在世界所有癌症中的第3位,死亡率排在第2位[1]。在中国,结直肠癌的发病率居所有癌症中的第3 位,死亡率则居第5位[2]。研究表明,直肠癌的预后与淋巴结转移的关系密切,无淋巴结转移患者的预后显著好于有淋巴结转移者[3-5]。糖类抗原199(carbohydrate antigen 199,CA199)和癌胚抗原(carcinoembryonic antigen,CEA)作为肿瘤标志物,对直肠癌的诊断具有一定的价值,但对直肠癌淋巴结转移的预测价值仍存在争议。因此,本研究旨在研究与淋巴结转移相关的临床病理因素,探讨CA199 和CEA 对直肠癌淋巴结转移的预测价值。
1 资料与方法
1.1 一般资料
选取2015年5月—2019年10月汕头大学第一附属医院胃肠外科手术治疗的163 例直肠癌患者为研究对象,其中男性88 例,女性75 例,年龄24~87 岁,平均年龄(62.37±11.13)岁。纳入标准:(1)在我院行根治性手术切除癌灶;(2)病理明确诊断为直肠癌;(3)有完整的临床病理资料。排除标准:(1)术前行放化疗;(2)合并其他恶性肿瘤;(3)发生远处转移。本研究经汕头大学医学院第一附属医院伦理委员会审查批准,所有患者手术前均签署知情同意书。
1.2 研究方法
所有患者术前均抽取肘正中静脉血2 mL,采用UniCel Dxl 800 全自动免疫分析仪(美国Beckman Coulter 公司)检测肿瘤标志物 CA199 和CEA,试剂均采用该仪器配套试剂;手术切除的直肠癌标本均送病理科检测,并根据病理结果进行TNM分期和肿瘤分期。TNM分期采用国际抗癌联盟和美国癌症联合委员会制定的第8 版肿瘤分期系统。
1.3 统计学分析
采用SPSS 23.0统计软件进行分析,符合正态分布的计量资料以xˉ±s表示,组间比较用t检验;计数资料以例数或百分率表示,组间比较用χ2检验;以P<0.05 为差异有统计学意义。采用受试者工作特征(receiver operating characteristics,ROC)曲线分析血清CA199和CEA对淋巴结转移的预测价值。
2 结果
2.1 淋巴结转移组与无淋巴结转移组临床病理因素比较
淋巴结转移组肿瘤浸润深度与无淋巴结转移组的差异具有统计学意义(P=0.028),而性别、年龄、肿瘤大体类型、CA199 等的差异则无统计学意义(均P>0.05)。见表1。

表1 淋巴结转移组与无淋巴结转移组临床特征比较 [例(%)]
2.2 血清CA199、CEA水平对淋巴结转移的预测价值分析
绘制CA199、CEA 与淋巴结转移情况的ROC曲线(图1)。血清CA199、CEA 单独与联合检测预测淋巴结转移的ROC 曲线下面积分别为0.605(95%CI: 0.512~0.699,P=0.026)、 0.513(95%CI:0.417~0.609,P=0.780) 和 0.579(95% CI: 0.485~0.672,P=0.096),表明CA199 对淋巴结转移有一定的预测价值(P<0.05),而CEA、联合CA199 和CEA的预测价值则不大(P>0.05)。CA199的ROC曲线的约登指数最大值为0.289,最佳临界值是20.495 U/mL,敏感度为49.2%,特异度为78.8%。以该值为截断值,将患者分为高CA199 组和低CA199 组。结果显示高、低CA199 组在年龄(P=0.021)、淋巴结转移情况(P<0.001)、N 分期(P=0.001)、肿瘤分期(P=0.002)、CEA(P=0.005)的差异具有统计学意义。见表2。

图1 CA199、CEA与淋巴结转移的ROC曲线
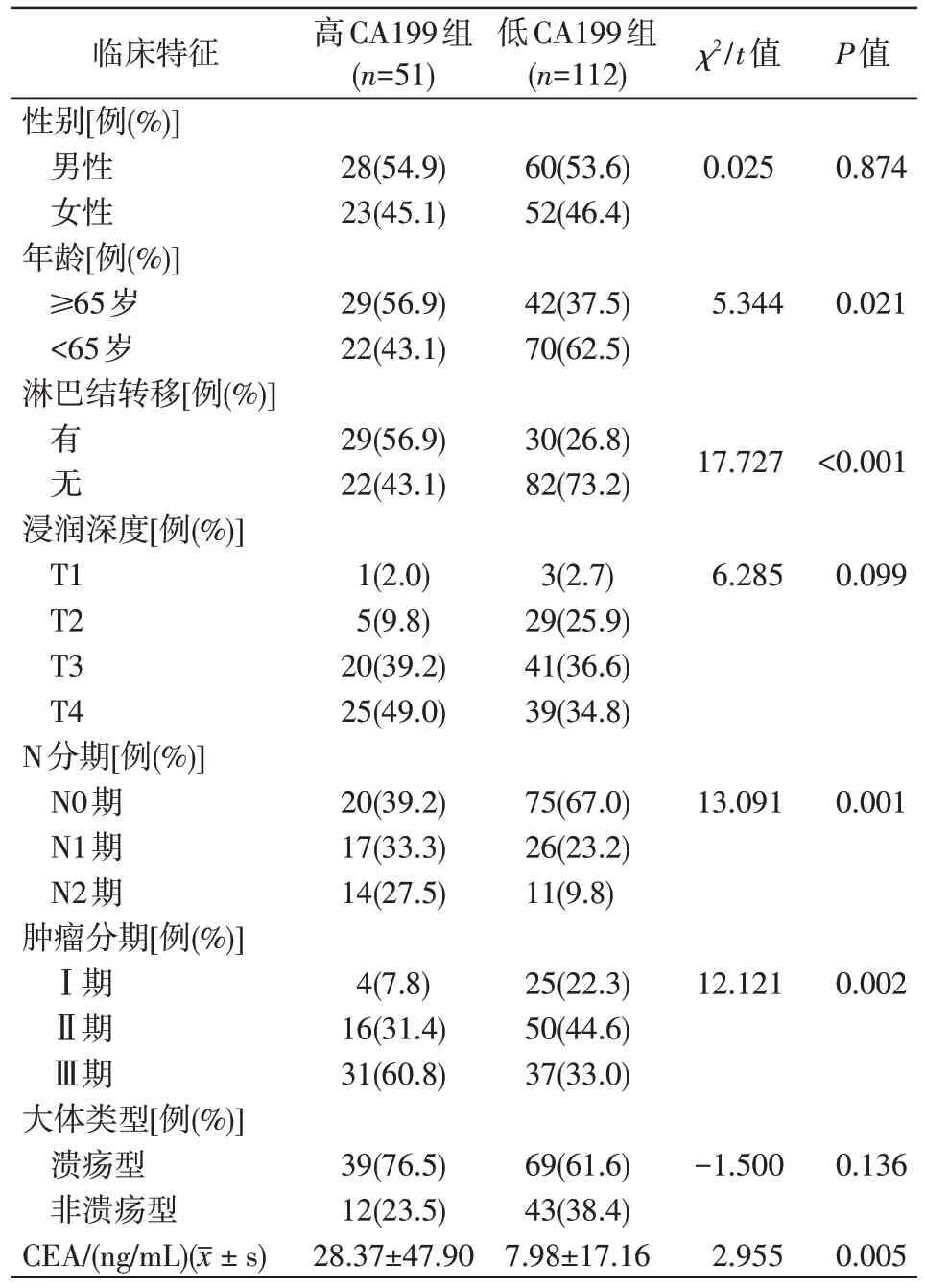
表2 高CA199组与低CA199组临床病理因素的比较
2.3 血清CA199、CEA单独与联合检测诊断淋巴结转移的灵敏度和特异度
以 CA199≥37 U/mL 代表 CA199 阳性,CEA≥5.0 ng/mL 代表CEA 阳性,统计分析得出,在诊断直肠癌淋巴结转移方面,CA199 灵敏度为23.73%,特异度为88.46%;CEA 的灵敏度为44.07%,特异度为65.38%;CA199 和CEA 同为阳性时的灵敏度为18.64%,特异度为93.27%;CA199 和CEA 二者之一为阳性时的灵敏度为49.15%,特异度为60.58%。
3 讨论
关于直肠癌淋巴结转移的影响因素,叶州等[6]研究指出肿瘤低分化、黏液腺癌、印戒细胞癌及伴有癌结节是T1期直肠癌淋巴结转移的独立危险因素;杨大庆等[7]报道称肿瘤分化程度、溃疡型肿块是T1、T2 期直肠癌淋巴结转移的独立危险因素;Sohn等[5]通过回顾性分析提出,随着直肠癌浸润程度加深,淋巴结转移的机会越大。本研究表明,淋巴结转移组与无淋巴结转移组在肿瘤浸润深度上的差异具有统计学意义,提示淋巴结转移与肿瘤浸润深度相关,这与此前的研究相符合。直肠肠壁按组织学来分可分为黏膜、黏膜下层、肌层、浆膜层,黏膜层位于最内层,无淋巴管的分布;而从黏膜下层开始才开始有淋巴管,因此,不难理解,肿瘤浸润深度越深,其接触淋巴管的机会越大,通过淋巴管发生淋巴结转移的几率也随之增大。
血清CA199 轻度升高常见于消化道炎症;而明显升高常见于消化道肿瘤,对胰腺癌、大肠癌的诊断有重要参考价值。CEA 是一种具有人类胚胎抗原特性的酸性糖蛋白。CEA 升高可见于乳腺癌、肺癌、胃癌、结直肠癌及其他恶性肿瘤,是一种广谱肿瘤标志物,对于癌症的确诊具有重要的辅助价值,同时也是随访复查的重要参考指标。术前CA199、CEA 的检测有助于直肠癌的早期发现,但是其与淋巴结转移的相关性目前仍存在争议。谭杨波等[8]通过回顾性研究分析指出,术前CA199 和CEA 的表达与淋巴结转移呈正相关。而Polat 等[9]的研究发现CA199 与淋巴结转移无显著相关性,CEA 则与淋巴结转移关系密切。曹立强等[10]认为CA199 和CEA 与淋巴结转移相关,CEA 是淋巴结转移的独立高危因素。我们根据CA199 与淋巴结转移的情况绘制了ROC 曲线,曲线下面积为0.605,最大约登指数为0.280,此时的最佳临界值为20.495 U/mL,对应的敏感度为49.2%,特异度为78.8%,说明CA199可以作为预测直肠癌淋巴结转移的一个筛选方式。关于确定CA199 的最佳临界值来预测恶性肿瘤淋巴结转移,此前已有过相关报道。Lai 等[11]指出,CA199的最佳临界值为23.72 U/mL 时,诊断胃癌淋巴结转移的敏感度为23.53%,特异度为85.07%;Yamada 等[12]研究指出,CA199 的最佳临界值为200 U/mL 时,诊断肝内胆管癌的敏感度为69%,特异度为68%;而关于CA199 预测直肠癌淋巴结转移的最佳临界值却鲜有报道。本研究发现以CA199 水平20.495 U/mL 为临界值,术前血清CA199 水平的高低对于诊断直肠癌患者淋巴结转移具有较大的指导意义。
在临床上,CA199、CEA 常用的正常参考上限值分别为37 U/mL、5.0 ng/mL,超过这个范围,可认为CA199、CEA 阳性,阳性患者需要警惕恶性肿瘤的可能。在本研究中,当以上述的参考值为界时,在诊断直肠癌淋巴结转移方面,CA199的特异度高达88.46%,但敏感度仅为23.73%。同理,尽管CA199、CEA 均为阳性时的特异度高达93.27%,敏感度却只有18.64%,临床价值不大。而单独检测CEA 以及CA199和CEA 之一为阳性时的敏感度分别为44.07%、49.15%,特异度分别为65.38%、60.58%。而本研究中通过ROC曲线取得CA199 最佳临界值时的敏感度49.2%和特异度78.8%,均高于上述数值。我们认为将CA199的参考临界上限值调整为20.495 U/mL对于诊断直肠癌淋巴结转移会有更高的收益。
本研究的不足之处在于,纳入研究的样本量不够大,研究结果可能受样本量的影响;同时缺乏健康对照人群的研究,未来还需要大样本量深入研究。另一方面,CA199 预测直肠癌淋巴结转移的敏感度和特异度仍不够高,对于指导临床实践仍有局限性,未来还需进一步探讨更适合判断淋巴结转移的肿瘤标志物。
综上所述,直肠癌患者淋巴结转移与肿瘤浸润深度有关;当血清CA199 水平>20.495 U/mL时,应警惕淋巴结转移可能。因此,术前CT、MRI 等影像学检查时明确浸润范围以及术前血清CA199 的水平,对于判断直肠癌淋巴结转移具有重要价值。
