甲状腺癌患者术前血清25(OH)D水平与甲状腺指标的相关性及风险评估
2020-10-17庄利东
陈 刚,王 晶,邓 蔷,陈 曦,胡 冬,庄利东
(绵阳市中心医院检验科,四川 绵阳 621000)
甲状腺癌是目前常见的头颈部恶性肿瘤,约占所有恶性肿瘤的1%[1],其临床表现复杂多变,早期诊断存在一定困难。目前,临床对甲状腺良、恶性结节的鉴别诊断一般采用超声引导下的穿刺活检。甲状腺癌患者的甲状腺功能指标,如游离三碘甲状腺原氨酸(free triiodothyronine,FT3)、游离甲状腺素(free thyroxine,FT4)、促甲状腺激素(thyroidstimulating hormone,TSH)等有不同程度的改变,可提供一些有意义的临床信息,但不能作为确诊指标。维生素D是一种人体所必需的脂溶性维生素,其缺乏与多种疾病的发生密切相关,在多种癌症中维生素D水平降低[2]。目前,临床甲状腺结节的发病率呈不断升高趋势,因此有必要明确甲状腺癌的危险因素。较高的TSH水平与甲状腺癌有关,但25-羟基维生素D[25-hydroxyvitamin D,25(OH)D]对甲状腺癌的影响尚存在争议。有研究结果显示,25(OH)D水平与甲状腺癌的危险性和预后无关[3]。但有Meta分析结果显示,血清25(OH)D水平降低与甲状腺癌风险升高有关[4]。为此,本研究拟探讨甲状腺癌患者血清维生素D水平的变化,及其与甲状腺指标和甲状腺癌发生风险的相关性。
1 材料和方法
1.1 研究对象
选取2019年1—6月绵阳市中心医院行手术治疗的甲状腺癌患者56例(甲状腺癌组),其中男15例、女41例,年龄(41.54±17.10)岁。选取同期行手术治疗的甲状腺良性结节患者69例(良性结节组),其中男27例、女42例,年龄(38.15±19.63)岁。所有患者均有完整的病历资料,且有明确的病理诊断。
1.2 纳入、排除标准
1.2.1 纳入标准 术后经组织病理学诊断为甲状腺癌或甲状腺良性结节。
1.2.2 排除标准 (1)术前近3个月内服用过影响维生素D水平及甲状腺功能的药物;(2)有头颈部放射线照射史;(3)患其他肿瘤;(4)患其他急、慢性疾病。
1.3 方法
1.3.1 样本采集 采集所有患者术前空腹静脉血4 mL,2 000×g离心15 min分离血清。
1.3.2 25(OH)D检测 采用高效液相质谱串联质谱(high-performance liquid chromatography-tandem mass spectrometry,HPLC-MS/MS)检测血清25(OH)D及25(OH)D2、25(OH)D3。将所有研究对象按25(OH)D水平分为≤20 ng/mL(维生素D缺乏)、>20~≤30 ng/mL(维生素D不足)和>30 ng/mL(维生素D充足)3组[5]。API 3200串联质谱仪购自美国AB SCIEX公司,Shimadzu系列液相色谱仪购自日本岛津公司,检测试剂购自济南英盛生物技术有限公司。严格按仪器操作指南及试剂说明书操作。
1.3.3 甲状腺指标检测 FT3、FT4、TSH、甲状腺过氧化物酶抗体(thyroid peroxidase antibody,TPOAb)和甲状腺球蛋白抗体(thyroglobulin antibody,TgAb)采用ARCHITECT i2000全自动化学发光免疫分析仪(美国雅培公司)及配套试剂检测。甲状腺球蛋白(thyroglobulin,Tg)采用LIAISON XL全自动化学免疫分析仪(意大利索林公司)及配套试剂检测。
1.4 统计学方法
采用 SPSS 19.0软件进行统计分析。呈正态分布的数据以x±s表示,2个组之间比较采用t检验。呈非正态分布的数据以中位数(M)[四分位数(P25~P75)]表示,组间比较采用非参数Mann-Whitney检验。分析不同暴露水平与效应之间是否存在剂量-反应关系采用χ2趋势性检验。对不同暴露水平分别进行比值比(odds ratio,OR)及95%可信区间(confidence interval,CI)估计,以评估甲状腺癌发生的风险,组间比较采用四格表pearsonχ2检验。采用Spearman相关分析评估各项指标之间的相关性。以P<0.05为差异有统计学意义。
2 结果
2.1 甲状腺癌组与良性结节组各项指标的比较
甲状腺癌组血清25(OH)D及25(OH)D2、25(OH)D3水平均低于良性结节组(P<0.01),血清TSH水平高于良性结节组(P<0.05)。其他指标2个组之间差异均无统计学意义(P>0.05)。见表1。
2.2 甲状腺癌组25(OH)D与甲状腺指标的相关性
甲状腺癌组25(OH)D 与TSH、TPOAb均呈负相关(r值分别为-0.750、-0.872,P<0.01),与FT3、FT4、Tg和TgAb 水平无相关性(r值分别为0.104、0.03、-0.134、-0.149,P>0.05)。见图1、图2。

表1 甲状腺癌组与良性结节组各项指标的比较
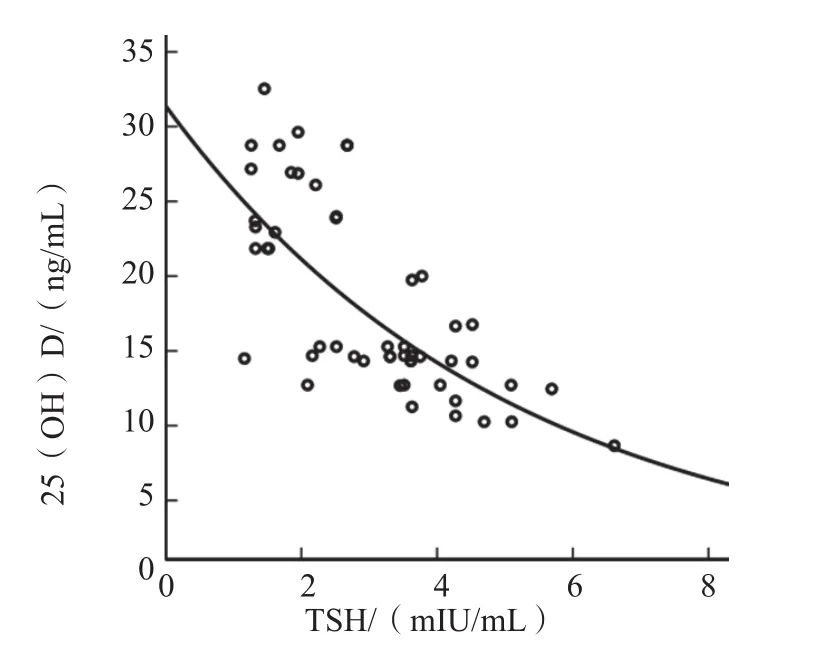
图1 甲状腺癌组25(OH)D 与TSH的相关性
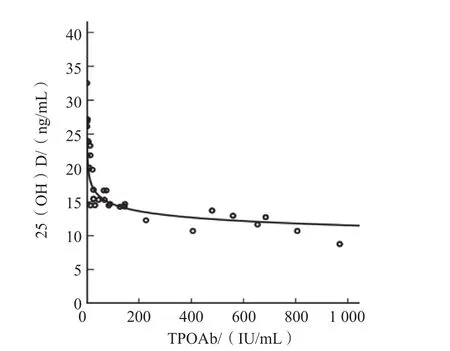
图2 甲状腺癌组25(OH)D与TPOAb的相关性
2.3 25(OH)D与甲状腺癌发生风险的相关性
不同25(OH)D水平之间甲状腺癌患者比例差异有统计学意义(Pearsonχ2=17.106,P<0.01)。χ2趋势性检验结果显示,甲状腺癌发生概率有随25(OH)D水平降低而升高的趋势(线性回归分量χ2=15.528,P<0.01)。见表2。
以维生素D缺乏和不足为暴露组,以维生素D充足为非暴露组,分别计算OR值和95%CI。结果显示,相对于25(OH)D>30 ng/mL者,25(OH)D>20~≤30 ng/mL者和25(OH)D≤20 ng/mL者发生甲状腺癌的OR值分别为1.700、7.990,95%CI分别为0.308~9.258、1.640~38.100。25(OH)D水平越低,甲状腺癌的发生风险越高。
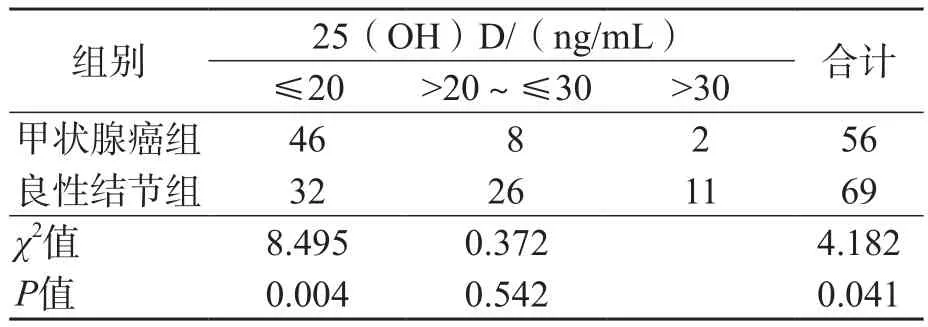
表2 血清25(OH)D水平与甲状腺癌发生风险的相关性分析 例
3 讨论
目前,甲状腺癌的诊断主要依靠B超和病理活检,甲状腺相关指标一般只用于初始临床状态评估、血清学指标基线评估或术后随访[6]。维生素D近年来在肿瘤领域被广泛研究,其不仅有调节钙、磷平衡及骨代谢的作用,还具有调节免疫功能、治疗甚至预防肿瘤等多种生物学功能,其在甲状腺癌中的作用也被广泛研究[7]。
25(OH)D 具有多种生理功能,与多种肿瘤的进展和预后有关。向腾霄[8]的研究结果显示,甲状腺癌患者25(OH)D水平显著低于甲状腺良性结节患者(P<0.01)。本研究结果显示,甲状腺癌组血清25(OH)D及25(OH)D2、25(OH)D3水平均低于良性结节组(P<0.01),与文献报道[8]一致。甲状腺癌滤泡上皮中有维生素D受体(vitamin D receptor,VDR)以及合成和降解25(OH)D的酶,与甲状腺正常滤泡上皮细胞比较,其含量和分布均存在差异;VDR表达升高是否可加速25(OH)D的消耗尚不得而知,但当VDR表达降低时,甲状腺癌分化程度也同时下降,提示25(OH)D可能参与了甲状腺癌细胞的增殖和分化,具体的分子机制尚不明确。25(OH)D可协同辛二酰苯胺异羟肟酸或紫杉醇抑制甲状腺癌细胞的增殖,25(OH)D缺乏可导致甲状腺癌的发生风险升高[9]。本研究结果显示,甲状腺癌发生概率有随25(OH)D水平降低而升高的趋势,25(OH)D≤20 ng/mL时,甲状腺癌的发生风险明显升高(OR=7.990,95%CI为1.640~38.100)。但有研究结果显示,25(OH)D水平与甲状腺癌的危险性和预后无关[3]。
本研究结果显示,除TSH外,其他甲状腺指标甲状腺癌组术前与良性结节组比较差异均无统计学意义(P>0.05),提示TSH对评估甲状腺结节性质有一定价值。《甲状腺癌血清标志物临床应用专家共识(2017版)》推荐术前检测甲状腺癌患者TSH水平,TSH水平正常或升高者甲状腺结节为恶性的比例高于TSH水平降低者[6]。本研究结果还显示,甲状腺癌组25(OH)D 与TSH、TPOAb均呈负相关(r值分别为-0.750、-0.872,P<0.01),与AHN等[10]的研究结果[维生素D水平与年龄、体质量指数呈正相关(r值分别为0.216、0.073,P<0.05),与TSH水平和TPOAb滴度呈负相关(r值分别为-0.107、-0.091,P<0.05)]一致。甲状腺过氧化物酶(thyroid peroxidase,TPO)是甲状腺激素合成的关键酶,TPO的异常表达及TPOAb的免疫反应是引起桥本甲状腺炎(Hashimoto's thyroiditis,HT)患者甲状腺细胞损伤的重要机制[11]。甲状腺癌患者常伴有HT,TPOAb可通过抑制TPO活性而抑制甲状腺激素合成,从而引起甲状腺功能减退,使TSH水平升高,导致甲状腺癌发生风险升高。MANSOURNIA等[12]的研究结果显示,HT的发生率随25(OH)D水平的升高而降低,25(OH)D每升高5 ng/mL可使HT的发生率降低19%。25(OH)D水平可能是通过影响TPOAb水平来降低甲状腺功能减退症的发生率,但具体机制还有待进一步研究[13]。由于HPLC-MS/MS为本实验室检测25(OH)D的新方法,选取的样本量较小,也未对甲状腺癌进行分型、分期,未区分是否合并其他甲状腺自身免疫性疾病,因此本研究结论还需进一步验证。
综上所述,25(OH)D水平与甲状腺癌发生有关,低25(OH)D水平可能会增加甲状腺癌发生的风险,但相关机制还需进一步探讨。
