超声内镜引导下细针穿刺活检对胰腺占位性疾病诊断价值及相关影响因素分析
2020-10-13
胰腺癌是胰腺占位性疾病中常见的恶性肿瘤,恶性程度高、生长迅速、预后极差、死亡率高,早期诊断非常重要。胰腺属于腹膜后位器官,位置深,早期胰腺肿瘤无典型症状,与慢性胃炎、消化系溃疡等疾病鉴别困难,导致多数患者病情发展至晚期才明确诊断,给患者及其家庭带来严重后果。另外,胰腺占位性疾病众多,良恶性不一,鉴别亦是临床难点[1~3],如能及时明确,可避免一些不必要的侵入性检查或手术[2]。影像学检查手段虽然有超声、CT、磁共振成像等,但胰腺癌的诊断率较低。近年来超声内镜引导下细针穿刺活检(endoscopic ultrasonographyguided fine needle aspiration,EUS-FNA)应用于临床并不断发展改进。本研究分析我院42例胰腺占位性病变患者的临床及病理资料,探讨EUS-FNA对胰腺占位性疾病的诊断价值、安全性及可能的影响因素,现报道如下。
1 材料与方法
1.1 一般资料选取我院2017年12月~2019年12月消化科、肝胆外科、肿瘤外科等科室住院的经B超、CT或磁共振证实,行超声内镜引导下细针穿刺活检的42例胰腺占位性疾病患者临床及病理资料。本研究经我院医学伦理委员会批准。
1.2 纳入标准①由B超、CT或磁共振证实胰腺占位后行超声内镜引导下细针穿刺活检术;②所有术前常规化验检查等无超声内镜检查及其引导下穿刺活检禁忌证,无全身麻醉禁忌证;③术前告知患者超声内镜检查及其引导下穿刺获益及可能的风险,并签署知情同意书。患者术前均行血常规、生化常规、凝血功能、免疫过筛、肿瘤五项、心电图等检查,根据情况完善心脏彩超、24h 动态心电图、肺功能、动脉血气分析等。主要临床症状为腹痛、腹胀、黄疸、上腹部不适、纳差等,亦有无明显症状者。
1.3 排除标准①严重心、肺、脑功能障碍,无法耐受EUS-FNA或麻醉者;②凝血功能障碍,经停药或治疗仍不能恢复者;③妊娠期、哺乳期或月经期者;④对EUS-FNA 有异议,对可能的风险存在担忧,拒绝签署手术或麻醉知情同意书者。
1.4 诊断标准①外科手术患者以术后病理诊断为诊断标准;②EUS-FNA或普通超声引导下细针穿刺活检的细胞/病理学诊断的非手术治疗患者,以穿刺细胞/组织病理学诊断为诊断标准;③非手术且各种穿刺未获得明确病理结果的患者,结合临床、影像学检查、实验室检查、治疗等综合判断,如怀疑为恶性,随访过程中患者病情进行性恶化甚至死亡,排除其他原因考虑胰腺癌。
1.5 EUS-FNA仪器与操作步骤超声内镜设备采用Olympus公司的UMG20~29R 超声探头(频率为20MHz),穿刺针选用COOK公司ECHO-3-22(22G)。术前让患者采取左侧体位,丙泊酚静脉全身麻醉。使用超声内镜进入胃内或十二指肠,扫描胰腺,了解占位的部位、性质、大小,胰管扩张与否,胰腺周围血管、淋巴结、脏器、组织情况,避开血管、胆管、胰管、其他脏器等,确定最佳穿刺部位及方向。从钳道送入穿刺针,将穿刺针与针芯一同刺入占位,拔出针芯将其与5ml 负压注射器相连,负压抽吸,反复10次左右,全程应用超声实时监测。拔出穿刺针,获取穿刺物。如抽吸物量和(或)形状不理想,则适当增加穿刺次数,穿刺结束后观察胰腺及胃或十二指肠穿刺点,确定无出血和胰瘘,结束检查。穿刺后卧床3h,禁食水24h,使用止血、抑酸等药物。穿刺物行细胞学和(或)组织条病理学检查,必要时行免疫组化检查。
1.6 结果判定患者最终诊断依据上述诊断标准且病理诊断以两位病理科医师同时诊断一致为准。EUS-FNA 病理结果分为3类:①明确定义良恶性病变;②找到可疑癌细胞或异形细胞;③取材不足以确定性质。其中前两者为EUS-FNA穿刺病理阳性(诊断明确)。
1.7 观察指标观察胰腺占位在超声内镜下各项特征,如部位、大小、回声性质,胰管扩张与否,术中穿刺次数等,术中及术后有无出血、穿孔、胆瘘、胰瘘、腹膜炎、胰腺炎等并发症,穿刺术后细胞学涂片、液基细胞学检查、组织病理学指标。以EUS-FNA穿刺病理阳性患者为观察组,EUS-FNA穿刺病理阴性患者为对照组,比较两组患者在不同年龄、性别、临床诊断、细胞学和(或)病理学诊断,占位部位、大小、性质,胰管扩张与否,穿刺次数等单因素下的诊断率情况,并观察有无术中、术后并发症。
1.8 统计学方法数据分析采用SPSS 24.0 软件,计数资料用例(率)表示,采用卡方检验或Fisher 精确概率法检验。以P<0.05为差异有统计学意义。
2 结果
2.1 胰腺占位性疾病诊断结果42例胰腺占位性疾病中病理诊断39例、临床诊断3例,EUS-FNA术后病理诊断34例,B超引导下穿刺病理诊断慢性胰腺炎1例、胰腺癌2例,外科术后病理诊断慢性胰腺炎1例、胰腺癌1例。
2.2 EUS-FNA对胰腺占位性疾病的诊断价值及安全性42例患者均成功进行EUS-FNA,穿刺率100.00%。EUS-FNA术后42例均获得细胞学涂片和(或)液基细胞学检查,获得组织条行组织病理检查18例。EUS-FNA 诊断准确性80.95%(34/42),敏感性78.57%(33/42),特异性100.00%(33/33),其中胰腺实性占位诊断准确性77.14%(27/35),敏感性74.29%(26/35),特异性100.00%(26/26),胰腺囊实性占位诊断准确性100.00%(7/7),敏感性100.00%(7/7),特异性100.00%(7/7),见表1。术中及术后无明显出血、胰腺炎、贲门撕裂、胆瘘、胰瘘、穿孔、腹膜炎等,1例术后出现血淀粉酶升高,对症治疗后恢复正常。
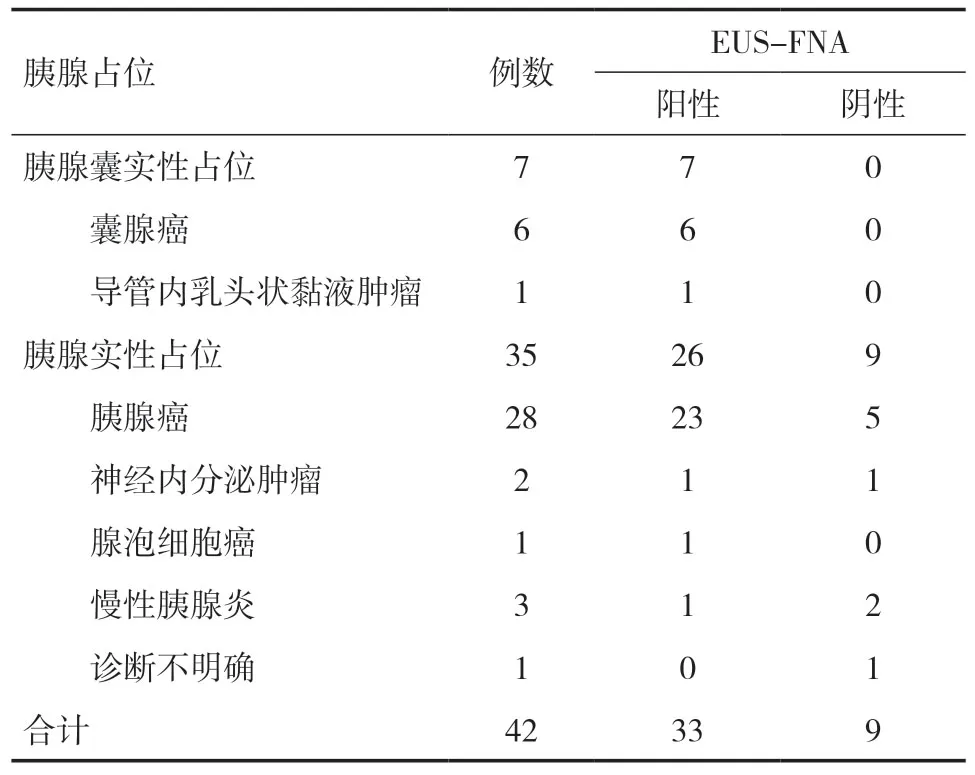
表1 EUS-FNA在胰腺占位性疾病中的诊断价值(n)
2.3 EUS-FNA对胰腺占位诊断价值相关因素分析EUS-FNA在>60岁、临床诊断为肿瘤患者的穿刺阳性率明显高于≤60岁、临床诊断为非肿瘤的患者(P<0.05),而EUS-FNA在不同性别,占位部位、大小、囊实性或实性,胰管扩张与否,穿刺次数多或少,单纯行细胞学检查或联合组织病理学检查的患者中差异无统计学意义(P>0.05),见表2。

表2 EUS-FNA对胰腺占位诊断价值相关因素[n(%)]
3 讨论
随着超声内镜技术(EUS)的发展和临床推广应用,其对胰腺癌的诊断优势越发明显[4],显像较普通超声更清晰,不易受胃肠道气体、脂肪、骨骼等影响。研究表明,EUS 在胰腺癌早期诊断上明显优于MRI或CT[4]。随着技术进步,EUS 引导下细针穿刺活检在临床上被广泛用于消化道及周围病变的诊断及分期[5]。但是一方面,超声内镜及其引导下细针穿刺活检对肿瘤的诊断准确性仍有争议[6]。2016年一项研究表明EUS-FNA对胰腺占位病变术前诊断率偏低,真正诊断敏感度为60.4%[7]。Anitha 等[8]报道EUS-FNA对胰腺癌的检出率为75.0%~97.3%。另一方面,EUS-FNA对肿瘤诊断的安全性亦存在不同观点[9]。近10年美国国家综合癌症网(National Comprehensive Cancer Network,NCNN)仅推荐其作为不可手术切除胰腺癌进行放射化学治疗前获取病理的首选[10]。2018年我国胰腺癌综合诊治指南说明组织病理学或细胞学诊断作为胰腺癌诊断的“金标准”,仅指出除胰腺癌手术切除患者外,其余患者力争在治疗前通过穿刺活检等手段明确诊断,而未将可切除胰腺癌患者的术前穿刺明确诊断作为推荐首选。有研究认为EUSFNA对胰腺囊性病变的诊断相关并发症很常见,接受EUS-FNA的患者应谨慎[9]。也有研究认为EUS-FNA对胰腺占位病变的术前诊断安全可行,未增加其他并发症的风险[11~13]。
本研究结果显示,42例胰腺占位性疾病患者进行超声内镜引导下穿刺活检,术中及术后未出现明显出血、消化道穿孔、急性胰腺炎、贲门撕裂、胰瘘、腹膜炎等并发症,仅1例穿刺术后出现血淀粉酶升高,但无腹痛、发热等症状,考虑高淀粉酶血症,对症保守治疗后淀粉酶恢复正常,由此可见EUSFNA对胰腺占位性疾病的诊断较为安全。42例患者均成功实施EUS-FNA,穿刺成功率100.00%,所有病例均行细胞学和(或)组织病理学检查,说明EUS-FNA对于胰腺占位性疾病诊断可行。
虽然所有病例均成功实施穿刺,但并不是所有得到的标本都能得出诊断结果,患者均需进行细胞学检查,但只有18例获得组织条,最终通过EUSFNA 得出病理诊断者34例。本研究显示,对于胰腺占位性疾病EUS-FNA的诊断准确性80.95%,敏感性78.57%,特异性100.00%。由此可见EUSFNA对于胰腺占位性疾病有较高的诊断价值。
对于EUS-FNA的诊断价值国内外报道结果存在差异,除可能与各个数据质量高低有关外,还需考虑影响穿刺的若干可能因素。本研究发现EUSFNA在>60岁、临床诊断为肿瘤患者的穿刺阳性率明显高于≤60岁、临床诊断为非肿瘤的患者。本研究中临床诊断为肿瘤的患者诊断率更高,可能与肿瘤性病变超声内镜下特征更易识别定位,并成功穿刺到满意的细胞及组织条,更容易获得细胞学诊断结果有关,而非肿瘤性疾病如慢性胰腺炎等单纯细胞学可见炎性细胞往往无法诊断,且组织条获取较少,组织条满意度欠佳进而影响非肿瘤疾病的诊断。本研究中23例>60岁患者均为肿瘤,占比100.00%,其中22例EUS-FNA 明确诊断,1例临床诊断胰腺癌,穿刺后随访3个月内死亡,因此高龄患者的EUS-FNA 诊断率高可能与肿瘤占比高相关。
关于EUS-FNA对于胰腺占位性疾病诊断率与占位大小、部位、性质、穿刺次数、穿刺针型号、穿刺负压大小、患者年龄等是否相关有多项研究,但仍未有定论[7,14~19]。本研究显示,EUS-FNA在不同性别,占位部位、大小,胰管扩张与否的患者差异无统计学意义(P>0.05),对胰腺占位诊断准确性影响不大。胰腺囊实性与实性占位患者诊断准确性亦无明显差异,增加穿刺次数也并不能获得更多组织条,提高诊断率。单纯行细胞学检查或联合组织病理学检查的患者虽然没有统计学差异,但能够同时获得细胞学和组织病理学诊断时应尽量两者都检查。
综上所述,EUS-FNA对胰腺占位性病变诊断安全、有效,有较高的临床诊断价值。临床诊断为非肿瘤是EUS-FNA 无法获得病理诊断的因素,而不受患者性别,占位部位、大小、囊实性或实性,穿刺次数,胰管扩张与否等影响。
