不同治疗方案对TPOAb阴性亚临床甲状腺功能减退孕妇妊娠结局的影响*
2020-10-10吴佳聪瞿秋婵
荣 蓉,吴 卓,吴佳聪,瞿秋婵*
(南通大学附属妇幼保健院生殖健康科,南通 226018)
亚临床甲状腺功能减退症(subclinical hypothyroidism,SCH)是指无明显临床症状,仅在体检时发现体内促甲状腺激素(thyroid stimulating hormone,TSH)水平升高而游离三碘甲腺原氨酸(free triiodothyronine,FT)3、FT4水平处于正常范围内,且已排除其他原因,如垂体TSH瘤、甲状腺激素抵抗综合征等[1]。目前认为,妊娠期合并SCH的发病率在2%~4%[2],其中同时存在甲状腺过氧化物酶抗体(thyroid peroxidase antibody,TPOAb)阳性的病例,治疗指南[3]已制定明确的治疗方案,以此来降低不良妊娠结局的发生率。研究[2,4]证实,妊娠期SCH应用左旋甲状腺素(levothyroxine,LT4)替代治疗能明确改善后期妊娠结果。但对于TPOAb阴性妊娠期SCH,目前的询证医学证据尚不足,无明确的治疗方案。多项研究[5-7]表明硒元素能影响甲状腺激素代谢及下丘脑-垂体轴的负反馈作用来调节甲状腺功能,同时可减轻甲状腺细胞的氧化损伤,但妊娠期甲状腺损伤相关机制仍不清楚。本研究探究TPOAb阴性的妊娠期SCH使用优甲乐(左甲状腺素钠)替代治疗或(和)硒酵母片补硒治疗对妊娠结局的影响,现报告如下。
1 资料与方法
1.1 一般资料 选取2018年1—12月在南通大学附属妇幼保健院早孕门诊检查中发现的符合2017年中华医学会内分泌学会和中华医学会围产医学会联合出版的《妊娠和产后甲状腺疾病诊治指南》中SCH标准被确诊为TPOAb阴性的SCH的孕8~12周单胎活孕妇作为研究对象,排除:(1)既往或现在患临床甲状腺功能减退症、甲状腺功能亢进症;(2)有不良妊娠结局史(流产、早产、低体质量儿等);(3)有放射碘治疗史或甲状腺手术史;(4)有碘缺乏地区生活史,且伴甲状腺肿大;(5)明显的肝肾疾病史;(6)有严重的心脏系统疾病史;(7)精神、神经系统病变;(8)恶性肿瘤。收集入组数总计408例,结合患者意愿,根据治疗方案随机分为对照组、优甲乐组、硒酵母片组和联合干预组,患者及其家属均签署知情同意书。本课题通过南通大学附属妇幼保健院伦理委员会审查。
1.2 治疗方法 跟踪记录4组SCH孕妇,记录孕妇的一般情况及妊娠结局情况,包括孕程(周)、流产情况、妊娠期糖尿病、妊娠期高血压、前置胎盘、胎盘早剥,新生儿低体质量、低血糖、低体温、胎儿窘迫等情况。其中优甲乐组予左旋甲状腺素片1~2 μg/(kg·d)口服,硒酵母片组予硒酵母片200 μg/d口服,联合干预组按剂量同时口服两种药物,对照组予安慰剂治疗。各组持续监测甲状腺功能,若发现SCH明显进展或TPOAb阳性则积极药物治疗,并剔除该实验。分析并比较4种治疗方案妊娠结局情况。持续监测并分析各组间甲状腺功能(TSH、FT3、FT4)在治疗后各项指标的变化。
1.3 统计学方法 采用SPSS 17.0统计学软件,计量资料以表示,正态分布数据采用t检验,偏态数据采用单因素方差分析;率的比较采用χ2或确切概率法检验;检验水平α=0.05。
2 结果
2.1 一般情况比较 收集妊娠8~12周确诊为SCH孕妇的数据,同时排除TPOAb阳性的案例,各组孕龄、TSH、FT3、FT4比较差异均无统计学意义(均P>0.05),见表1。
表1 4组TPOAb阴性的TSH孕妇一般情况比较()
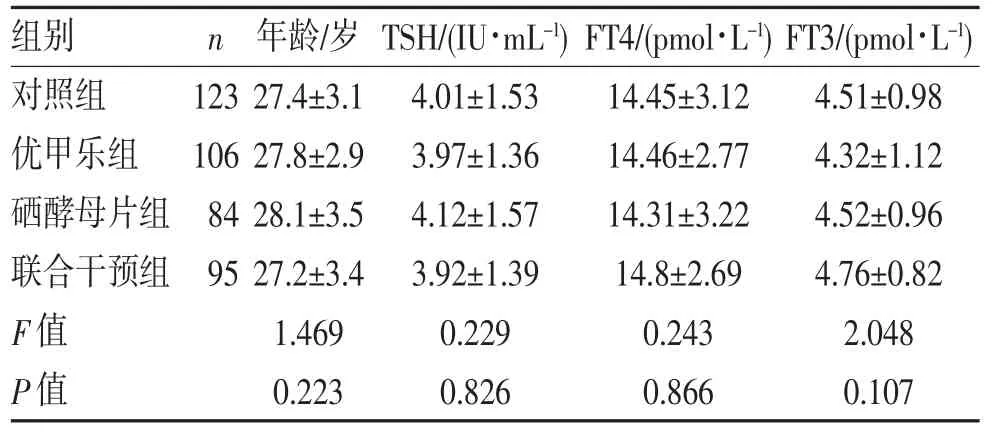
表1 4组TPOAb阴性的TSH孕妇一般情况比较()
2.2 不良妊娠结局及新生儿出生不良状况比较妊娠结局比较,4组孕妇的体质量指数(body mass index,BMI)及产次差异均无统计学意义(均P>0.05)。与对照组相比,优甲乐组、硒酵母片组、联合干预组不良妊娠结局总数差异均有统计学意义(均P<0.05);而单独比较流产、妊娠期高血压、妊娠期糖尿病、前置胎盘、胎盘早剥、产后出血等不良妊娠结局时,各组间差异均无统计学意义(均P>0.05)。排除各组流产个体后比较4组新生儿出生情况,各干预组与对照组出生不良状况发生总数及新生儿低体质量、巨大儿、早产、低血糖、低体温、胎儿窘迫等发生情况差异均无统计学意义(均P>0.05);各干预组新生儿不良结局的发生率较对照组下降7%~8%,见表2。
2.3 TSH、FT3、FT4在治疗过程的变化及分析 优甲乐组和联合干预组治疗4周及产前TSH明显下降,而FT3、FT4水平明显上升(P<0.05),且两组在各时间段与对照组相比,TSH水平明显下调,FT3、FT4维持较高水平(P<0.05)。硒酵母片组在调节TSH、FT3、FT4水平上未见明显优势,见表3。
3 讨论
甲状腺激素在生命历程中均发挥重要的调节功能,包括能量代谢、生殖等,同时在生命的早期对胎儿脑神经系统和个体智力的发育有着至关重要的作用[8-9]。妊娠过程中,雌、孕激素等波动剧烈,可影响甲状腺激素分泌及其调节轴,造成SCH甚至进展为临床甲状腺功能减退症[10-11]。目前研究[12-14]认为,妊娠期SCH对多项不良妊娠结局、新生儿出生状况及智力发展存在重要影响。孕12周内,胎儿自身缺乏甲状腺激素合成机制,完全由母体供应,甲状腺激素减少可导致胎儿神经系统发育迟缓、不良,影响胎儿出生后智力和运动发展水平[15]。同时,SCH孕妇在妊娠20周后,易发生先兆流产、胎盘早剥等,也增加流产、产后出血等不良妊娠结局的发生率[16]。SCH孕妇不能满足胎儿甲状腺激素的正常水平会导致胎儿造血功能异常,胎儿在母体中易出现由血红蛋白缺乏造成的缺氧、宫内窘迫,发生早产甚至死亡[17]。研究[4,18]显示,SCH孕妇早期补充左旋甲状腺素,可改善多种不良妊娠结局,也可有效提高胎儿神经及运动评分至正常水平。
表2 4组TPOAb阴性的TSH孕妇妊娠结局及新生儿出生情况比较(,n,%)
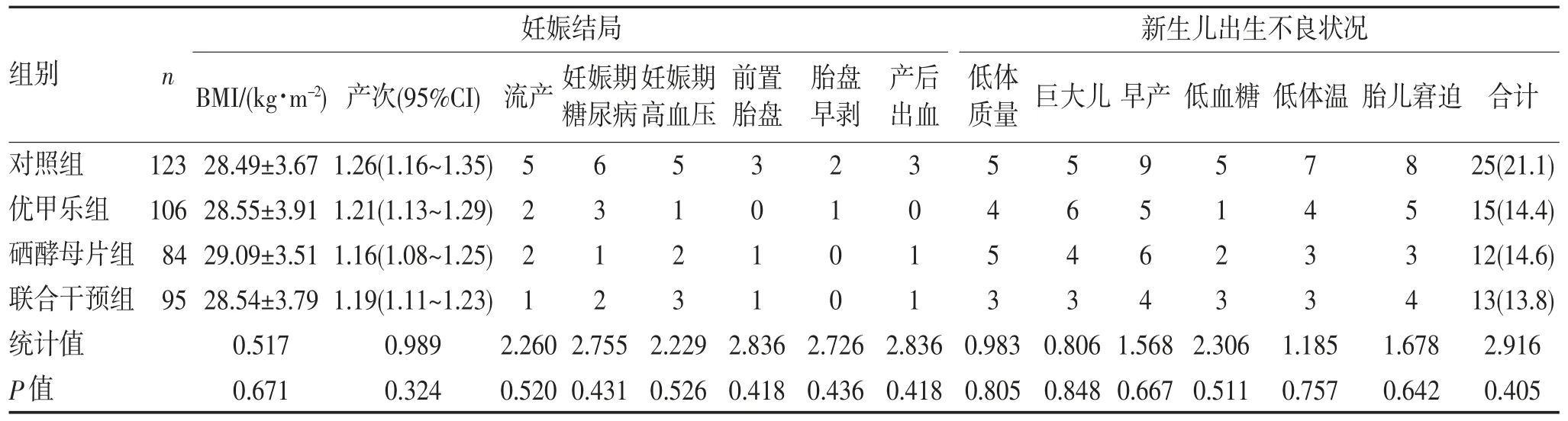
表2 4组TPOAb阴性的TSH孕妇妊娠结局及新生儿出生情况比较(,n,%)
注:CI,置信区间(confidence interval),使用非参数检验计算P值。
表3 4组TPOAb阴性的TSH孕妇TSH、FT3、FT4的变化()
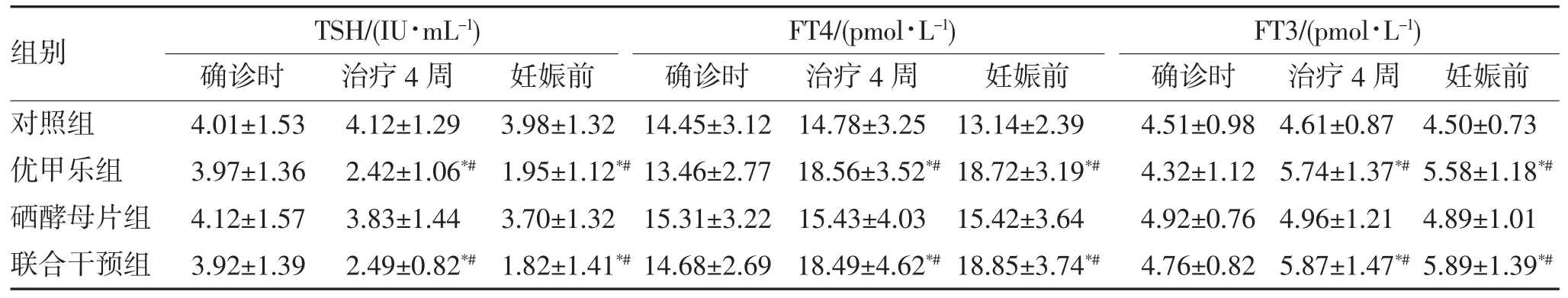
表3 4组TPOAb阴性的TSH孕妇TSH、FT3、FT4的变化()
注:与确诊时比较,*P<0.05;与对照组比较,#P<0.05。
硒元素作为一种参与调节免疫和抗氧化的微量元素,在甲状腺激素合成、分泌、全身代谢及甲状腺细胞自身抗氧化中发挥重要作用[19]。硒元素缺乏可引起甲状腺脱碘酶活性降低,影响甲状腺素合成、释放、结合及降解的能力,负反馈导致TSH水平升高。多项研究[20-22]认为补硒可以缓解桥本甲状腺炎患者的甲状腺细胞损伤,降低TPOAb滴度,还可降低妊娠期妇女产后出现甲状腺功能异常及临床甲减的发生率。硒酵母片中硒元素主要以硒代蛋氨酸的有机形式存在,易经胃肠道吸收入血发挥作用,能适当提高体内硒元素水平,有助于抗细胞氧化、维持甲状腺细胞膜稳定,减轻甲状腺细胞损伤。
大量研究[23-25]认为,妊娠期临床甲减危害孕妇及胎儿的健康,在临床防治过程中需要受到广泛的关注。同时一些研究[26-27]显示,妊娠期亚临床甲减比正常人群出现妊娠期高血压、糖尿病、胎盘早剥、早产、宫内窘迫等不良妊娠结局的风险明显增加,目前治疗指南建议合并有TPOAb阳性的孕妇应用甲状腺激素替代治疗,能够明显改善妊娠结局。妊娠期仅TSH升高,就已经提示母体需要代偿性产生甲状腺激素,合并有TPOAb阳性则提示甲状腺功能受损需要积极治疗,而TPOAb阴性是否可以确定排除甲状腺正常合成与分泌功能未受影响以及不进展为临床甲减的可能性?尽管2018年妊娠和产后甲状腺疾病诊疗指南对TPOAb阴性的妊娠期SCH治疗推荐级别为A,但具体分级治疗仍缺乏精确数据及循证医学证据,对于妊娠期SCH中占据大多数的TPOAb阴性的孕妇,干预性治疗及其他指导意见仍不确切。左旋甲状腺素替代治疗TPOAb阴性的妊娠期SCH,可改善TSH水平,降低不良妊娠结局的发生率[28-29]。也有研究[30]认为,妊娠期SCH属于人体代偿性生理过程,为维持甲状腺激素水平所作出的适应性变化,TPOAb阴性提示无明显甲状腺器质性损伤,不需要干预治疗。
研究[31-32]认为,优甲乐联合硒酵母可改善多种甲状腺疾病,尤其是原发性甲状腺功能减退的治疗。本研究结果认为优甲乐、硒酵母片、联合干预组妊娠期不良妊娠结局的孕妇总数与对照组相比均明显降低,各干预组新生儿不良状况总体发生率与对照组相比有所下降。随访发现优甲乐组及联合干预组TSH水平显著下降,而FT3、FT4水平显著上调,但硒酵母片组未见优势,提示不建议TPOAb阴性的妊娠期SCH孕妇单独应用硒酵母片。结果提示优甲乐、硒酵母均能总体上改善TPOAb阴性的妊娠期SCH孕妇的不良妊娠结局,以优甲乐明显调节FT3、FT4水平并改善TSH水平为著,而联合运用优甲乐和硒酵母并无明显优势。但妊娠全程中甲状腺激素水平处于动态波动,TPOAb代表的甲状腺细胞损伤也非一成不变,而硒酵母和(或)优甲乐干预治疗对妊娠全程中TSH、FT3、FT4水平影响亟待进一步分析,未根据TSH分层分析TPOAb阴性的妊娠期SCH具体治疗方案,同时硒酵母在其过程中的具体作用机制仍需进一步研究,还需要扩大样本量及其他相关临床数据,对该实验结果进行补充。
综上所述,合并TPOAb阴性的妊娠期SCH孕妇处在甲状腺病变损伤早期,甲状腺细胞损伤尚未突出,通过硒酵母和(或)优甲乐早期干预或替代治疗能减少各类不良妊娠结局的发生和改善新生儿出生时一般状况。
