老年高血压病人家庭自测血压管理效果的Meta分析
2020-10-10聂慧宇
陈 静,胡 蓉,聂慧宇
随着老龄化社会的到来,需要关注老年相关慢性病,其中老年高血压病是比较常见的慢性病之一,老年高血压是指年龄在60 岁以上且血压持续或3次以上非同日坐位收缩压≥140 mmHg(1 mmHg=0.133 kPa)和(或)舒张压≥90 mmHg,老年高血压是诱发心血管疾病的常见因素,应加强血压监测,鼓励病人进行家庭自测血压[1]。家庭血压监测是指病人自身或是经过培训的相关人员在家对病人的血压进行测量,能够鉴别白大衣高血压[2]。目前全国有接近3亿人是高血压病人,其中老年高血压占40%[3]。有研究表明,年龄较大是影响血压的因素[4-5],且清晨测量血压是管理血压的有效方法,目前管理血压方法有家庭血压测量、24 h动态血压监测和诊室血压测量,三者测量血压各有优缺点,且家庭自测血压预测心血管疾病优于诊室测量血压[6]。但是Jeck等[7]研究表明,有73%的病人自行购买血压计,只有17%的医生推荐病人自测血压,且由于缺乏指导,很多病人未进行正确的测量,但病人很少知道错误测量的可能原因,并低估了测量结果的可能性。 Krecke等[8]研究表明,31%的自测血压病人没有根据自己测得的血压值调整药物治疗,故自测血压也存在一些问题。本研究拟探讨家庭自测血压应用于老年高血压病人管理效果的Meta分析,为进一步进行老年高血压管理提供依据。
1 资料与方法
1.1 文献纳入与排除标准
1.1.1 研究类型
公开发表的随机对照试验(RCT),语言为中文和英文。
1.1.2 研究对象
年龄≥60岁,诊断为高血压,性别、年龄不限,无精神疾病、癌症等严重疾病。
1.1.3 干预措施
试验组采取家庭自测血压干预,对照组可以是不同的干预,干预时间不限。
1.1.4 评价指标
家庭测量收缩压、家庭测量舒张压、诊室测量收缩压、诊室测量舒张压、家庭测量血压达标率、诊室测量血压达标率。
1.1.5 排除标准
①重复发表的文献;②计算有错误的文献;③文中有数据缺失的文献;④无法获得全文。
1.2 检索策略
计算机检索查阅中国生物医学数据库、维普、万方、中国知网、PubMed、Web of science共6个数据库。检索时间为建立数据库开始到2020年3月1日。中文检索采用“老年”AND“高血压”AND (“自测”OR“自我监测”)主题词进行检索。英文检索词采用(older people OR elderly) AND (high blood pressure OR blood pressure,high OR hypertension) AND (self-rated OR self-monitoring OR measured by elderly);self-monitoring blood pressure AND (older people OR elderly)。
1.3 文献筛选和资料提取
由2名受过系统培训学习的研究者独立检索上述数据库,根据纳入和排除标准对文献标题和摘要进行独立初筛,若符合纳入标准,进一步阅读全文,如遇分歧,则通过讨论或研究小组集体讨论解决。2 名研究者采用Cochrane 证据提取工具,独立进行数据提取,包括作者、发表年份、地区、干预时间、样本量、病人来源、血压计类型、干预措施、结果评价指标。
1.4 文献质量评价
由2名研究人员依据澳大利亚JBI循证卫生保健中心的评价工具提供的偏倚风险评估工具独立对纳入文献进行质量评价,随机对照试验研究评价内容包括:①是否对研究对象真正采用了随机分组的方法?②是否做到了分配隐藏?③组间基线是否具有可比性?④是否对研究对象实施了盲法?⑤是否对干预者实施了盲法?⑥是否对结果测评者实施了盲法?⑦除了要验证的干预措施外,各组接受的其他措施是否相同?⑧随访是否完整,如不完整,是否采取措施处理失访?⑨是否将所有随机分配的研究对象纳入结果分析?⑩是否采用相同的方式对各组研究对象的结局指标进行测评?结局指标的测评方法是否可信?资料分析方法是否恰当?研究设计是否合理?在实施研究和资料分析过程中是否有不同于标准随机对照试验之处?每条标准均采用“是、否、不清楚、不适用”进行评价。文献质量分为 A级、B级、C级 3 个等级,A级为完全满足标准;B级为部分满足标准;C级为完全不满足标准。评价结果有分歧时,通过讨论得到解决。
1.5 统计学分析
采用RevMan 5.3统计软件进行Meta分析,首先通过χ2检验并结合I2值判断各研究间是否存在异质性,若P>0.1,I2<50%,则认为各研究间异质性可以接受,采用固定效应模型进行分析;若P≤0.1,I2≥50%,认为各研究间异质性较大,选择随机效应模型,并采用亚组分析尽可能找出异质性的来源,对有明显临床异质性的研究进行亚组分析或敏感性分析,如仍无法消除异质性,只做描述性分析。数值型变量资料或连续性变量资料采用加权均方差(weight mean difference,WMD)为效果分析统计量,并计算95%置信区间(95%CI)。
2 结果
2.1 文献检索结果
初步检索获得文献815篇,排除重复文献后阅读文题和摘要初筛文献601篇,进一步阅读全文,最终纳入文献10篇[9-18]。文献检索及筛选流程见图 1。
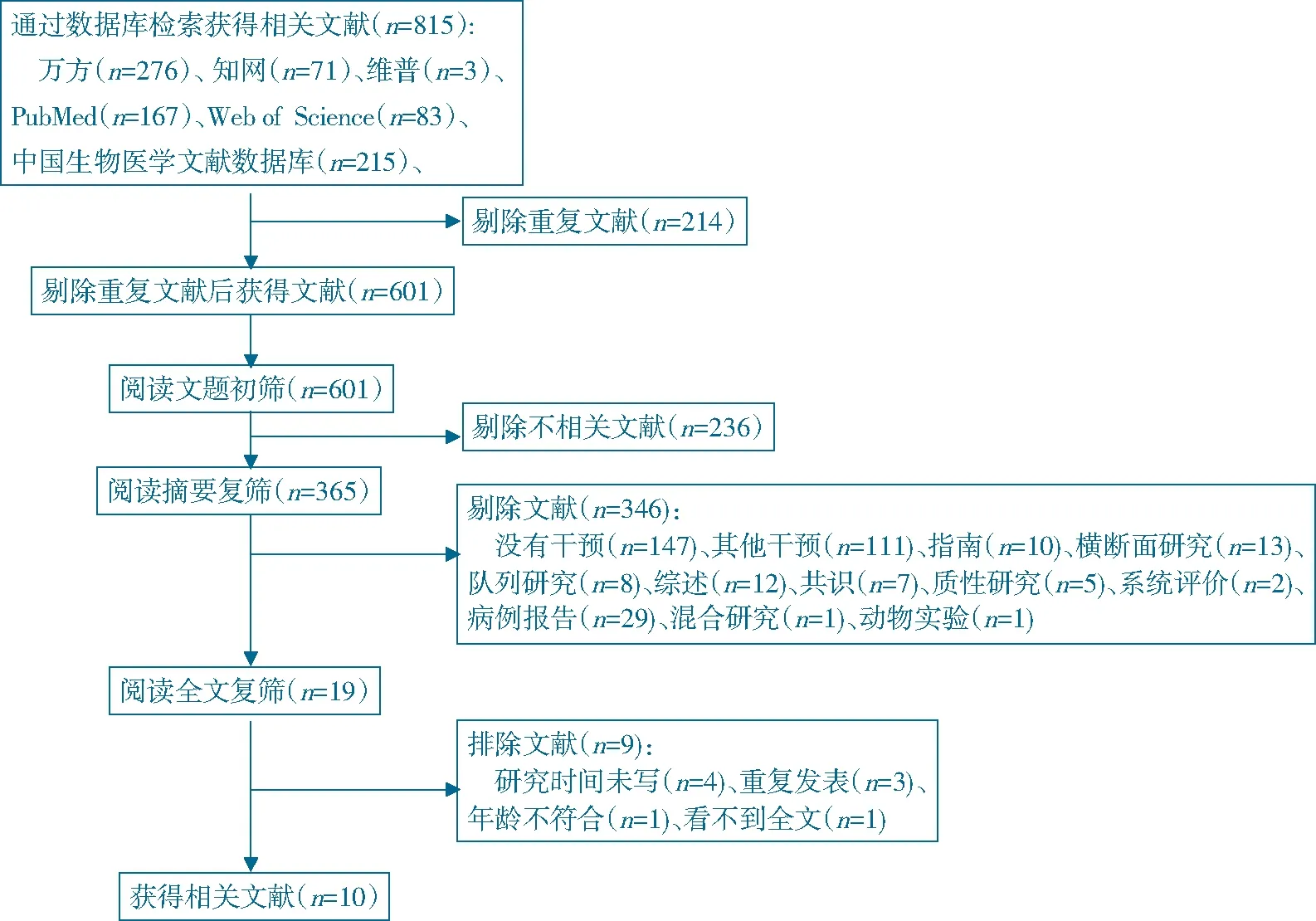
图1 文献检索及筛选流程图
2.2 纳入研究的基本特征及方法学质量评价
纳入的10项随机对照试验研究[9-18]发表于2013年—2019年,共纳入1 760例病人,每项研究的特点见表1。根据JBI循证卫生保健中心对随机对照组试验的质量评价标准对纳入文献进行严格的质量评价,纳入研究的方法学质量评价见表2。

表2 纳入研究的方法学质量评价

表1 纳入文献基本特征
2.3 Meta分析结果
2.3.1 家庭测量收缩压
6项研究[9-13,18]报道了家庭自测血压对家庭测量收缩压的影响,合并结果显示各研究之间异质性可以接受(P=0.32,I2=14%),采用固定效应模型。Meta分析结果显示,试验组家庭测量收缩压低于对照组,差异有统计学意义[MD=-7.80,95%CI(-8.93,-6.67),P<0.000 01],见图2。

图2 两组家庭测量收缩压比较的Meta分析结果
2.3.2 诊室测量收缩压
4项研究[14-17 ]报道了家庭自测血压与诊室测量收缩压的差异,合并结果显示各研究之间异质性较大(P<0.000 01,I2=93%),采用随机效应模型。Meta分析结果显示,试验组诊室测量收缩压低于对照组,差异有统计学意义[MD=-9.55,95%CI(-14.07,-5.04),P<0.000 1]。进行亚组分析发现干预时间大于24个月的合并结果异质性可以接受(P=1.00,I2=0%),Meta分析显示试验组诊室测量收缩压低于对照组,差异有统计学意义[MD=-11.50,95%CI(-13.22,-9.78),P<0.000 01],见图3。

图3 两组诊室测量收缩压比较的Meta分析和亚组分析结果
2.3.3 家庭测量舒张压
6项研究[9-13,18]报道了家庭自测血压对家庭测量舒张压的影响,合并结果显示各研究之间异质性较大(P=0.000 3,I2=79%),采用随机效应模型。Meta分析结果显示,试验组家庭测量舒张压低于对照组,差异有统计学意义[MD=-4.12,95%CI(-6.58,-1.66),P=0.001]。进行亚组分析发现干预时间大于12个月的合并结果异质性可以接受(P=0.61,I2=0%),Meta分析显示具有统计学意义[MD=-4.90,95%CI(-6.82,-2.97),P<0.000 01],而干预时间小于12个月的Meta分析合并结果差异无统计学意义[MD=-3.25,95%CI(-7.53,1.04),P=0.14],见图4。
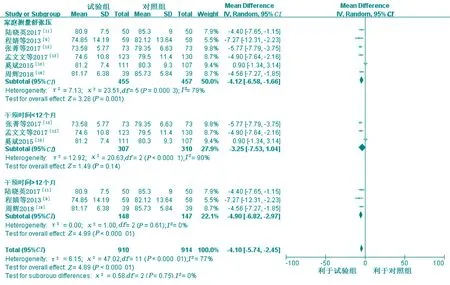
图4 两组家庭测量舒张压比较的Meta分析和亚组分析结果
2.3.4 诊室测量舒张压
4项研究[14-17]报道了家庭自测血压与诊室测量舒张压的差异,合并结果显示各研究之间异质性较大(P<0.000 1,I2=87%),采用随机效应模型。Meta分析结果显示,试验组诊室测量舒张压低于对照组,差异有统计学意义[MD=-4.69,95%CI(-7.14,-2.24),P=0.000 2]。进行亚组分析发现干预时间大于24个月的合并结果异质性可以接受(P=0.99,I2=0%),Meta分析显示差异有统计学意义[MD=-4.35,95%CI(-5.56,-3.13),P<0.000 01],但是干预时间小于24个月的Meta分析合并结果显示差异无统计学意义[MD=-5.15,95%CI(-11.42,1.13),P=0.11],见图5。
2.3.5 家庭测量血压达标率
4项研究[10-13]报道了家庭自测血压达标率的情况,合并结果显示各研究之间异质性较大(P<0.000 1,I2=87%),采用随机效应模型。Meta分析结果显示,试验组家庭测量血压达标率高于对照组,差异有统计学意义[RR=1.40,95%CI(1.05,1.86),P=0.02]。进行亚组分析发现,研究对象是医院门诊高血压病人结果合并异质性可以接受(P=0.44,I2=0%),Meta分析显示差异有统计学意义[RR=1.78,95%CI(1.48,2.15),P<0.000 01]。而研究对象是社区高血压病人Meta分析合并结果显示差异无统计学意义[RR=1.13,95%CI(0.97,1.33),P=0.12],见图6。
2.3.6 诊室测量血压达标率
5项研究[10-12,15,17]报道了诊室测量血压达标率情况,合并结果显示各研究之间异质性较大(P=0.01,I2=68%),采用随机效应模型。Meta分析结果显示,试验组诊室测量血压达标率高于对照组,差异有统计学意义[RR=1.39,95%CI(1.22,1.59),P<0.000 01]。进行异质性检验发现去掉孟文文等[12]相关研究后,其余文献合并结果异质性可以接受(P=0.43,I2=0%),Meta分析显示差异有统计学意义[RR=1.30,95%CI(1.21,1.40),P<0.000 01],见图7。
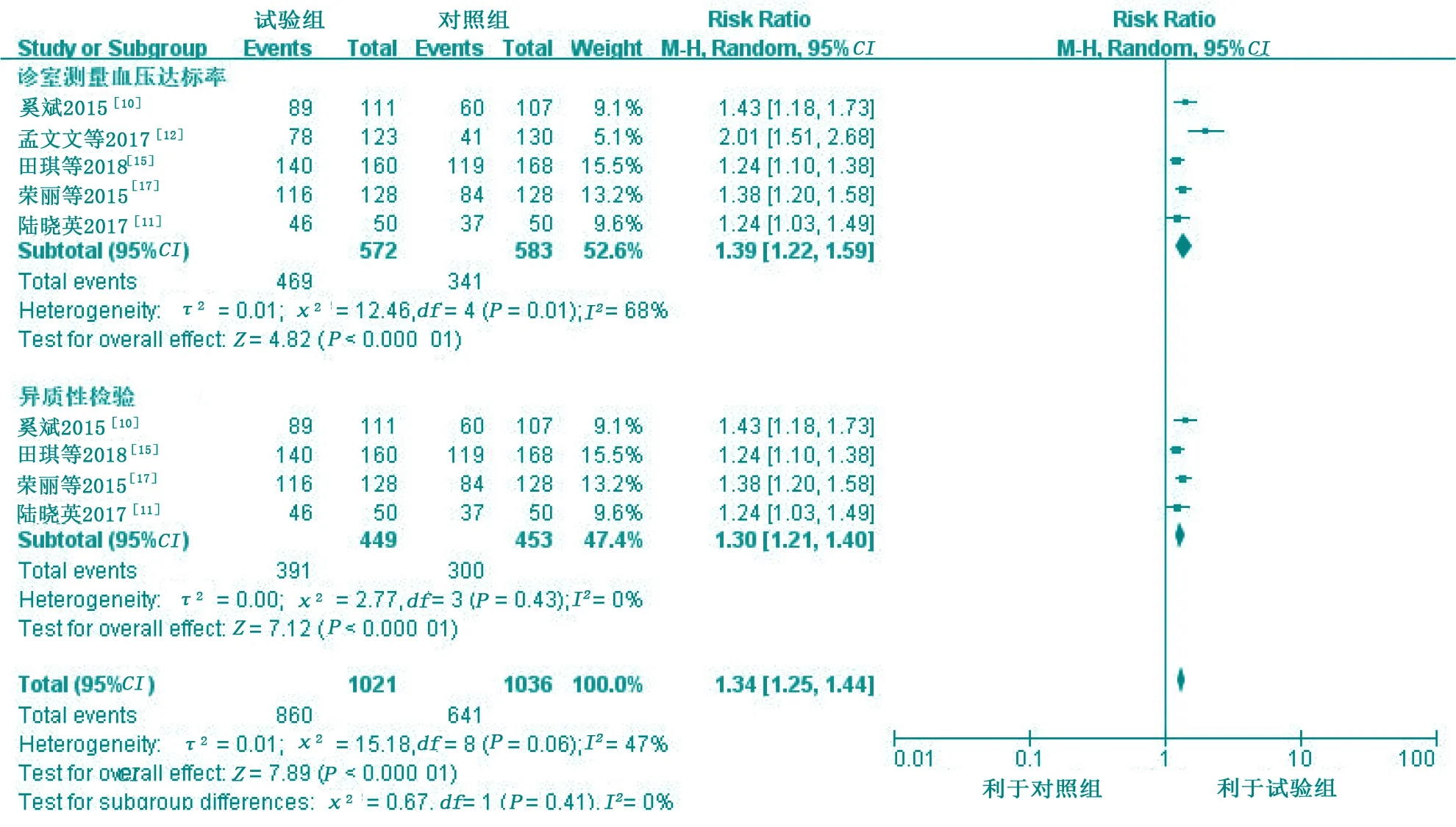
图7 两组诊室测量血压达标率比较的Meta分析结果
3 讨论
3.1 纳入研究的方法学质量
本研究共纳入10项研究,经过质量评价后总体质量中等,10篇均为B级。有5篇提及采用随机数字表进行分组[9-12,16],有5篇只提及随机[13-15,17-18]。只有1篇提及对照组1例失访[9],只有一篇提及双盲[11],可能存在测量偏倚,希望相关研究在测量者盲法上交代明确。由于部分研究未报告分配隐藏,可能研究者有倾向性的纳入受试者导致选择性偏倚的情况。
3.2 家庭自测血压具有优势性
目前很多研究都报道了家庭自测血压的优势,本研究通过对多篇文献进行Meta分析显示家庭自测血压能够降低家庭测量收缩压、诊室测量收缩压、家庭测量舒张压、诊室测量舒张压,提高家庭测量血压达标率、诊室测量血压达标率,值得推广。程婧等[9]研究表明,家庭自测血压对体质指数无影响,但是对盐、油、吸烟状况的控制及运动量、治疗依从性具有明显的改善。荣丽等[17]研究表明,家庭自测血压还对高血压的不良反应、高血压知晓率、用药情况、服药依从性的改善效果也具有统计学意义。田琪等[15]研究表明,家庭自测血压还能改善病人的生活质量、日常生活管理、遵医行为、烟酒嗜好等,但是文献量有限,这些有利效果还需进一步进行探索。Vaisse等[19]研究表明,社区中的大部分老年高血压病人中容易在早晨和晚上进行自我监测血压。而家庭自测血压可能受内在和外在因素的影响。Fletcher等[20]研究表明,为了减少自测血压的不确定性,需要考虑如何解释自测血压、可接受的方式、注意事项以及如何采取行动等,故医护人员需要对特定高血压病人进行必要的干预,需要让病人学会血压测量等细节工作。建议:首先,加强对病人进行自我管理的培训,如血压计的正确使用、测量血压的注意事项、测量频率、血压控制目标、按时服药等,还可进行高血压防治知识讲座,包括高血压的危险因素、危害、如何进行药物治疗和非药物治疗等[9,21]。其次,采用信息化管理。涂燕玉[22]研究表明,远程健康管理有利于提高老年高血压病人自测血压的依从性,如将测量血压值上传到APP平台,提高了监测认知,端正了治疗态度。采用互联网医疗系统形成动态的三级诊疗管理模式,加强了病人的自我管理,可将血压达标率从35%上升到85%[3]。
3.3 纳入文献异质性分析
3.3.1 干预时间不同的影响
本研究显示干预时间大于24个月的诊室测量收缩压、诊室测量舒张压以及干预时间大于12个月的家庭测量舒张压能够达标。Aekplakorn等[23]研究表明,城市地区的初级保健机构自测血压在12个月时可导致老年人高血压的血压降低。但是Hodgkinson等[24]研究表明,超过3 d的测量并不会有持续的改善,应采取措施促进自我监测。Uhlig等[25]研究表明,但超过12个月的自测血压监测对血压影响和长期获益仍不确定,需要额外的支持可增强降低血压的作用。故干预时间可能是存在异质性的因素。
3.3.2 研究对象来源不同的影响
本研究显示,来自医院门诊和社区高血压病人的家庭血压达标率异质性较大,而分别合并结果异质性可以接受,且来自医院门诊高血压病人合并结果差异有统计学意义(P<0.05),而社区高血压病人合并结果差异无统计学意义(P>0.05)。张利霞等[26]研究表明,天津市社区老人的文化程度、服药种类、服药次数、并发症、会自测血压及规律自测血压对高血压药物治疗依从性是影响血压效果的相关因素。但是社区老年高血压病人主要以血压不稳定、波动大、并发症多、容易受到体位变动影响为特点[27],且受多方面因素的影响。黄著统等[28]对某些退休职工调查表明,降低血压是因人而异的,还需要个体化地去选择药物治疗,故社区老年高血压的干预效果可能变异大,且需要自测血压监测和合理治疗等。而医院门诊高血压病人由医护人员进行随访,进行规范的培训和指导,依从性可能会大一些。建议采取科学的治疗措施,开展广泛的健康教育,对病人进行定期随访观察[29]。
3.3.3 干预措施不同的影响
本研究在进行异质性检验时发现,去掉某个研究其异质性I2为0,故可能存在干预措施不同的影响。在本研究纳入文献中,对照组有常规护理模式、常规治疗模式、常规门诊模式、高血压规范化管理、高血压健康教育,且自测血压干预是需要护士、医生或健康管理师等来管理,故老年高血压自测管理是需要多学科来管理的。建立多学科团队包括全科医师、老年病医师、康复师、护士、心理师、营养师等,各个成员各司其职,可使老年高血压病人被动管理疾病到主动参与疾病的自我管理[30-31]。也可进行交互干预施护方式,包括科室主任、护士长、主治医生作为教育核心层次,结合心理学、教育学、护理学及医学等方面的内容知识分阶段、分时段进行对老年高血压病人管理[32],可提高依从性和干预效果。
3.4 不足与展望
首先,本研究纳入文献有限;其次,部分纳入研究样本量较小或方法学方面缺陷,如未进行分配隐藏及干预方案实施者盲法,都可能影响结果可靠性;再次,对纳入研究对象并未进行高血压级别、危险分层、是否是原发性高血压和继发性高血压等分组,故希望以后的研究对病人的分类更加具体。
4 小结
本研究通过家庭自测血压对老年高血压病人监测血压影响的Meta分析发现,家庭自测血压对家庭测量收缩压、诊室测量收缩压、家庭测量舒张压、诊室测量舒张压、家庭测量血压达标率、诊室测量血压达标率具有改善的效果,但是干预效果受干预时间、病人来源、干预措施不同的影响,短期内的血压效果改善存在差异,长期干预可能会带来稳定的效果,但纳入研究有限,还需进行大样本研究。
