经椎弓根截骨矫形术联合短节段椎弓根钉固定治疗胸腰椎陈旧性骨折后凸畸形*
2020-09-29林毓涵刘慧通崔为良刘时璋薛经来
林毓涵,刘慧通,,崔为良,刘时璋,薛经来,廖 忠
1.厦门大学附属福州第二医院脊柱外科,福州,350007;2.陕西省人民医院骨科,西安 710068
陈旧性胸腰椎骨折是脊柱外科及骨创伤临床实践中的常见病、多发病,可继发脊柱后凸畸形,造成脊柱失平衡从而导致重力线迁移及脊柱不稳,引发持续性疼痛,严重影响患者正常生活质量,甚至造成神经功能障碍[1]。对于胸腰椎陈旧骨折合并后凸畸形病例,采用经椎弓根截骨矫形术(pedicle subtraction osteotomy,PSO)治疗可以有效解除脊髓压迫,减轻疼痛,恢复矢状面平衡,消除脊柱不稳,从而恢复脊柱形态与功能[1-3]。
在长期临床实践中,手术多采用PSO长节段内固定系统治疗,具有矫形稳定、固定融合确切的优势[1]。但长节段固定同时可导致脊柱活动度的丢失,特别是胸腰段脊柱活动受限将严重影响患者脊柱功能,此外长节段固定还具有相对费用较高、手术创伤较大,出血量较多等弊端。我们于2017年10月—2019年10月采用PSO截骨治疗胸腰椎单节段陈旧性骨折后凸畸形患者38例,通过回顾性分析研究截骨后固定长短对术中、术后观察指标的影响,以期评估手术效果,指导临床工作。
1 资料与方法
1.1 一般资料
本研究采用PSO截骨治疗胸腰椎单节段陈旧性骨折后凸畸形病例共38例(男14例,女24例),年龄(54.45±9.3)岁,受伤至手术时间(11.6±8.7)月,骨折部位:T11 4例,T12 9例,L1 13例,L2 7例,L3 5例。术前VAS评分(5.1±0.8)分,术前ODI评分(47.3±11.4)分,术前后凸Cobb角(33.1±5.5)°。根据手术固定节段分为2组(见表1),术前影像学检查包括X线,CT三维重建及MRI。38例患者均伴有腰背部疼痛、活动受限;5例(短节段组3例,长节段组2例)伴有神经损害症状,按Frankel[2]分级D级。

表1 两组术前、术中的临床资料
1.2 手术方法
以L1为例。患者全麻后俯卧在腰桥上,常规消毒、铺巾。以T12-L2为中心,做后正中切口,长约15 cm,切开皮肤、皮下,沿棘突旁电刀切开竖脊肌,椎板两侧分离至两侧小关节突,纱布填塞止血,显露T12-L2椎板,标记双侧关节突,分别开口扩孔,置入T12及L2双侧椎弓根螺钉。透视见位置良好。暴露L1横突,切除L1棘突。超声骨刀切除L1中央椎板、双侧上下关节突,保护硬脊膜脊髓、双侧神经根,显露L1双侧椎弓根,超声骨刀沿双侧椎弓根中上部截骨,保护脊髓下去除L1椎体脊髓腹侧骨块,上棒后复位脊柱床,同时缓慢加压矫正后凸。探查见减压区脊髓搏动良好,两端无压迫。透视见矫形及内固定位置良好。彻底冲洗后将骨块植入椎间隙,稍加压后见骨块无松动,同时行椎弓根间隙植骨。彻底止血,硬膜囊表面覆盖明胶海绵,留置引流管,逐层缝合。如合并骨质疏松,则更换为4枚骨水泥螺钉,并打入骨水泥加固。长节段固定组则于T11、T12、L2、L3置入椎弓根螺钉,手术方法同前。
1.3 术后处理及观察指标
术后常规应用抗生素48 h。如合并脑脊液漏,则延长时间至拔引流管。引流量小于50 m l/d时予拔除。脑脊液漏患者术后1周左右拔管,并头低脚高体位,补充晶体预防颅低压。拔管后佩戴胸腰支具下地活动。3个月后复查骨融合后取除支具。术后1、3、6、12、24个月各随访1次,摄X线片,测量后凸Cobb角,记录并发症。采用疼痛视觉模拟VAS评分[3]、Oswestry功能障碍指数[4]评估手术疗效。
1.4 统计学方法
2 结果
根据研究所得资料,38例均获随访,随访时间7~24个月。短节段固定组使用椎弓根钉4枚,其中3例采用骨水泥钉,手术时间(193.3±31.9)m l,出血量(327.8±104.6)m l,VAS评分:术前(5.1±0.8)分,末次随访(1.2±0.9)分。ODI评分:术前(47.6±11.4)%,末次随访(12.8±6.5)%。Cobb角:术前(33.0±6.0)°,术后(6.9±3.4)°,末次随访(8.1±3.4)°,见表2。
长节段固定组使用椎弓根钉8枚,手术时间(290.8±28.3)min,出血量(472.5±101.9)m l,VAS评分:术前(5.2±0.9)分,末次随访(1.0±0.8)分。ODI评分:术前(47.1±11.6)%,末次随访(12.6±6.6)%。Cobb角:术前(33.1±5.2)°,术后(6.6±2.8)°,末次随访(7.7±2.7)°,(见表2)。出现脑脊液漏5例(短节段组2例,长节段组3例),术中予硬脊膜缝合,术后加强补液,抗生素预防感染等处理后愈合良好。均无内固定失败、神经脊髓血管损伤等并发症。典型病例见图1-3。
表2 两组患者术前,术后相关数据测量记录(±s)
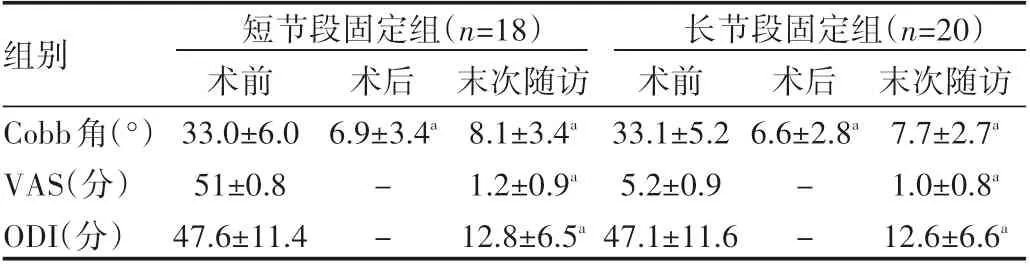
表2 两组患者术前,术后相关数据测量记录(±s)
组别Cobb角(°)VAS(分)ODI(分)短节段固定组(n=18) 长节段固定组(n=20)术前33.0±6.0 51±0.8 47.6±11.4术后6.9±3.4a术后6.6±2.8a--末次随访8.1±3.4a 1.2±0.9a 12.8±6.5a术前33.1±5.2 5.2±0.9 47.1±11.6--末次随访7.7±2.7a 1.0±0.8a 12.6±6.6a
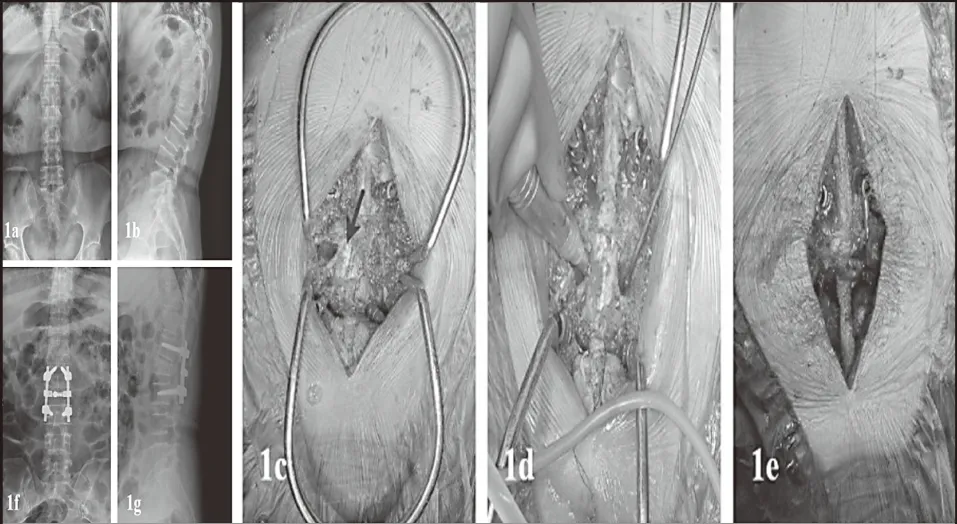
图1女,53岁,伤后半年,术前X线提示L2椎体陈旧性骨折后凸畸形,术前Cobb角27.1°(1a、1b),予PSO联合短节段骨折,术中出现脑脊液漏,予硬膜缝合(1c),超声骨刀对椎体前方进行截骨(1d),矫形复位后见脊髓无明显皱褶,无明显脑脊液漏(1e),术后X线提示脊柱生理曲度恢复,Cobb角8.9°(1f、1g)。
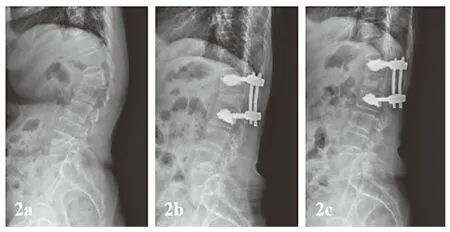
图2女,66岁,伤后2年,术前X线侧位片提示L1椎体陈旧性骨折伴后凸畸形,术前Cobb角45.0°(2a),因合并骨质疏松,予短节段骨水泥椎弓根钉固定,术后Cobb角14.2°(2b),术后8个月Cobb角15.7°(2c)。

图3女,70岁,伤后2年,术前X线示L1陈旧性骨折后凸畸形,Cobb角33.0°(3a),予改良PSO联合长节段固定,术后Cobb角4.7°(3b),术后3个月Cobb角5.8°(3c),术后1年Cobb角6.2°(3d)。
3 讨论
陈旧性胸腰椎骨折常见于脊柱外科及脊柱创伤临床实践,可导致脊柱后凸畸形,其发生的主要原因有:(1)门急诊对无神经损伤的骨折病人选择保守治疗时使得一些不稳定的病例选择了不正确的非手术治疗;(2)治疗不规范如手术时椎体后方结构破坏过多造成的医源性不稳、内固定松动不牢靠、手术复位不满意、过早负重等。当椎体高度丢失到一定程度时,可引起脊柱不稳定,如果治疗未获得骨折的初始稳定,则可致后凸畸形,进一步导致重力线前移,生物力学发生改变,使脊柱生理曲度发生变化,矢状面失衡,同时应力集中而致后凸畸形逐渐加重,甚至引起腰骶椎滑脱、瘫痪等严重后果。
3.1 陈旧性胸腰椎骨折后凸畸形的手术适应症
Ataka[5]等认为当后凸Cobb角>30°且伴有长期疼痛或伴有神经症状的患者应行手术治疗。然而,邱勇等[6]认为,轻度的矢状面失衡即可严重影响生活质量。本组病例中有13例(短节段组7例,长节段组6例)术前Cobb角<30°,但患者存在持续性腰痛,严重影响生活质量,予手术后症状均明显改善。因此,我们认为后凸角度不能作为绝对的量化标准,需结合矢状面平衡、患者的临床表现等情况。
3.2 手术方式的选择
手术的原则是将矢状面的重心后移,恢复矢状面平衡[7]。截骨矫形往往是最有效的手术方式[8]。目前临床多采用后路截骨矫形术[9-11],其中最常用的是椎体后柱截骨术(Smith-Petersen osteotomy,SPO)及PSO两种截骨术式[12-14]。Peterson等[15]报道SPO治疗脊柱后凸畸形,该术式通过“V”形切除关节突和椎板,切除后柱结构,以中柱为支点,使前柱张开,后柱短缩以达到矫形目的。单节段SPO平均矫形10°~15°[16]。其操作相对简单,对神经的干扰较小。但对于严重畸形,常需要多节段的SPO,适用于后凸圆钝且后凸角较小的病例。Thomasen等[17]提出PSO治疗后凸畸形,其切除后柱结构,经椎弓根区域对椎体进行楔形截骨,保留前纵韧带作为铰链的三柱截骨矫形。矫形率较高,单节段PSO可矫正30°~45°[18]。胸腰椎陈旧性骨折后凸畸形多较尖锐,PSO曾一度成为其主要术式,但可致脊柱缩短,造成医源性椎管狭窄而引起脊髓损伤[19]。而且,创伤性后凸畸形常伴有上位椎间盘损伤,截骨后损伤的椎间盘可游离引起融合椎的不稳,造成内固定失败[20],同时损伤的椎间盘可离散致椎弓根区域而引起下腰部疼痛[21],因此PSO不适用于上位椎间盘及终板损伤的病例。为此Gao等[22]提出了保留椎弓根下壁的经椎弓根+椎间盘截骨的改良PSO,虽然其VAS、ODI、Cobb角度等指标改善程度与传统PSO相比无明显差异。但是其克服了传统PSO的局限性。一方面没有完整的去除椎弓根,出血量及创伤较小。另一方面术中更清晰地显露神经根,减少了对神经的损伤,由于其对椎间隙前缘进行了植骨,形成后方闭合前缘撑开的效果,尽量恢复原有的脊柱长度,减小了皱褶可能,安全性较高。同时其切除了上位损伤的椎间盘,实现了截骨面对截骨面的接触,使椎体融合率得到明显的提高。但是其操作困难,损伤相对较小。本组38例均无合并椎间盘损伤,采用PSO截骨,短节段固定组矫正度数平均为26.1°,平均矫正率为78.2%。长节段固定组矫正度数平均为26.5°,平均矫正率为80.1%。术中均未见明显的脊髓、神经损伤,虽然5例出现脑脊液漏,但术中均予缝合硬膜,经处理后恢复良好。术后3个月X线均显示骨性融合。矫正率、安全性及融合效果均较满意。
3.3 固定节段的选择
长期的稳定须靠骨性融合来完成。内固定系统则是为骨性融合提供必要的初始稳定环境。如何避免内固定失败和骨不融合的发生,防止后凸矫正明显丢失是我们所要考虑的问题[23]。对于固定节段的选择尚无统一标准。研究表明[24]成人脊柱畸形患者术后生活质量改善与冠状面的矫形无关,而与矢状面的平衡密切相关。因此,固定节段的选择要以恢复脊柱矢状面平衡为主。由于长节段固定可导致活动度的丢失,经济负荷加重,手术创伤大,出血量多等。考虑到PSO截骨,实现了骨对骨的接触,使截骨区稳定性明显提高,因此我们认为短节段固定亦可获良好的固定效果。同时需注意术中应避免反复调整钉道,导致螺钉把持力降低,影响矫形效果[25]。若合并骨质疏松的病例,我们则采用骨水泥螺钉一方面强化椎体,一方面增加螺钉把持力,增加矫形效果及稳定性。本研究中短节段固定组18例,其中有3例使用骨水泥钉,术后即刻后凸角度:(6.9±3.4)°,末次随访后凸角度(8.1±3.4)°。长节段固定组20例,未使用骨水泥钉,术后即刻后凸角度(6.6±2.8)°,末次随访后凸角度(7.7±2.7)°,两组均未出现后凸角度明显丢失、内固定失败等。由此可见,短节段固定与长节段固定均可以达到理想的矫正效果,丢失少,安全性高,临床效果满意,然而短节段组手术时间短,经济负荷低,创伤小,出血量少,因此我们认为短节段固定更优于长节段固定。
综上所述,PSO截骨治疗胸腰椎陈旧性骨折后凸畸形是一种有效的手术方式,短节段固定与长节段固定均可达到良好的矫正效果,矫正丢失少,且均无内固定失败及神经脊髓血管损伤等严重并发症,但短节段固定创伤更小。因此,PSO截骨联合短节段椎弓根钉固定治疗胸腰椎陈旧性骨折后凸畸形安全、可行。但是本组病例数偏少,随访时间较短,还需要更大样本、更长时间的研究来进一步证实短节段固定系统的可靠性。
