“健康中国”战略下的农村老年人医疗消费行为
——基于收入不平等与基本医保的视角
2020-09-24向运华胡天天
向运华 胡天天
(武汉大学 社会保障研究中心, 湖北 武汉 430072)
健康行为是以获得健康为目的的投资,包括养成健康的行为习惯、饮食习惯,医疗消费支出等,与就医行为仅关注疾病处理方式、就医机构选择及医疗支出的特点不同①,健康行为还强调就医行为以外的良好行为习惯等的养成。进入新世纪的20年,伴随中国基本医保制度的改革,中国居民“看病难、看病贵”的问题得到较大程度的改善。作为费用补偿机制,基本医保在一定程度上增加了居民就医时的经济保障,影响居民的就医行为②。一方面,由于家庭收入会影响居民医疗服务利用,对于不同收入的居民而言,其在基本医疗保险制度中的受益公平性存在差异③;另一方面,伴随人口老龄化进程的加速,老龄人口作为健康脆弱性更高的人群,疾病发生率相对也更高,与此同时,收入水平相对更差的中国农村老年人的健康行为更值得深思。因而,依托“健康中国”战略的实施,结合农村老年人收入不平等与基本医保覆盖情况,本研究基于基本就医行为或消费支出下的健康行为,以期为更好地推动农村老年人由“老有所养、病有所医”向“老有优养、病有良医”转变提供可靠的实证支撑。
农村老年人在基本医保制度下获得了较高的受益,如传统的“看病难、看病贵”现象得到较大的改善,新农合使得更多农村居民有了看得起病的制度支撑,但伴随分级诊疗制度的实施以及基层医疗服务资源的缺乏,农村老年人在基本医疗服务体系中新的“看病难、看病贵”问题出现,主要表现是老年人重大疾病发病率的提升,高额的大病诊疗费用等支出使得其无力承担过多的自付费用,因而陷入新的困境。为提升农村老年人健康水平,强化现有基本医保制度保障的有效性,本文尝试以收入不平等和基本医保为切入点,基于基本就医行为差异性视角,研究农村老年人基本就医行为差异下的健康质量,从而为促进更好的健康意识和行为提供基础,推动农村老年人群健康保障的良性发展。
一、文献综述
良好的健康行为习惯依赖于良好的健康意识,而作为健康行为的重要部分,个体的就医行为是一个复杂的过程。从既有研究来看,国内外研究基本医保与老年人健康行为的主题较少,更多是集中于基本医保对老年人基本医疗服务利用、医疗机构选择及就医方式等影响方面。收入层面的影响,学者们较多从基本医保是否有利于缩减贫困及收入水平对个体享受基本医保权益的公平性两方面进行研究。
首先,基本医保对个体健康行为的影响研究,主要集中于三个方面,即对医疗服务利用、就医机构选择及就医方式等的影响。第一,基本医保对于医疗服务利用方面,多数学者研究发现基本医保提升了居民的医疗服务利用率④,但会受到自付费用比例的制约⑤。第二,基本医保对居民就医机构选择方面,研究发现多数参保患者更倾向于选择门诊服务、公立医疗机构或定点医疗机构进行诊疗⑥。第三,从基本医保对就医方式的影响来看,因就诊上的迫切性差异,参保人选择住院治疗的可能性更高⑦,且在不同类型的保险制度下,参保人员对就医方式和医疗机构选择均存在差异⑧。其次,收入差异与基本医保研究。第一,收入不同与个体享受基本医保权益的差异性方面,一般来说,不同收入人群在基本医保中的受益程度是存在较大差异的,如常雪等研究发现农村居民从医保统筹中获得的受益要大于城镇居民⑨,申曙光、解垩及周钦等人的研究也支持这一结论⑩,即现有基本医保制度具有“亲富人”的健康不平等和医疗服务利用不平等特征;而顾海和李佳佳、齐良书和李子奈研究发现基本医保提升了不同收入群体的受益公平性。第二,基本医保对个体贫困或收入影响方面,作为费用补偿机制的基本医保支付方式,多数学者认为基本医保具有减贫效果。从参加基本医保角度看,参保群体在“因病致贫”和“因病返贫”等方面有着更好的政策受益程度;从基本医保报销程序来看,住院统筹具有减贫效果,特别是对于农村居民而言;从健康扶贫背景来看,基本医保、大病保险及医疗救助的三重医疗保障具有明显的减贫效应。
综上所述,既有研究中关于基本医保、收入与健康之间的关系研究内容较为丰富,但并未形成统一的研究结论,且仍有几点值得进一步深入研究。首先,在既有研究中,多数学者将关注点集中于基本医保对于居民受益公平性的分析,但却忽略了不同人群之间存在的差异,如职工基本医保与“新农合”分属不同类别的基本医保,权利与义务的对等性条件也存在差异,因而需要强化医保类别的比较分析。其次,既有研究分别从不同视角考察了收入与基本医保的关联性,并在此基础上探讨对居民健康的影响,但忽略了是绝对收入不均等造成的还是相对收入不平等引起的,因而,从收入不平等视角进行探讨更具现实意义。再次,既有研究较关注基本医保、收入与就医行为或方式等的关系研究,或者是撇开医疗消费行为讨论健康的影响因素,忽略了就医行为是健康行为的重要组成部分。本文基于已有研究不足,以收入不平等与基本医保为研究视角,利用中国家庭追踪调查数据,探讨中国农村老年人就医行为及其对老年人健康变化的作用机制,以为推动更有效的健康行为形成提供理论和实证支撑。
二、数据来源及变量描述性统计
(一)数据来源
数据选自中国家庭追踪调查数据库(China Family Panel Studies,CFPS)2018年调查数据。中国家庭追踪调查数据通过对个体、家庭及社区的追踪调查,为学术研究和公共政策分析提供可靠的基础数据,从而综合反映中国社会、经济、人口、教育和健康的变迁。样本调查重点关注中国居民经济与非经济福利,覆盖了全国25个省市自治区,规模约为一万六千户,且对象包括调查家庭全部成员。数据调查以2010年调查对象为基因成员,分别在2010年、2011年、2012年、2014年、2016年及2018年进行了6次追踪调查。本文选取中国家庭追踪调查2018年数据中农村家庭调查数据为基础进行研究,首先对家庭经济样本与家庭个体样本进行合并,得到有效数据样本33361个。通过对核心变量健康值等的缺失和无效值剔除,并选取有效的农村样本观测值作为剔除条件,最终得到农村老年人个体样本为3858个。
(二)变量描述性统计
主要变量的选取及描述性统计结果如表1所示,其中核心变量包括收入不平等、基本医保与医疗行为选择。收入不平等的均值为0.5315,最小值为0,最大值为0.6001。基本医保统计中,基本医保参保率达到92.61%,覆盖率符合当前全国实际情况,而分类别中公费医疗、城镇职工医保、城镇居民医保及新农合参保占比分别为0.70%、3.59%、1.56%及76.06%,补充医保占比为0.37%。实际上这里总参保率要高于各项分类别之和,原因在于部分参与城乡居民医保或商业医保的居民未被计算在内。过去两周看过病的占比80.42%,其中住院占比达到13.11%。其他变量的定义及统计值如表1所示。

表1 主要变量描述性统计
三、模型构建及实证检验结果
(一)模型构建
收入不平等视角下的农村老年人健康行为,既要考虑收入不平等的直接影响,也要考虑在基本医保制度广覆盖下的农村老年人健康行为变化。其中,收入不平等会直接影响老年人健康行为或医疗消费的差异,但当医保政策介入后,应考虑其是否对健康行为有传导机制。因而,基于已有研究和理论分析,可尝试建立二元选择模型检验个体就医决策差异的影响因素,并在此基础上,通过ols模型检验老年人个体医疗消费量的决定因素。
(1)建立医疗行为决策模型如下:
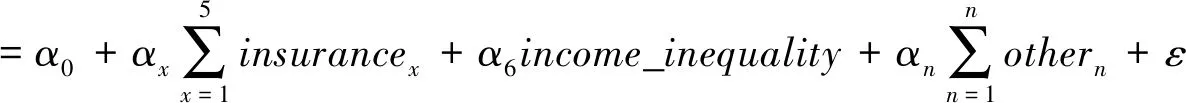
(1)
模型(1)就医决策是指个体就医选择行为,包含是否选择就医及选择住院治疗,而在就医选择中还包含住院类别的选择,如综合医院、专科医院、社区卫生服务中心/乡镇卫生院、社区卫生服务站/村卫生室以及私人诊所等就医选择的差异。模型(1)右边核心解释变量主要包含insurance和income_inequality,其中,insurance主要表示参加基本医保类别,包括公费医疗、城镇职工医保、城镇居民医保、补充医保和新农合;income_inequality则表示收入不平等系数,考察以家庭为单位的区别差异,other则表示其他控制变量。
(2)医疗消费量模型设定如下:
(2)
模型(2)中medical_cost表示老年人医疗消费,分别有医疗总消费或自付医疗消费两个类别。insurance主要表示参加基本医保类别,而income_inequality表示收入不平等系数,medical_options表示医疗决策,other表示控制变量。
(二)实证检验结果
1.收入不平等、基本医保与就医决策
基本医疗保险制度设计的目标既要解决居民“看病难、看病贵”的现实就医困境,也要适度控制因医疗保险实施而产生的过度医疗资源使用,即优化医保支付方式,提升全民自我健康管理意识和行为。作为费用补偿机制的基本医疗保险制度,在实际解决老年人医疗消费困难过程中,其对不同收入群体也发挥着不同的效应,即存在收入差异效应。基于此,首先从基本医保及收入不平等视角探讨农村老年人就医决策的影响因素。实证检验结果如表2所示。
未控制收入不平等和医保参保变量的模型(1)结果显示,相较于伤病不严重和健康状况很差的农村老年人,伤病程度严重和健康程度差的老年人有着更高概率的就医选择倾向。而相较于80岁及以上高龄组,80岁以下老年人群有着更高的就医选择倾向,原因在于高龄老人本身就是一种逆向的可能性,即因为相对健康,其生存的质量更高,从而表现出更低的就医选择概率。引入收入不平等和医保参保变量的模型(2)结果显示,收入不平等程度越高时,农村老年人选择就医倾向更低,但其在10%水平上依然不显著。参保变量中,相较于其他未参加基本医保的老年人,参加了城镇职工医保、城镇居民医保及新农合的农村老年人,其选择就医概率会更高,但享受公费医疗或购买补充医保的农村老年人群体并未表现出显著更高的就医概率。

表2 就医决策Logit模型检验结果
以过去一年是否有住院行为作为被解释变量的模型(3)结果显示,在未控制收入不平等及医保参保变量的情况下,相较于伤病不严重、健康状况很差以及80岁及以上高龄组农村老年人,伤病程度严重、健康程度差以及80岁以下的老年人有着更高概率的住院选择行为,结果与前文分析一致。控制了收入不平等及医保参保变量的模型(4)结果与就医选择一致,收入不平等并不影响农村老年人的住院选择,但相较于其他未参加基本医保的老年人,参加城镇职工医保、城镇居民医保、新农合以及享受公费医疗的农村老年人,其有着更高的住院选择行为倾向,补充医保对农村老年人是否有住院行为影响依然不显著。
以上结果说明,相较于未参加基本医保的农村老年人,医保制度一定程度上提升了参保农村老年人的就医行为和住院概率。其中,公费医疗对农村老年人住院行为的提升概率最高,城镇居民医保对农村老年人的就医选择概率影响最大,而新农合的综合提升效应较小,这与新农合制度设计有较大关系,即为促进医疗服务资源合理配置的分级诊疗制度配套实施的结果,农村老年人选择基层就医的可能性会更高,下文将继续分析。
2.收入不平等、基本医保与就医行为
以上对农村老年人就医决策的选择差异进行了分析,但在实际就诊行为中,就诊机构的选择直接影响老年人的健康行为差异。收入不平等与参加基本医保对农村老年人就医行为选择的实际影响检验结果如表3所示。
以综合医院为被解释变量的模型(1)检验结果显示,收入不平等对农村老年人是否选择综合医院并无显著影响,但其方向为负,即收入不平等会降低农村老年人综合医院就诊的概率。参加基本医保会在10%的显著性水平上提升农村老年人选择综合医院就诊的概率,且参加基本医保提升农村老年人在综合医院就诊的概率为28.1%,这一定程度上表明参保缓解了农村老年人“看病贵”的困境,激发了其潜在的医疗服务需求,而在传统社会下,农村老年人更多不愿意看病或去大机构就诊,即“讳疾忌医”的可能性更高。以专科医院为被解释变量的模型(2)结果显示,收入不平等及参加基本医保对农村老年人是否选择专科医院就诊并无显著影响,原因在于专科医院就诊老年人会有更高的慢性病发生率或严重的伤病,伤病很严重在1%统计水平上的显著证实了这一点。这一点恰好在以社区卫生服务站/村卫生室为被解释变量的模型(4)中得到验证,当伤病很严重时,农村老年人选择社区卫生服务站/村卫生室就诊的概率会降低53.1%,而选择专科医院的概率提升78.9%。收入不平等与参加基本医保也并未显著提升老年人选择社区卫生服务站/村卫生室就诊的概率,原因在于相较于传统社会,即无基本医保制度时期,农村地区老年人选择就诊机构就分布在本社区的农村卫生室、服务站或私人诊所,而在新农合等基本医保制度实施以后,为实现医疗资源的合理配置,配套的分级诊疗制度鼓励农村老年人小病在基层,且报销率会更高,从而显示出不显著。以社区卫生服务中心/乡镇卫生院为被解释变量的模型(3)结果显示,收入不平等在10%的显著性水平上降低了老年人选择社区卫生服务中心/乡镇卫生院就诊概率,即收入越低的老年人选择基层卫生室的可能性会更高,而选择社区卫生服务中心/乡镇卫生院的概率会随之降低。但这一情况在参加基本医保后得到较大改善,即模型(3)下参加基本医保显著提升了农村老年人选择社区卫生服务中心/乡镇卫生院就诊概率,基本医保削弱了收入不平等带来的负向效应,促进农村老年人的医疗服务可及性。以私人诊所为被解释变量的模型(5)结果显示,收入不平等提升了私人诊所就诊的概率,即当收入差距越大时,较低收入的老年人选择传统私人诊所可能性更高,而高收入老年人选择高端私人诊所的可能性更高,因而呈现出较高的显著性。但参加医保却降低了农村老年人选择私人诊所就诊的可能性,原因在于基本医保规定了基本的定点诊疗机构,传统私人机构或诊所在基本医保实施过程中被逐步正规化,而高端化的私人诊所较少在基本医保定点范围内,从而展现出负向降低作用。
3.进一步分析
对农村老年人而言,限制其是否选择合适的医疗服务机构或医疗行为的核心因素是经济收入,而作为费用补偿机制的基本医保制度实施后,一定程度上缓解了农村老年人“看病难、看病贵”的现实,但伴随基本医保覆盖率的普遍提升而来的另一个问题便是医疗服务资源的过度使用和浪费。因而,本文基于既有分析,尝试对农村老年人的医疗消费进行探讨,检验结果如表4所示。

表3 就医行为Logit模型检验结果
表4中模型(1)和模型(2)是以医疗总费用为被解释变量的结果,模型(3)和模型(4)是以自付医疗费用为被解释变量的结果。模型(1)的结果显示,就医与住院对农村老年人的医疗总费用有显著提升作用,其中,住院对其医疗总费用的提升效率比就医要高得多,达到了173.3%,即住院治疗是农村老年人医疗总费用的重要组成部分。但收入不平等及参加基本医保并未显著影响农村老年人的医疗总费用,影响方向显示基本医保降低了农村老年人医疗总费用,不显著是因为存在过度的医疗消费,使得整体医疗资源消费仍然相对较高。由于医疗消费与参加基本医保存在内生性可能,因而选择参加基本医保、是否就医与收入不平等的交互项作为工具变量进行处理,处理结果如表4模型(2)所示。结果显示,在工具变量处理后,参加基本医保对农村老年人医疗消费的影响依然不显著。模型(3)结果显示,就医及住院会显著提升农村老年人的自付医疗费用,即在既有医保支付方式设计中,过高的医疗资源消费会提升自付医疗费用比例,从而抑制过度医疗需求,这里依然是住院提升效率会更高,表明前面的分析结果具有稳健性。从对医疗总费用与自付医疗费用的影响效应来看,核心变量就医或住院对自付医疗费用的提升效应是医疗总费用上升的主要原因,进一步显示出参加基本医保对农村老年人医疗消费的影响,一方面提升其医疗消费可及性,另一方面也会因为道德风险等原因带来过度医疗消费,从而引发个人的过度医疗支出。模型(3)显示参加基本医保对其自付医疗费用不显著,原因可能是样本中更多有医疗消费的群体分布在三甲医院,因而报销率较低,样本的分布差异性使得结果并不显著。经过工具变量处理的模型(4)显示出了结果的一致稳健性,且由于使用交互项进行工具变量处理,这里变量影响系数与ols检验结果相比,并无较大差异。
由图5可知,不同pH发酵条件下得到的小麦酱油滋味有明显差异。相比于自然pH发酵的酱油,pH 6.5条件下发酵的酱油鲜味更强,这与其含有更多的谷氨酸有关。二者在咸味上无明显差异,但pH 6.5小麦酱油的苦味更强,自然发酵酱油则在甜味、酸味上更强。pH 6.5小麦酱油的苦味更加强烈,原因不明。

表4 医疗费用ols模型检验结果及内生性处理
4.拓展性检验
老年人健康行为或医疗消费的最终目的是为了获得健康,即健康是第一需求,而伴随其出现的医疗需求则是衍生需求。因此,在前文分析基础上,进一步以农村老年人健康为被解释变量进行分析,以解释医疗消费行为对其健康变化的影响,实证检验结果如表5所示。以健康变化为被解释变量的模型(1)结果显示,核心变量中仅住院对农村老年人健康变化有显著影响,且是显著正向提升老年人的健康水平,原因是这里的住院消费是必须消费,而不是过度消费,因而具有较高的医疗服务质量提升作用。年龄组别方面,相较于80岁以上高龄组,75岁以下老年人的健康质量显著更差。考虑核心变量结果的内生性,即健康变化与医疗消费存在逆向内生性,依然选用收入不平等与参加基本医保、自付医疗费用、医疗总费用、就医、住院的交互项为工具变量进行内生性检验与处理,如表5模型(2)所示,结果表明住院依然对健康有显著正向作用,但系数要小于模型(1),而显著性水平更高,表明结果具有稳健性。以自评健康为被解释变量的模型(3)结果显示,自付医疗费用与医疗总费用对农村老年人自评健康有显著负向作用,当医疗消费越高时,老年人自评健康水平越差。这里存在逆向内生性,即因为较差的健康水平,老年人选择医疗消费的概率更大,医疗消费费用也对应更高,从而表现出内生性。内生性检验及处理的结果如表5模型(4)所示,结果具有稳健性,且工具变量有效。
以上结果表明,适当的住院消费能够提升农村老年人的健康质量,但医疗消费越高时,农村老年人的自评健康水平反而更低,即过度的医疗消费并不会提升老年人的健康质量,边际医疗消费的健康效应在降低,反而会降低其对自身健康的感知,因此,针对医疗需求行为,依然要发挥医保的基础保障作用,优化支付方式限制或约束过度医疗资源浪费。

表5 农村老年人健康ologit模型检验结果及内生性处理
四、研究结论及启示
相较于绝对贫困,相对收入不平等对中国农村老年人的影响在日益增强,而伴随“乡村振兴”与“健康中国”战略的实施,如何更好地推动农村老年人在脱贫同时,享受健康的生活质量日益成为社会发展的重要议题。本文基于农村老年人健康发展的视角,以中国家庭追踪调查数据库(CFPS)2018年调查数据为基础,依托收入不平等及参加基本医保为主体,研究了中国农村老年人就医决策及行为选择,并在此基础上,探讨了医疗消费与农村老年人健康转变。
研究结论主要有以下几点:第一,就医选择方面,收入不平等程度越高时,农村老年人选择就医倾向更低。而享受城镇职工医保、城镇居民医保及新农合的农村老年人,其选择就医倾向会提升。住院选择方面,收入不平等并不影响农村老年人的住院选择,但享受城镇职工医保、城镇居民医保、新农合以及享受公费医疗的农村老年人,有着更高的住院选择行为倾向。第二,就医行为方面,收入不平等显著降低了老年人选择社区卫生服务中心/乡镇卫生院进行就诊的概率,显著提升了选择私人诊所就诊的概率。而享受基本医保的老年人,其选择综合医院或社区卫生服务中心/乡镇卫生院进行就诊的概率显著增加,选择私人诊所的概率在显著降低。这表明基本医保提升了老年人选择更好医疗服务机构和消费行为的概率,而收入不平等的作用却相反。第三,医疗消费方面,老年人选择就医或住院消费行为时,其医疗总费用与个人自付医疗费用显著在增加,而收入不平等对老年人的医疗消费量有正向作用,享受基本医保对老年人的医疗消费量有负向作用,但均不显著。工具变量处理后其结果依然不显著,表明造成老年人医疗消费大量增加的核心原因是为维持生存的医疗支出,是其不得已的医疗行为选择,从另一侧面也说明当前农村老年人依然存在小病不医成大病的现实困境。第四,农村老年人医疗消费行为与健康方面,住院消费显著增强了老年人的健康变好的趋势,而医疗消费显著降低了老年人的自评健康水平,进一步验证了老年人被动的医疗消费更多,从而带来自评健康的较差水平,工具变量处理验证了结果的可靠性。
长期以来形成的讳疾忌医现象在中国依然存在,特别是在农村老年人群中。伴随基本医疗保险制度的逐步全覆盖,一定程度上缓解了这一现象,但并未完全消除,原因在于当前的医疗保险制度设计并未有效激发应治尽治的结果。分级诊疗制度及基层诊疗的高报销率使得多数老年人在疾病并不严重的情况下,完全依赖于基层治疗,而较为有限的基层医疗资源和诊疗水平,使得多数老年人在疾病严重时才会选择综合医院或专科医院进行诊疗。究其根本原因则是收入不平等造成的,即自付医疗费用对于偏低收入老年人群有着更为强烈的医疗消费制约性,从而形成低健康水平和医疗消费对健康作用的有限性或负向作用。结合研究结论,一方面,针对在既有农村老年人群中依然存在的收入不平等现象,应强化对于这一部分老年人的医疗消费倾斜,在满足基本医疗需求的同时,避免因较高的自付费用而造成小病不治成大病的恶性循环,从而带来医疗服务资源的进一步浪费,如结论中住院治疗对老年人健康水平的有限性验证了这一结论。另一方面,从既有基本医保制度出发,在合理的制定门诊或住院起付线基础上,针对农村老年人的特殊性,既要降低起付线的门槛,也应针对一些特殊老年人,进行必要的医疗服务宣传,让其有更好且全面的健康管理意识,避免小病在卫生院,大病进诊所,“病入膏肓”时才选择进大医院的现象。此外,还应强化对基层医疗诊断技术的革新,鼓励更多优秀医务人员进基层锻炼,优化基层医疗服务资源供给和服务人员待遇水平提升,从而全方面地保障农村老年人健康,提升其生活质量。
注释
①S.V. Kasl and S. Cobb,“Health Behavior,Illness Behavior and Sick Role Behavior,”ArchivesofEnvironmentalHealth:AnInternationalJournal,vol.12,no.2,1966,pp.246-266.
②W. Yip and W. C. Hsiao,“Non-Evidence-Based Policy:How Effective is China’s New Cooperative Medical Scheme in Reducing Medical Impoverishment,”SocialScience&Medicine,vol.68,no.2,2009,pp.201-209;J. Grogger,T. Arnold, A.S. León and A. Ome,“Heterogeneity in the Effect of Public Health Insurance on Catastrophic Out-of-Pocket Health Expenditures:The Case of Mexico,”HealthPolicyandPlanning,vol.30,no.5,2015,pp.198-211.
③S. Pannarunothai and A. Mills,“The Poor Pay More:Health-Related Inequality in Thailand,”SocialScience&Medicine,vol.44,no.12,1997,pp.1781-1790;H. Dong, B. Kouyate,J. Cairns, et al,“Inequality in Willingness-to-Pay for Community-Based Health Insurance,”HealthPolicy,vol.72,no.2,2005,pp.149-156;S. Tian,Q. Zhou and J. Pan,“Inequality in Social Health Insurance Programmes in China:A Theoretical Approach,”JournalofAsianPublicPolicy,vol.8,no.1,2015,pp.56-68.
④C. David, D. Carlos and M. Nicole,“Does Medicare Save Lives,”TheQuarterlyJournalofEconomics,vol.124,no.2,2009,pp.597-636;H. Shigeoka,“The Effect of Patient Cost-Sharing on Utilization,Health and Risk Protection,”AmericanEconomicReview,vol.104,no.7,2012,pp.2152-2184;S. Y. Chou,M. Grossman and J. T. Liu,“The Impact of National Health Insurance on Birth Outcomes:A Natural Experiment in Taiwan,”JournalofDevelopmentEconomics,vol.111,2014,pp.75-91;A. Wagstaff,M. Lindelow,G. Jun,et al,“Extending Health Insurance to the Rural Population:An Impact Evaluation of China’s New Cooperative Medical Scheme,”JournalofHealthEconomics,vol.28,no.1,2009,pp.1-19;刘国恩、蔡春光、李林:《中国老人医疗保障与医疗服务需求的实证分析》,《经济研究》2011年第3期。
⑤L. Dafny and J. Gruber,“Public Insurance and Child Hospitalizations:Access and Efficiency Effects,”JournalofPublicEconomics,vol.89,no.1,2005,pp.109-129;L. Chen,W. Yip,M. C. Chang,et al,“The Effects of Taiwan’s National Health Insurance on Access and Health Status of the Elderly,”HealthEconomics,vol.16,no.3,2007,pp.223-242.
⑥邹红、刘亚平:《异质性医疗保险、自费医疗支出与中老年人健康水平》,《财经科学》2016年第6期;仇雨临、张忠朝:《贵州少数民族地区医疗保障反贫困研究》,《国家行政学院学报》2016年第3期;齐璐璐:《以利益均衡构筑权利保障——浅析侵权责任法立法价值取向及其对医疗机构的几点启示》,《中国医院管理》2011年第1期;马超、宋泽、顾海:《医保统筹对医疗服务公平利用的政策效果研究》,《中国人口科学》2016年第1期。
⑦W. Yang,“Catastrophic Outpatient Health Payments and Health Payment-Induced Poverty under China’s New Rural Cooperative Medical Scheme,”AppliedEconomicPerspectivesandPolicy,vol.37,no.1,2015,pp.64-85.
⑧J. M. Mitchell and J. Hadley,“The Effect of Insurance Coverage on Breast Cancer Patients’ Treatment and Hospital Choices,”AmericanEconomicReview,vol.87,no.2,1997,pp.448-453;K. R. Riggs,C. Buttorff and G. C. Alexander,“Impact of Out-of-Pocket Spending Caps on Financial Burden of Those with Group Health Insurance,”JournalofGeneralInternalMedicine,vol.30,no.5,2015,pp.683-688.
⑨常雪、苏群、周春芳:《城乡医保统筹对居民健康的影响》,《中国人口科学》2018年第6期。
⑩申曙光、孙健、刘巧、周坚:《新型农村合作医疗制度公平性研究——以广东省为例》,《人口与经济》2009年第5期;解垩:《与收入相关的健康及医疗服务利用不平等研究》,《经济研究》2009年第2期;周钦、田森、潘杰:《均等下的不公——城镇居民基本医疗保险受益公平性的理论与实证研究》,《经济研究》2016年第6期。
