立体定向手术治疗重型脑干出血临床疗效分析
2020-09-15乔潜林张保朝
乔潜林 张保朝
高血压引起的脑干出血约占全部高血压性脑出血的5%~10%,出血量≥5 mL的患者定义为重型脑干出血,文献报道保守治疗死亡率达90%以上[1]。随着立体定向精准穿刺抽吸血肿技术逐渐成熟,因其定位准确,创伤小,血肿清除率高,可以降低死亡率,减少致残率,越来越受到临床医师的重视。本文对2017年1月至2020年3月在南阳市中心医院收治的38例重型脑干出血患者进行回顾性分析,其中21例行立体定向手术治疗,17例内科保守治疗,总结报告如下。
1 对象与方法
1.1 研究对象 纳入标准:①重症脑干出血患者,急性发病,出现头痛、呕吐、迅速昏迷、瞳孔改变、呼吸节律改变、高热、瘫痪等临床表现,CT诊断脑干出血,且出血量≥5 mL;②有高血压病史;③随访资料齐全的患者。排除标准:①入院时无自主呼吸的脑干出血患者;②怀疑血管畸形、动脉瘤、海绵状血管瘤、烟雾病引起的脑干出血;③外伤性脑干出血;④肿瘤卒中继发的脑干出血;⑤凝血功能障碍引起的脑干出血;⑥严重的肝、肾功能障碍继发的脑干出血。38例患者符合纳入标准,男26例,女12例,年龄33~69岁,平均(50.8±7.7)岁,其中21例接受立体定向手术治疗(立体定向手术组),17例不同意手术患者行内科保守治疗(内科保守治疗组)。
1.2 资料收集 收集患者的临床资料,包括性别、年龄、血压、入院时格拉斯哥昏迷评分(GCS)、血肿量、脑干出血的类型、计算术后第1天的血肿清除率。血肿量根据入院时头颅CT按多田公式(ABC/2)计算。脑干出血的分类根据CHUNG等方法[2],分别为巨大型、基底-被盖型、双侧被盖型、单侧脑干型。
1.3 治疗方法 21例手术患者均在发病后1 d左右行立体定向手术。术前常规安装立体定向框架,头颅CT薄层扫描获取影像资料,使用手术计划系统进行术前规划,根据血肿形态个体化设计靶点及手术路径,手术采用全麻俯卧位枕下入路,沿血肿长轴,在靶点上下,多点抽吸血肿,抽吸操作要轻柔,血肿抽吸干净后,反复用生理盐水冲洗至液体清亮,然后在血肿腔放置12 F引流管,并常规侧脑室枕角置管引流。立体定向手术患者,术后重症监护。手术后第1天复查头颅CT,显示血肿清除干净后,拔除血肿腔引流管,术后7~10 d复查无脑积水,拔出脑室引流管。其他治疗同内科保守治疗组。
同期的17例不同意手术的患者,给予内科保守治疗。治疗原则首先要保持呼吸道通畅,必要时气管切开及呼吸机辅助治疗;保持血压平稳,维持约140 mmHg/90 mmHg;防治肺部感染,消化道出血等并发症;营养支持治疗。治疗具体方案按2017年《自发性大容积脑出血监测与治疗中国专家共识》进行[1]。
1.4 疗效评价 所有患者在发病后30 d时追踪随访,了解患者存活情况,统计30 d内死亡例数。在发病后3个月时进行电话随访,内容包括意识、言语、肢体运动、生活自理能力、工作情况等,并进行Glasgow预后分级评价(GOS)。GOS分级为4~5级者被认为功能恢复良好。
1.5 统计学方法 采用SPSS19.0进行资料分析。计量资料表示采用±s或M(QL,QU)表示,组间差异应用独立样本t检验或秩和检验。计数资料表示采用百分比,组间差异采用检验。检测水准α=0.05。
2 结果
2.1 临床资料 38例患者中,出血量5~10mL者21例,>10 mL者17例,平均血肿量(9.5±4.9)mL。其中单纯脑桥血肿17例,脑桥并中脑血肿12例,脑桥并小脑血肿5例,破入四脑室4例。38例患者中,巨大型11例,双侧被盖型13例,基底-被盖型10例,单侧脑干型4例。见图1。
立体定向手术组患者21例,男15例,女6例,平均年龄(49.8±6.7)岁,入院时格拉斯哥昏迷评分(GCS)4(3,5)分,平均血肿量(9.7±4.6)mL均在发病后1 d左右行立体定向手术治疗,手术均成功,未发生术中死亡。内科保守治疗 17例,男11例,女6例,平均年龄(51.0±7.9)岁,入院时格拉斯哥昏迷评分(GCS)4(3,6)分,平均血肿量(9.0±5.9)mL两组患者的年龄、入院时GCS评分、血肿量,差异均无统计学意义,具有可比性。见表1。
2.2 疗效比较 立体定向手术组患者术后第1天复查CT,平均血肿清除率91.0%,发病后30 d死亡6例。内科保守治疗组,复查CT显示血肿及其周围水肿可持续2~3周,甚至更长时间,发病后30 d死亡14例。两组死亡率比较,差异有统计学意义(=8.85,P<0.05)。立体定向手术组发病后3个月时GOS分级4~5级8例,保守治疗组仅有1例,差异有统计学意义(=4.23,P<0.05)。见图2及表1。
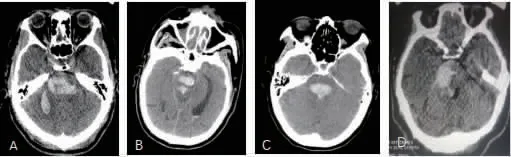
图1 脑干血肿类型 A:巨大型,血肿量超过10 mL合并小脑血肿。B:基底-被盖型,血肿位于脑桥的基底部和被盖部,有小量血肿破入四脑室。C:双侧被盖型,血肿主要位于脑干背侧。D:单侧脑干型,血肿主要位于一侧脑干,也有小量血肿破入四脑室。

表1 两组重症脑干出血患者临床资料、死亡率、预后
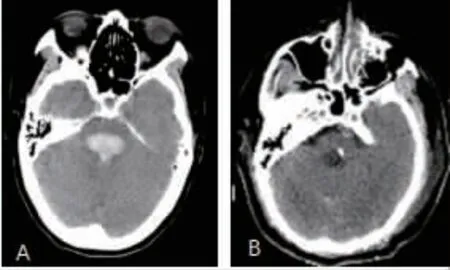
图2 手术前后CT 图A入院时头颅CT显示双侧被盖型脑干出血。图B为该患者术后第1天复查CT,血肿完全清除,血肿残腔中间白点为引流管影。
3 讨论
高血压引起脑干出血以脑桥最常见,通常称为原发性脑桥出血,脑桥出血常向中脑延伸,有人建议统称为原发性脑干出血[3]。根据脑桥解剖的特点,CHUNG等[2]把脑桥出血分4种类型,巨大型,基底-被盖型,双侧被盖型,单侧脑干型。脑干出血后,由于脑干空间有限,血肿局部压力高,脑干中线部位无粗大的纤维束,血肿常向对侧脑干延伸,波及双侧脑干,因此临床上双侧被盖型较常见,单侧脑干型出血相对少见。另外,血肿也可沿纤维束向中脑、桥臂延伸,或伸入脑干背部,破入四脑室。本组的38例患者,单纯脑桥血肿17例,其余均合并中脑、桥臂、四脑室的血肿;在4种脑干出血类型中,双侧被盖型最常见,占34.2%(13/38),而单侧脑干型比例最低,仅占10.5%(4/38)。其中有2例脑桥大量出血,血肿朝向一侧中脑、丘脑向上延伸,穿过丘脑的前方,一直延伸达内囊的膝部,手术时可见血肿腔局部压力很高,血凝块从穿刺道涌出。
脑干出血的病理损伤:①局部血肿及血流冲击对纤维束和核团造成撕裂、挤压,导致脑干发生扭曲或移位损伤;②血肿向中脑延伸,压迫中脑被盖部的网状上行激活系统,导致昏迷程度加深;③血肿向下延伸压迫延髓,影响生命中枢,出现呼吸循环方面的改变;④血肿向脑干背侧延伸破人脑室,阻塞脑脊液循环通路。出血后如果能及时手术,清除脑干血肿,减轻局部压力,改善逐步恶化的状况,避免进一步脑干功能衰竭,可提高抢救成活率,而单靠保守治疗,让血肿自然吸收,死亡率很高。HUANG等[4]报道重症脑干出血并伴有明显意识障碍(GCS评分<8分),保守治疗的死亡率高达90%[4]。本组17例重症脑干出血内科保守治疗,仅3例存活。
近年来,立体定向穿刺精准抽吸血肿的技术逐渐成熟,因定位准确,创伤小,血肿清除率可达80%~90%,一般不用尿激酶,很少有再次出血病例,可以减轻血肿对脑干的压迫,恢复脑脊液循环通路,能减轻昏迷程度和昏迷时间,降低死亡率。本组21例立体定向手术患者,手术均成功,未出现术中死亡病例,平均血肿清除率90%以上,发病后30 d死亡6例(28.6%),死亡率远低于保守治疗组,与文献报道的30%死亡率接近[5]。
诸多文献报道影响脑干出血预后因素:入院时昏迷评分(GCS)、血肿量、血肿类型、血肿延伸的方向[6-7]。立体定向术后疗效与手术者也有密切关系,手术者要了解脑干内部解剖,熟悉纤维束的走向,在最大程度清除血肿的同时,不增加血肿周围组织结构的损伤,才能有较好的疗效。本组采用枕下入路,经过小脑桥臂,沿血肿长轴,进入靶点,在靶点上下,多点抽吸血肿,与血肿接触面大,安全系数高,血肿清除彻底,副损伤轻微。本组21例重型脑干出血患者采用立体定向手术治疗,3个月时GOS分级,功能恢复良好者8例,占38.0%(8/21),同期内科保守治疗的17例患者中仅1例功能恢复良好。
立体定向手术治疗重症脑干出血,有人主张早期手术,尤其在发病6 h内进行,手术时机太晚,血肿已经对脑干周围结构造成严重损伤,虽然血肿清除干净,患者能够存活,但意识障碍恢复困难,后期并发症多,生存质量不高。本组21例患者手术时机均为1 d左右,6 h时间窗内能否行立体定向手术,会不会增加再出血风险,能否更进一步提高患者的生存质量,我们缺乏这方面经验,仍需进一步探讨。
