2 型糖尿病伴高血压患者亚临床甲状腺功能减退与颈动脉斑块的关系
2020-08-29雷永富李敏
雷永富 李敏
流行病学资料显示,我国2 型糖尿病(T2DM)的患病率为10.4%[1]。 T2DM 大血管病变是其常见的慢性并发症,病理基础是动脉粥样硬化。 随着技术的进步,糖尿病患者血糖、血压、血脂等心血管病危险因素的管理均得到不同程度的改善,但是其微血管并发症及大血管并发症的发病率及预后并无明显改善,因此除了传统意义上的心血管疾病危险因素以外,可能需要探索新的心血管疾病危险因素对患者预后的影响。本文分析T2DM 伴高血压患者甲状腺功能及颈动脉彩超结果,了解亚临床甲状腺功能减退(SCH)与颈动脉斑块的关系,探讨T2DM 患者颈动脉粥样硬化新的危险因素,以期为改善其动脉粥样硬化相关疾病的预后提供依据。
对象与方法
1.对象:纳入2016 年1 月 ~2017 年1 月于我科住院的T2DM 患者848 例。 T2DM 诊断标准参考WHO 1999糖尿病诊断标准[1]。 SCH 的诊断参考《成人甲状腺功能减退诊治指南》[2]诊断标准:血清游离三碘甲腺原氨酸(FT3)、游离甲状腺素(FT4)水平在正常范围内,且促甲状腺激素(TSH)水平高于正常值上限。 结合我院甲状腺功能的参考范围,将本研究中SCH 的诊断标准定义为 TSH >4.5 mIU/L,且 FT3、FT4水平正常。 以是否伴有高血压将848 例患者分为T2DM 伴高血压组(研究组,425 例,50.1%)和 T2DM 不伴高血压组(单纯 T2DM 组,423 例,49.9%),其中研究组男 190 例,女235 例,年龄 32 ~86 岁,中位年龄 61. 3 岁;单纯T2DM 组男 216 例,女 207 例,年龄30 ~91岁,中位年龄54.0 岁。 排除标准:(1)临床甲状腺功能减退、甲状腺功能亢进及合并妊娠、肝硬化、明确诊断的原发性肾小球疾病、垂体疾病或甲状腺癌患者;(2)服用甲状腺激素治疗的患者;(3)甲状腺功能资料不完整的患者。 本研究经我院医学伦理委员会批准,所有患者均知情同意。
2.方法
(1)一般临床资料和实验室检查结果:收集所有患者的一般资料(包括年龄、BMI、T2DM 病程)和实验室检查结果(胱抑素C、同型半胱氨酸、脂肪酶等指标水平)。
(2)生化指标及甲状腺功能检测:使用全自动生化分析仪(Beckman AU5800)完成血糖(空腹及餐后2 小时血糖)、血脂[甘油三酯(TG)、总胆固醇(TC)及低密度脂蛋白胆固醇(LDL-C)]等指标的测定。 采用化学发光法测定胰岛素释放试验(IRT)0 分钟及120 分钟(IRT-0 和 IRT-120)胰岛素、空腹 C 肽及胰岛素、FT3、FT4、总三碘甲腺原氨酸(TT3)、总甲状腺素(TT4)及TSH 水平,仪器为郑州安图生物工程股份有限公司安图生物的AutoLumo A2000,并选择该公司提供的相应试剂盒,测定过程按说明书操作。 计算胰岛素抵抗指数(HOMA-IR),HOMA-IR = 空腹血糖(mmol/L) × 空腹胰岛素(mU/L)/22.5。
(3)颈动脉彩超检查:使用美国GE 公司Vivid7 型彩色超声仪,探头频率11 MHz,由专门的心血管彩超医生完成。 从锁骨内侧横扫颈总动脉,沿其走行方向检查颈内及颈外动脉,再沿血管走行从前斜位、侧位、后斜位观察颈总动脉分叉处、颈内、颈外动脉情况。 取颈动脉长轴切面,在距分叉1 cm 处停帧,测量动脉内膜中层厚度(IMT),观察有无斑块,记录其形态、位置、数量、性质,斑块与IMT 测定以心脏收缩期血管内径为准。
3.统计学分析:应用SPSS 17.0 软件进行统计分析。 符合正态分布的计量资料以表示,两组间比较采用t检验;非正态分布的计量资料以M(P25,P75)表示,组间比较采用秩和检验;计数资料以例和百分比表示,组间比较采用χ2检验。 多因素影响分析采用logistic回归分析。 以P<0.05 为差异有统计学意义。
结 果
1.两组患者一般临床资料比较:研究组患者的年龄、≥60 岁患者比例、BMI、T2DM 病程、胱抑素 C 及同型半胱氨酸水平均高于单纯T2DM 组,差异有统计学意义(P<0.001)。 但两组患者性别比较差异无统计学意义(P>0.05)。 见表 1。
2.两组患者胰岛功能及颈动脉斑块检出率比较:所有患者总体颈动脉斑块检出率为61.6%(522/848)。研究组患者空腹血糖水平低于单纯T2DM 组,IRT-0 及IRT-120 胰岛素、空腹C 肽及胰岛素、HOMA-IR、脂肪酶、TG、TC、LDL-C 水平和颈动脉斑块检出率均高于单纯T2DM 组,差异均有统计学意义(P<0.05),但两组患者餐后2 小时血糖比较差异无统计学意义(P>0.05)。见表2。
3.两组患者甲状腺功能比较:本研究中T2DM 患者SCH 总体的检出率为18.3%(155/848)。 研究组患者FT4水平和SCH 患者比例均高于单纯T2DM 组,差异均有统计学意义(P<0.05),但两组间 TT3、TT4、FT3及TSH 水平比较差异均无统计学意义(P>0.05)。见表3。
4.T2DM 与颈动脉斑块相关的危险因素分析:以是否有颈动脉斑块为因变量,以高血压、SCH、TSH 绝对值、TT3、TT4、FT3、FT4、T2DM病程、年龄、TG、TC、LDL-C、收缩压、舒张压、空腹胰岛素、BMI、HOMA-IR为自变量进行logistic回归分析结果表明,在排除T2DM 病程、HOMA-IR、BMI、TT4、FT3、FT4及 TSH 绝对值的影响之后,高血压、SCH、高龄及高LDL-C 水平为颈动脉斑块形成的独立危险因素(P<0.05)。 见表4。
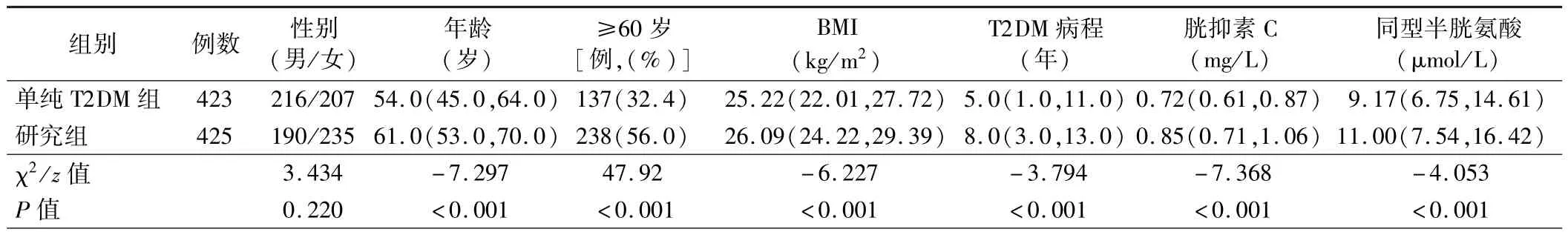
表1 两组患者一般临床资料比较[M(P25,P75)]
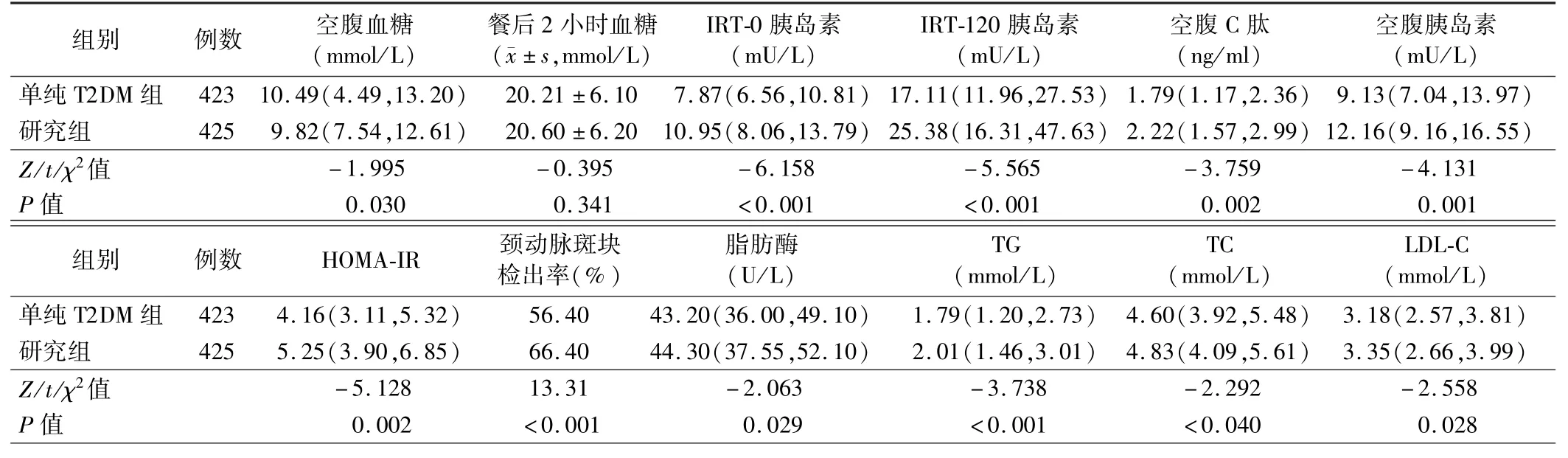
表2 两组患者胰岛功能及颈动脉斑块检出率比较[M(P25,P75)]
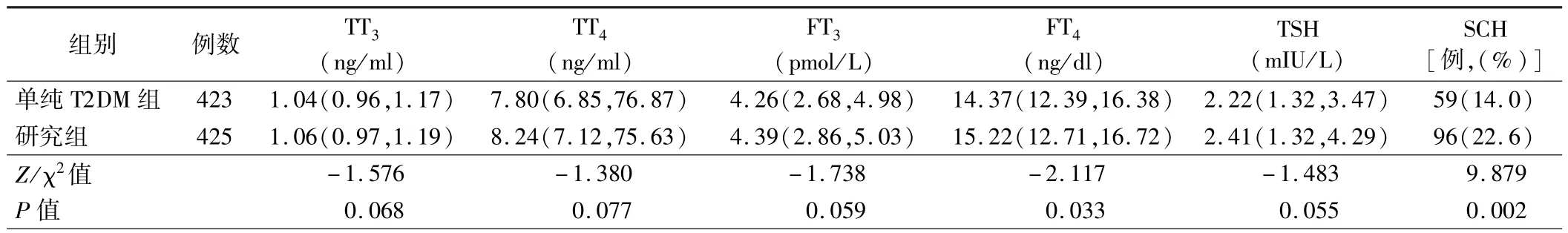
表3 两组患者甲状腺功能比较[M(P25,P75)]
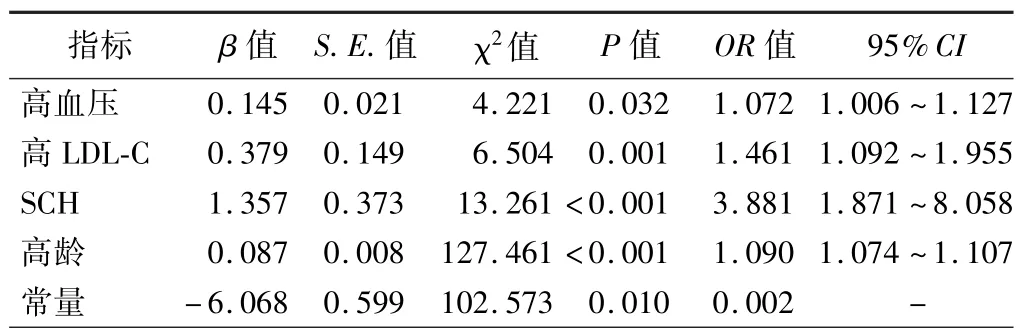
表4 与颈动脉斑块相关的危险因素分析
讨 论
T2DM 患者常伴有高血压,本研究中,T2DM 患者合并高血压的比例为50.1%。 我们以是否伴高血压对T2DM 患者进行分组比较,结果表明,T2DM 伴高血压患者SCH 的检出率明显高于单纯T2DM 患者(22.6%比14.0%),也高于 T2DM 总体患者(18.3%)。 既往研究结果显示,若不区分是否伴高血压,T2DM 患者中SCH 检出率为13.9% ~24.4%[3-4],与本研究结果相似。 说明SCH 的检出率变异较大,可能与样本的构成不同及样本量的大小有一定的关系。 曾有研究报道绝经后 T2DM 女性患者中 SCH 的检出率达33.68%(65/193)[5],提示性别、年龄与SCH 有一定关联。
本研究中单纯T2DM 患者颈动脉斑块的检出率为56.4%,合并高血压患者的检出率为66.4%,T2DM 患者颈动脉斑块总的检出率为61.5%。 这种变化趋势与本研究中SCH 的表现相似。 推测T2DM 患者发生SCH 可能会增加颈动脉粥样硬化(斑块)发生的风险,即SCH 与T2DM 患者动脉粥样硬化性心血管疾病之间存在相关性[6]。
本研究结果显示,伴高血压的T2DM 患者年龄、BMI、TG、LDL-C、TC 及 HOMA-IR 等指标均高于单纯T2DM 患者,说明其动脉粥样硬化的危险因素更多。伴高血压的T2DM 患者SCH 的比例也高于单纯T2DM患者,提示SCH 可能与上述危险因素共同参与动脉粥样硬化的发生。 SCH 的特征是FT3及FT4正常而TSH升高,升高的TSH 促进动脉粥样硬化可能与其导致的血脂代谢紊乱有关。 T2DM 患者胆固醇酯从高密度脂蛋白向低密度脂蛋白及极低密度脂蛋白进行内源性转移,即血浆胆固醇酯转移(CET)已经变得活跃[7],而轻度升高的TSH 使上述作用明显增强[8]。 因此,T2DM患者动脉斑块尤其是不稳定斑块的形成可能与SCH患者TSH 水平轻度升高而增强CET 有关。
Logistic回归分析结果显示,高龄、高血压、高LDL-C水平及SCH 为颈动脉斑块发生的独立危险因素。 其中SCH 是T2DM 患者发生颈动脉斑块最强的预测因子,这与既往研究结果一致[9]。 但若不对TSH 进行分层研究,而是直接将TSH 绝对值纳入运算,则不能显示TSH 对颈动脉斑块的预测价值,说明SCH 患者TSH的变化与动脉粥样硬化[10]及其危险因素(血脂、血糖等)之间均存在相关性[11-12]。 因此,在糖尿病管理的临床实践中,除了按照传统的方法综合管理,使患者血糖平稳达标,降低血糖波动幅度之外[13],还应关注SCH 对糖尿病患者动脉粥样硬化的危害,可能更有利于改善糖尿病大血管并发症的预后。
SCH 导致动脉粥样硬化的机制尚未明确。 既往研究结果显示,脂肪组织的功能与动脉粥样硬化的发生密切相关[14]。 TSH 受体可分布于脂肪组织等多种组织和细胞中。 升高的TSH 不仅能与脂肪细胞上的TSH 受体结合,通过影响脂肪细胞分泌多种生物活性物质,使局部或全身性炎症因子增加而介导肥胖相关的疾病(包括动脉粥样硬化),而且能够与血管内皮细胞上的TSH 受体结合,下调一氧化氮合成酶的表达,使一氧化氮水平和活性均降低,降低一氧化氮的作用,使血管内皮细胞的损害加重,启动动脉粥样硬化过程,促进动脉粥样硬化斑块形成[15]。
总之,T2DM 伴有高血压患者的颈动脉斑块及SCH的检出率均较高。 高龄、高血压、高LDL-C 水平及SCH为颈动脉斑块形成的独立危险因素。 其中SCH 可能是T2DM 患者发生颈动脉粥样斑块新的更强的预测因子。 但本研究为单中心横断面研究,且未设立正常对照组,可能存在选择性偏倚,结果存在一定局限性。此外,作为新的动脉粥样硬化危险因素,SCH 的影响还需要进一步研究。
