NLR PLR及Lp-PLA2对脑梗死诊断及病情预测的价值
2020-08-24陈绍辉郭锦卿张和耀蔡凯兵王喜江黄志鑫
陈绍辉 王 伟 郭锦卿 张和耀 蔡凯兵 王喜江 黄志鑫
南方医科大学附属普宁华侨医院,广东 普宁 515300
急性脑梗死(acute cerebral infarction,ACI)是急性缺血性脑卒中(acute ischemic stroke,AIS)的总称,是一种可导致脑组织缺血、缺氧性坏死或脑软化的一类脑血管疾病,目前是中国最主要的死亡原因,占世界死亡总数的约1/3[1-2]。然而,急性脑梗死的治疗受到时间窗的限制,在缺血的情况下神经组织迅速死亡,一旦ACI患者失去了溶栓或血管内治疗的黄金时期,就会出现大面积梗死伴严重的脑损伤,尤其是大脑中动脉的梗死,会进一步导致多器官功能障碍综合征,病死率高[3]。
60%~80%的脑梗死是由动脉粥样硬化(atherosclerosis,AS)引起,AS的主要病理特征是慢性炎性反应,其主要始动因素为内皮细胞的损伤[4]。此外,炎症反应还能促使脑代谢异常,加剧脑梗死发展。中性粒细胞淋巴细胞计数比值(neutrophil-to-lymphocyte ratio,NLR)是一种简单易测的反映炎症水平的血液学生物标志物,可一定程度对心脑血管疾病的预后和诊断提供信息[5-6]。血小板淋巴细胞比值(platelet-to-lymphocyte ratio,PLR)是另一种描述全身炎症反应的参数,最初作为一种潜在的标记物,用于确定肿瘤疾病中的炎症[7-8]。但近年来研究发现其在预测急性冠脉综合征患者的不良预后方面也具有很高的价值[9]。脂蛋白相关磷脂酶A2(lipoprotein-associated phospholipase A2,Lp-PLA2)是动脉粥样硬化斑块中主要由炎症细胞产生的动脉粥样硬化相关酶,其产生的氧化游离脂肪酸和溶血磷脂酰胆碱与内皮功能障碍和斑块炎症有关,这是Lp-PLA2致动脉粥样硬化的原因[10]。既往研究表明Lp-PLA2水平对缺血性脑卒中复发及远期预后具有很好的预测作用[11],目前被认为是脑梗死的危险因素,对于动脉粥样斑块的稳定度具有一定的预测作用。然而,目前关于NLR、PLR及Lp-PLA2与脑梗死患者神经功能缺损程度的相关性以及联合诊断价值的研究甚少。因此,本研究探讨脑梗死患者血清NLR、PLR及Lp-PLA2与神经功能缺损程度的相关性,并建立联合模型,为脑梗死患者神经功能缺损的诊断提供新的手段。
1 资料与方法
1.1入组标准及随访收集2019-05-01—2020-07-01在南方医科大学附属普宁华侨医院治疗的急性脑梗死患者172例为研究对象,男102例,女70例,平均年龄67.5岁;其中109例正在吸烟的患者和63例不吸烟者;76例最近饮酒患者,96例不饮酒者。根据美国国立卫生研究院卒中量表(NIHSS)评分将所有患者分为3个实验组:轻症梗死组(<4分)48例,中症梗死组(4~15分)79例,重症梗死组(>15分)45例。选取体检的50~70岁健康者70例作为健康对照组。所有患者临床资料完整,包括姓名、性别、年龄、病史、发病时间、病程、脑梗死轻重程度、梗死部位、主要症状、原发病构成情况等。本研究经南方医科大学附属普宁华侨医院伦理委员会审查批准。
纳入标准:(1)脑卒中的诊断依据全国第四届脑血管病学术会议修订的标准,同时经头颅CT或MRI检查确诊;(2)神经功能缺损程度参照美国国立卫生研究院卒中量表(NIHSS)评分标准;(3)以偏瘫、口眼歪斜、神志障碍、 语言不利、 麻木等为主要临床表现;(4)入院时出现神经功能缺失症状和体征;(5)年龄35~85岁,男女不限。
排除标准:(1)出血性脑梗死、无症状性脑梗死、糖尿病性脑梗死患者;(2)合并严重心、肝、肾等重大器官疾病者;(3)近期有大型外科手术、血液系统疾病、恶性肿瘤或自身免疫性疾病者;(5)孕产妇、痴呆、神经功能残疾者、严重心理障碍者。
1.2样本收集和检测方法所有脑梗死患者入院时采集血液样本,并采用ELISA酶联免疫吸附法定量测定Lp-PLA2的含量;采用血细胞分析仪进行中性粒细胞计数、血小板计数、淋巴细胞计数,NLR 和PLR的计算公式如下:NLR=中性粒细胞计数/淋巴细胞计数;PLR=血小板计数/淋巴细胞计数。健康对照组患者在体检时采集血液标本。
1.3统计学方法采用SPSS 23.0统计软件进行数据分析。组间比较采用卡方检验或one-way ANOVA检验,相关性采用Pearson相关性检验和Spearman相关性检验,采用Logistic多因素回归分析方法建立诊断模型建立联合公式,采用ROC曲线验证模型的诊断效能。双尾P<0.05为差异有统计学意义。
2 结果
2.1不同梗死程度患者组及健康对照组间基线对比根据不同梗死程度进行分组,比较各组及健康对照组间临床特征的差异,如表1所示。各组除NIHSS评分(P<0.001)和高血压史(P=0.004)差异有统计学意义外,其余各指标间差异均无统计学意义(P>0.05)。
各组间血清标志物水平如图1所示,从健康对照组到重度梗死组,3种标志物水平逐渐上升,且差异有统计学意义(P<0.05)。
2.2Lp-PLA2、NLR和PLR与梗死程度及临床指标的相关性分析表2显示,Spearman或Pearson相关性分析显示3种标志物均与NIHSS评分存在显著相关性(P<0.05)。此外,Lp-PLA2水平与年龄存在一定的相关性(R2=0.148),NLR值与年龄和甘油三酯水平存在一定的相关关系(R2=0.187和0.232),而PLR与性别存在一定的相关关系(R2=0.231)。

表1 不同梗死程度患者组及健康对照组间临床特征对比Table 1 Comparison of clinical characteristics among groups of different levels of infarction and healthy controls

图1 不同梗死程度患者组和健康对照组标志物水平对比Figure 1 Comparison of biomarkers among groups of different levels of infarction and healthy controls
2.3与梗死发生与否相关因素的多因素Logistic回归分析根据患者是否发生脑梗死(不论程度)对收集的各指标进行多因素Logistic回归分析,结果显示有基础疾病史(OR=1.018,95%CI:1.027~2.056,P=0.018)、Lp-PLA2(OR=2.843,95%CI:1.589~4.615,P=0.011)和PLR(OR=1.758,95%CI:1.048~3.783,P=0.043)是梗死发生的独立危险因素(表3)。根据β值定义新的联合指标变量为X=1.045 lg(Lp-PLA2)+0.564 lg(PLR)+0.018A(A:有基础疾病时为1,否则为0)。
2.4标志物单独及联合在脑梗死中的诊断价值对有意义的标志物和联合指标进行诊断分析,ROC曲线如图2所示,联合指标可以显著提高标志物的诊断效能,Lp-PLA2、PLR和联合指标的曲线下面积分别为0.745、0.698和0.832。根据ROC曲线得出的三者的截值分别为150 ng/mL、120和2.218。在该截值水平下,联合指标的Kappa值、敏感度、特异性和诊断正确率分别为0.548、0.797、0.800和0.798,皆好于单独标志物的诊断效能(表4)。

图2 Lp-PLA2、PLR单独和联合诊断脑梗死的ROC曲线Figure 2 ROC curve for cerebral infarction by biomarkers alone and combination

表2 标志物与梗死程度及临床特征之间的相关性分析Table 2 Correlation between biomarkers and levels of infarction or clinical characteristics

表3 梗死与否的多因素Logistic回归分析Table 3 Logistic analysis of infarction or not
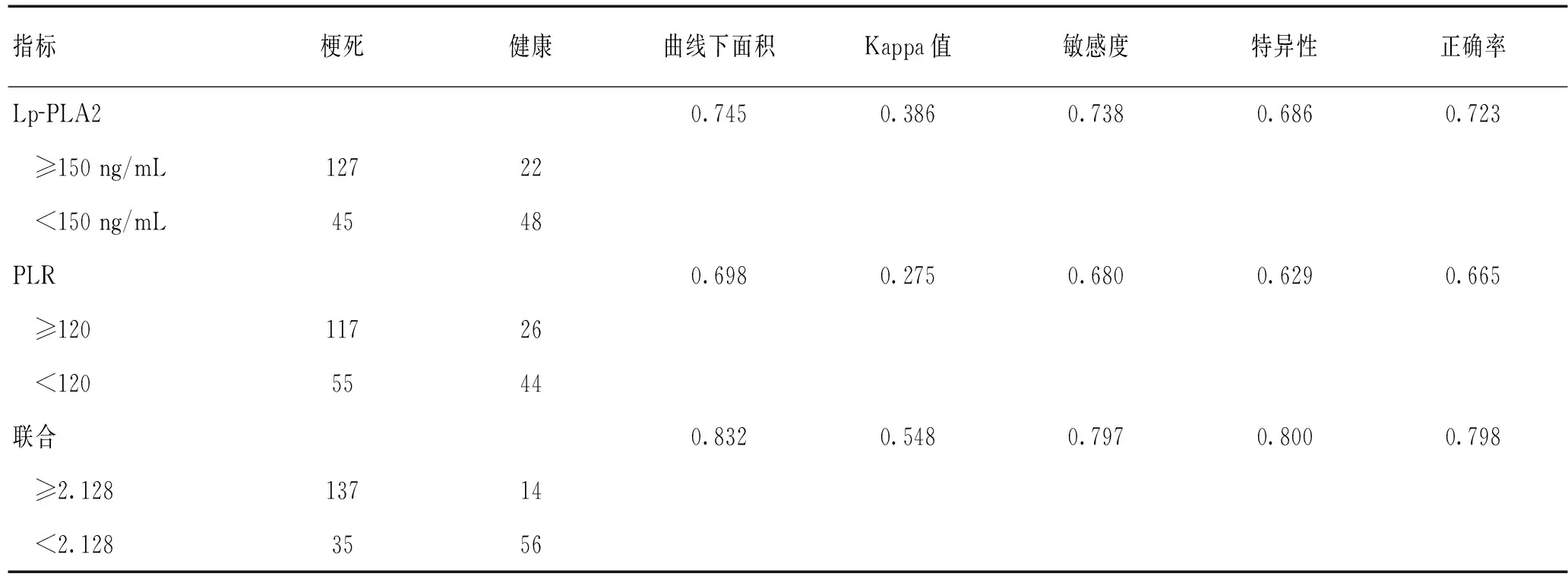
表4 标志物单独及联合在脑梗死判定中的特异性和敏感度对比Table 4 Comparison of sensitivity and specificity of biomarkers alone and combination in cerebral infarction
3 讨论
近年来随着生活方式、饮食结构和人疾病谱的变化,以及人口老龄化的加剧,脑梗死发病率逐年上升,而且发病年龄也逐渐趋于年轻化。急性脑梗死具有发病率高、致残率高和病死率高的“三高”特点,脑组织缺血可对神经功能造成损伤,临床常表现为语言障碍、意识障碍、躯体障碍等症状,严重威胁患者生活质量及生命安全。既往研究表明脑梗死面积/体积与ACI后患者的发病率和病死率密切相关[12],因此急需找出简单有效的标志物实现脑梗死的早期诊断和治疗。本研究分析脑梗死患者血清NLR、PLR及Lp-PLA2与脑梗死患者神经功能缺损程度的相关性发现,PLR和Lp-PLA2是脑梗死的独立危险因素,建立联合诊断公式,可为脑梗死患者神经功能缺损的诊断提供新的手段。
有关血细胞与梗死之间的关联,既往有很多研究证明。SEZER等[13]研究表明急性心肌梗死患者中性粒细胞和平均血小板体积的增加与梗死相关动脉再通后微血管再灌注损伤的发生密切相关。淋巴细胞,特别是B2和T辅助细胞,作为适应性免疫系统的组成部分,可以沉默和限制炎症。研究[14]对比了急性脑梗死患者和健康对照者的NLR,结果表明NLR是急性脑梗死发生的独立危险因素,对发生急性脑梗死具有一定的预测价值。此外,YILDIZ等[8]研究表明高PLR值与心肌梗死、急性脑梗死和随后的心力衰竭的复发有关。既往研究[15]探讨了NLR水平与急性脑梗死患者颈动脉粥样硬化斑块的相关性,结果显示不稳定斑块组和稳定斑块组NLR水平均明显高于对照组(P<0.05),不稳定斑块组NLR水平明显高于稳定斑块组(P<0.01),Logistic回归分析显示NLR水平是影响斑块稳定性的独立危险因素,ACI患者NLR水平明显增高,且与颈动脉粥样硬化斑块稳定性密切相关。本研究表明发生梗死的患者PLR水平和NLR水平显著高于健康对照者,且与NIHSS评分密切相关,但只有PLR是梗死发生的独立危险因素,而NLR不是。
炎细胞产生的80% Lp-PLA2会与低密度脂蛋白(LDL)结合,因此与斑块形成密切相关[16]。有研究[17]探讨Lp-PLA2与早期冠状动脉粥样硬化形成的关联,结果显示血清高水平的Lp-PLA2表达是冠状动脉粥样硬化形成的潜在危险因素。而对于缺血性脑卒中患者,Lp-PLA2水平与大血管狭窄的关系更密切[18-20]。研究显示血浆Lp-PLA2 是脑梗死的危险因素,其血清水平的高低与脑梗死的严重程度显著相关,是预测动脉粥样硬化斑块稳定程度的辅助标志物[21-23]。本研究显示Lp-PLA2水平随着梗死程度的增加而显著增加,且是梗死发生的独立危险因素。
本研究在找寻独立危险因素的基础上,进一步将标志物进行联合,得出Lp-PLA2、PLR和有无基础疾病史3个因素组成的公式,并进一步进行了验证。在诊断性验证中可以看出,联合公式可以有效提高诊断效能,其中ROC曲线下面积较单独提高0.09~0.14,敏感度提高5.9%~11.7%,特异性提高11.4%~17.1%,诊断正确率提高7.5%~13.3%,说明本联合模型较单一标志物诊断具有显著优势,适合用于脑梗死的早期监测。然而,本研究存在一定的不足,首先作为回顾性研究,结果具有一定的偏倚性;此外,该模型缺乏大样本的人群验证,其有效性还有待检验。但本研究对于脑梗死早期诊断和监测进行了更进一步的探索,为大规模的标志物筛选和组合提供了一定的借鉴。
