实时超声监测下乳腺肿物穿刺活检术的临床效果评价
2020-08-13刘玉龙许芳
刘玉龙,许芳
(内蒙古鄂尔多斯达拉特旗人民医院,内蒙古 鄂尔多斯)
0 引言
乳腺超声对于乳腺结节的良恶性判别具有重要的参考价值,是目前首选的影像学检查手段。但是超声诊断严重依赖检查者的医学知识与临床经验,能否成功取得活检组织与操作技巧有很大的关系,病理活检作为良恶性肿物诊断的金标准,对于治疗方式的选择具有决定性意义。随着介入性超声的快速发展,超声引导下自动活检技术已成为乳腺肿物诊断的重要方法,我们总结了近年来通过实时超声监测,引导穿刺乳腺肿物取活检,取得了良好的临床效果,现汇报如下。
1 资料与方法
1.1 研究对象
选取2014年9月至2019年9月我院行乳腺肿物超声检查并经手术后病理确诊病例,共计83例。患者年龄最小的21岁,最大的65岁。其中右乳腺单发肿物31例,多发肿物11例,左乳腺单发肿物24例,多发肿物8例,双侧乳腺肿物9例。肿物最大径在15~47 mm。声像图表现:71例为实性肿物,12例表现为实性及混合性肿物,边界清楚或不清楚,部分可见包膜。其中53例可在肿物周边或内部探及星点状或条状血流信号,21例伴有腋下淋巴结肿大。
1.2 设备及器械
应用GE Logiqs8高档彩超,配6~15 MHz高频探头,同时配有穿刺引导装置,使用巴德第三代可调试自动活检装置(简称活检枪)。日本八光(14G、16G)活检针。探头外套一次性无菌保护套,导向活检装置经高压灭菌,活检枪以酒精擦拭消毒。
1.3 穿刺前准备
术前检查血尿常规、出凝血时间,做好术前准备,穿刺前先实时观察病变部位、大小、形态及内部周边血流情况,确定进针点及穿刺路径。
1.4 穿刺方法
患者取平卧位或适当侧卧位,穿刺区域常规消毒,确定穿刺点,2%利多卡因局麻后,在超声引导下进针至病变表面或浅处,测定活检长度及安全范围,击发活检枪后迅速拔针,激发的过程中留取动态进针图像。并且彩超监视下清晰可见进针路径。尽量在同一穿刺点进针,以减少皮肤表面的创伤。每一病变处分别在不同部位取材2~3条组织,组织条长度15 mm或22 mm,术毕局部消毒后按压3 min,创可贴贴敷穿刺点,完成活检过程。取出的组织条放入装有10%福尔马林固定液的小瓶内,进行常规病理检查[1]。
2 结果
组织条阳性率100.0%,术前穿刺病理报告结果:乳腺癌48例,纤维腺瘤25例,增生性结节10例。手术后大体标本结果:与组织条符合率97.9% ,超声检查符合率89.5%。病人无任何不良反应,见表1、表2。
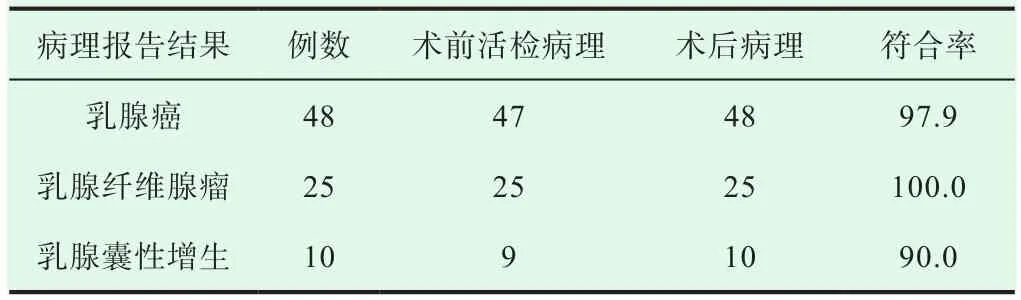
表1 83例乳腺占位性病变术前活检病理与术后病理结果比较(n, %)

表2 83例乳腺占位性病变超声诊断与术后病理诊断比较(n, %)
3 讨论
乳腺占位性病变的良恶性的判别,超声诊断有较高的敏感性及准确性,本组病例符合率97.9%,但对于不典型肿物的定性诊断还是有一定的难度,以往对乳腺占位性病变的病理诊断,国内大多数医院采用局麻手术切除或术中快速冰冻获得。也有医院采用超声引导针吸活检诊断[2],但阳性率仅为68%[3]。近几年采用细针或粗针活检取得了90%以上的阳性率[4-6]。本组采用14G粗针活检病理诊断符合率明显增高,达97.9%,1例活检与手术后病理不符,活检组织条诊断为乳腺囊性增生,与术前超声诊断符合率89.5%对比明显提高。局麻手术切除病变再做病理诊断,对于一部分恶性肿瘤患者需行二次手术,影响预后并给患者增加痛苦及费用。依靠术中快速冰冻病理诊断的患者,一方面病人医生要在手术台上等待结果,拖延不必要的手术时间,另一方面失去了术前综合治疗的机会。而且由于新鲜组织快速冰冻后发生细胞形态改变,诊断阳性率下降,超声引导下14G或16G粗针自动活检术克服了以上诸多不足因素,具有了以下优点[7-8]:(1)操作简单,易于掌握,切割组织过程在0.1 s内完成,针具在组织内停留时间短,有效避免肿瘤扩散的并发症。(2)由于超声引导,可在实时监控条件下迅速可靠地完成穿刺取材的全过程,掌握乳腺厚度与胸壁之间的距离,并对病变部位的血流情况了解清楚,活检时能够避开血管,防止出血过多[9-10]。因此避免了盲目穿刺导致的严重并发症如气胸、出血等情况的发生。术前明确病理诊断,为恶性肿瘤患者提供了综合治疗方案及手术术式制定的依据。(3)克服了针吸及细针活检取材不足,标本易被血液掺杂妨碍诊断的缺点,采用粗针保证了病理所需的组织条长度和宽度,而高速弹射又避免了组织退让。快速切割,组织边缘齐,无扭曲,破损小,组织条满意,为组织学的明确诊断提供可靠的保证。(4)当穿刺活检诊断为非典型增生或导管内原位癌时,需要手术切除。
总之,本研究资料证明,超声引导乳腺占位性病变采用14~16G粗针活检术的定性诊断,为临床外科手术术式的确定提供了非常有价值的依据。
