纳布啡复合罗哌卡因腹横肌平面阻滞强化剖宫产术后镇痛
2020-07-17韩苗华牛居辉程戌春
韩苗华,牛居辉,易 红,杨 光,程戌春,童 彬
(芜湖市第一人民医院 麻醉科,安徽 芜湖 241000)
剖宫产手术的术后急性疼痛有手术切口疼痛和子宫收缩疼痛,剧烈的子宫收缩疼痛有时使用椎管内麻醉镇痛或阿片类药物都不能减轻[1]。吴功名[2]报道纳布啡静脉注射对剖宫产术后的镇痛效果比舒芬太尼强,不仅能降低产妇产后的抑郁风险,还能减少疼痛因子分泌,乳汁中麻醉药物含量更低。Abdelhamid等[3]报道纳布啡复合局麻药用于超声引导下臂丛神经阻滞,能延长感觉和运动阻滞时间。本研究拟探讨纳布啡复合罗哌卡因腹横肌平面阻滞用于剖宫产术后镇痛的强化效果。
1 资料与方法
1.1 一般资料 本研究选择经产妇60例,单胎,足月(孕37~42周),年龄20~30岁,体质量50~80 kg,ASAⅠ~Ⅱ级,无椎管内麻醉禁忌,无妊娠合并症,无研究药物过敏史,无慢性疼痛史,无慢性胃肠溃疡史,术前凝血功能正常,腹壁皮肤无感染及破损,初产为腹壁皮肤横切口,接受术后PCIA。随机数字表法将产妇分为0.25%罗哌卡因(R组)和0.25%罗哌卡因+ 40 mg纳布啡(RN组),每组30例,均在腰硬联合麻醉下行子宫下段横式切口剖宫产术。本研究经芜湖市第一人民医院伦理委员会批准,并和经产妇及其家属签署知情同意书。
1.2 麻醉和术后镇痛方法 患者常规术前禁食禁饮,无术前用药。入室后开放静脉,常规监护吸氧,先输注乳酸钠林格注射液10 mL/kg。所有患者选择L3~4间隙行腰硬联合穿刺,蛛网膜下腔注入重比重0.5%布比卡因2.2 mL,硬膜外腔导管留置长度为4 cm向头侧置管,调整麻醉阻滞平面至T6。如果麻醉平面低于T6,予硬膜外腔导管回抽无血液或脑脊液后推注2%利多卡因5 mL。所有患者新生儿取出后10 min 给予阿扎司琼(批号为1909191,南京正大天晴制药有限公司)10 mg加氟比洛芬酯(批号为3E189H,北京泰德制药股份有限公司)50 mg静滴。本研究中所有患者均采用耻骨上横式切口。术前或术中收缩压<90 mmHg或下降超过基础值的30%时,床左倾10~15°处理或麻黄碱10 mg静脉推注,并加快输液速度。术毕拔出硬膜外导管,接PCIA泵。PCIA配方药为舒芬太尼(批号为91A09051,宜昌人福药业有限公司)100 μg加阿扎司琼10 mg总容量为100 mL,背景剂量2 mL/h,单次按压2 mL,锁定时间20 min。
1.3 腹横肌平面阻滞方法 手术结束后,所有患者均采用超声引导后路法腹横肌平面阻滞。患者取侧卧位,使用便携式超声仪将超声探头垂直于皮肤置于腋中线水平。看到清晰腹部各层结构后,逐渐将超声探头向腰椎方向后移,直至看到脊柱边缘的腰方肌时,用记号笔标记。消毒标记点及周围皮肤并铺巾,然后用无菌手套包裹涂抹耦合剂的探头,使用一次性18 G静脉穿刺针(规格1.3×48 mm,美国BD公司),采用平面内技术进针,将针尖置于腰方肌和腹横肌之间,回抽无血无气,注入2 mL生理盐水。当看见生理盐水在腰方肌和腹横肌之间筋膜扩散时,R组注射0.25%罗哌卡因(批号:21190901,成都天台山制药有限公司公司)30 mL;RN组注射0.25%罗哌卡因+ 40 mg纳布啡(批号:91J08011,宜昌人福药业有限公司)混合液30 mL。每组患者对侧同样操作注入相同药液30 mL,所有腹横肌平面阻滞均由一名高年资麻醉医生操作,术后由一名不知情的麻醉医生随访并记录。
1.4 观察指标 记录两组术中出血量及手术时间;记录两组术后2、6、12、24、48 h的静息及咳嗽疼痛VAS评分(0分为无痛;1~3分为轻度疼痛;4~6分为中度疼痛,7~10分为重度疼痛;10分为无法忍受的剧痛)。术后48 h内VAS≥4分时,首先静脉按压一次PCIA泵自控按钮。如果5 min内疼痛评分仍然≥4分时,静脉注射曲马多(批号:H20091072,Grunenthal GmbH公司,德国)100 mg进行镇痛。Ramsay镇静评分(1分,焦虑、躁动不安;2分,清醒、安静合作;3分,嗜睡、对指令有反应;4分,嗜睡、对刺激反应敏捷;5分,嗜睡、对刺激反应迟钝;6分,嗜睡、对刺激无任何反应);记录术后两组24 h内PCIA舒芬太尼使用总量及首次按压时间;术后肛门排气时间,拔除导尿管后首次排尿时间;记录阻滞穿刺部位血肿、感染、恶心、呕吐、皮肤瘙痒等不良反应的发生及对术后镇痛满意度评分。

2 结果
2.1 两组产妇基本情况的比较 两组产妇年龄、身高、体质量及术中出血量和手术时间比较差异均无统计学意义(P>0.05)。见表1。
2.2 两组产妇术后48 h VAS评分及Ramsay镇静评分的比较 与R组比较,RN组静息VAS评分在术后2、6、12 h时较低(P<0.05);咳嗽VAS评分在术后2、6、12、24 h时较低(P<0.05);Ramsay镇静评分在术后2、6、12、24 h时较高(P<0.05)。见表2。
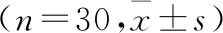
表1 两组产妇年龄、体质量等基本情况比较
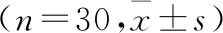
表2 两组产妇术后48 h VAS评分及Ramsay镇静评分的比较
2.3 术后24 h两组舒芬太尼总用量、首次按压镇痛泵、术后通气及首次排尿时间比较 与R组比较,RN组术后24 h PCIA中舒芬太尼总消耗量减少,距离手术结束首次按压PCIA时间延长,术后通气时间、拔出导尿管后首次排尿时间缩短,差异均有统计学意义(P<0.05);两组患者均未使用曲马多补救镇痛。见表3。
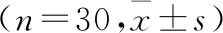
表3 两组术后24 h舒芬太尼总用量等相关指标比较
2.4 术后48 h 两组产妇术后不良反应及满意度的比较 RN组恶心呕吐及寒颤反应发生率低于R组(P<0.05);两组均未见与腹横肌平面阻滞操作引起的血肿、感染等不良反应。RN组的镇痛满意度评分高于R组(P<0.05)。见表4。
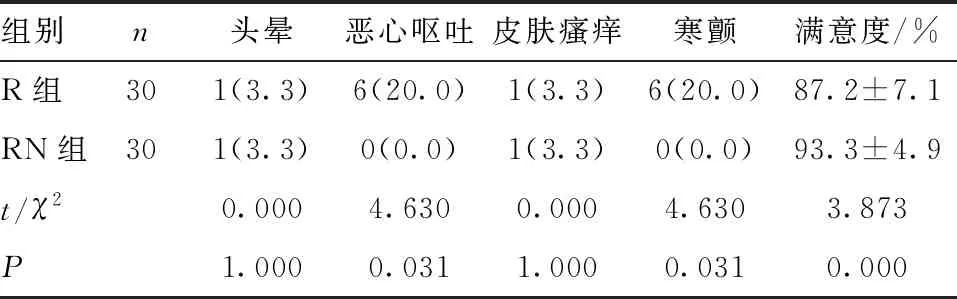
表4 两组术后48 h 产妇不良反应及满意度比较[n(%)]
3 讨论
后路法 TAP 阻滞是把药液注射在腹横筋膜与腰方肌之间,从而使药液往后扩散到达椎旁间隙,逐渐在 T4~L1 之间扩散[4]。梁晶晶等[5]研究报道后路法 TAP 阻滞比侧路法TAP阻滞可以为剖宫产患者提供更好的术后镇痛,可降低术后镇痛药的需求。因此本研究采用后路法TAP阻滞进行术后镇痛。
本研究结果发现,40 mg纳布啡复合0.25%罗哌卡因用于腹横肌平面阻滞能强化剖宫产术后的镇痛效果,比单独使用罗哌卡因镇痛效果好。这与Abdelhamid等[3]的研究结果一致。也有文献报道纳布啡复合局麻药用于蛛网膜下腔阻滞[6]和硬膜外阻滞[7-8],都能增强镇痛效果。
纳布啡为14-氢氧根吗啡衍生物,是阿片受体κ激动-μ拮抗剂。纳布啡的镇痛效能和吗啡相似,有镇静作用,但是因为其对呼吸抑制有天花板效应,皮肤瘙痒发生率更低,心血管副作用更小,现在越来越多地应用于临床[9]。
有文献报道[10]肌肉或静脉注射纳布啡对剖宫产术后进行镇痛,发现母乳和婴儿中纳布啡含量极低,因此可安全用于母乳喂养。Harold等[11]曾报道纳布啡10 mg静推,3 min后能缓解吗啡15 mg 静推所引起的奥狄括约肌痉挛。Sheila等[12]报道静脉注射10mg纳布啡能逆转硬膜外吗啡所引起的膀胱逼尿肌松弛产生的尿潴留。本研究发现纳布啡复合罗哌卡因组患者术后肛门排气时间及排尿时间早于单纯罗哌卡因组,这样有利于术后经产妇的早日快速康复。纳布啡复合罗哌卡因局部注射的强化作用,除了药物吸收后的全身作用外,是否有增强局部阻滞作用,还有待进一步研究。
综上所述,40 mg纳布啡复合0.25%罗哌卡因用于腹横肌平面阻滞能强化经产妇剖宫产术后的镇痛效果,提高患者满意度。
