同期放化疗模式下不同放疗剂量对局部晚期食管癌患者的疗效及安全性
2020-07-13李丹丹亢崇照赵芳宗朱小娟
李丹丹,亢崇照,赵芳宗,朱小娟
河南科技大学第一附属医院放疗科,河南 洛阳471000
食管癌是临床中常见的消化道肿瘤,具有较高的发病率及病死率,但各国的发病率与病死率差异较大,中国是世界上食管癌的高发国家之一。相关资料显示,中国平均每年约15万人死于食管癌,亚洲地区食管癌患者中95%为鳞状细胞癌,而欧美国家则以腺癌居多,鳞状细胞癌具有较高的局部复发率,而腺癌则更易发生转移[1]。因此,不同地区关于食管癌治疗方法及预后的研究结果亦存在一定差异。目前食管癌的首选治疗方式仍然是手术,相关研究证实,早期食管癌患者术后5年生存率可高达90%以上[2]。但多数食管癌患者就诊时已发展为局部晚期,错过了最佳手术机会,因此临床针对无法手术的患者,往往选择放疗,同期放化疗是无法手术或不愿手术的局部晚期食管癌患者的标准治疗方案之一[3]。然而不同放疗剂量治疗食管癌的疗效及安全性仍存在争议。目前中国食管癌根治性放疗多采用60 Gy的照射剂量,患者的5年生存率可达25%,但美国国家综合癌症网络 (National Comprehensive Cancer Network,NCCN)指南推荐,对于无法手术的食管癌患者,放化疗方案为常规剂量50.4 Gy放疗联合同期铂类化疗[4]。然而,国外相关研究表明,采用同步放化疗50.4 Gy与60.0 Gy的放疗剂量治疗食管癌的疗效相似,高放疗剂量并未提高食管癌患者的局部控制率及生存率[5]。但该研究开展较早,采用的是二维放疗技术,照射范围大,研究对象多为早期患者,因此同期放化疗模式下不同放疗剂量对局部晚期食管癌患者的疗效有待进一步证实。基于此,本研究探讨了适形调强放疗下不同放疗剂量联合同期铂类化疗治疗食管癌患者的疗效及安全性,现报道如下。
1 资料与方法
1.1 一般资料
选取2013年1月至2014年1月河南科技大学第一附属医院收治的局部晚期食管癌患者。纳入标准:①经病理学、影像学检查确诊为食管癌;②未接受手术治疗;③接受适形调强放疗联合铂类方案化疗;④临床分期为Ⅲ~Ⅳ期;⑤卡氏功能状态(Karnofsky performance status,KPS)评分≥70分[6];⑥病历资料及随访资料完整。排除标准:①既往具有恶性肿瘤病史;②照射剂量过低或过高(<50.4 Gy或>60.0 Gy);③非常规分割照射;④未完成治疗全部疗程;⑤合并重要器官功能障碍。依据纳入和排除标准,本研究共纳入120例食管癌患者。依据放疗剂量的不同将患者分为常规剂量组(n=68)和高剂量组(n=52)。常规剂量组中,男49例,女19例;年龄32~70岁,平均(55.69±8.41)岁;平均KPS评分为(88.15±6.87)分;肿瘤部位:颈胸上段23例,胸中下段45例。高剂量组中,男40例,女12例;年龄30~68岁,平均(55.11±6.75)岁;平均KPS评分为(88.36±7.03)分;肿瘤部位:颈胸上段18例,胸中下段34例。两组患者的性别、年龄、KPS评分、肿瘤部位比较,差异均无统计学意义(P>0.05),具有可比性。
1.2 治疗方法
两组患者均接受顺铂+氟尿嘧啶(PF)方案化疗:第1~3天,顺铂75 mg/m2;第1~5天,氟尿嘧啶450~500 mg/m2。所有患者均于放疗期间接受2个周期化疗,于放疗第1、5周实施,且化疗前做好预防过敏措施,对症使用止吐、保肝、护胃药物。
放疗方案:常规剂量组患者采用常规剂量适形调强放疗联合化疗,放疗剂量为50.4~54.0 Gy,每次1.8 Gy或2.0 Gy,高剂量组患者采用单次高剂量适形调强放疗联合化疗,放疗剂量为60.0 Gy,每次2.0 Gy。放疗靶区为食管病变及区域淋巴结累及野,以食管壁厚度>0.5 cm或不含气腔的管壁直径>1.0 cm作为标准,并参考食管钡餐造影、纤维胃镜等检查结果确定肿瘤靶区;肿瘤靶区前后左右外扩0.5 cm,上下外扩2.0 cm,并依据解剖屏障进行手工调整为临床靶区;临床靶区上下外扩1.0 cm,前后左右外扩0.5 cm为计划靶区;短径≥1.0 cm,特殊部位淋巴结长径≥0.5 cm,或淋巴结较小但其形态不规整、伴有环形强化为纵隔淋巴结肿瘤靶区;纵隔淋巴结肿瘤靶区均匀外扩0.5 cm为淋巴结临床靶区;淋巴结计划靶区则是淋巴结临床靶区外扩0.5 cm。要求95%的计划靶区接受100%以上处方剂量照射。两组患者放化疗结束后,均予以止吐、护肝、保胃等治疗,针对白细胞减少、血小板降低、放射性食管炎等症状予以对症处理。
1.3 观察指标
1.3.1 近期疗效 依据改良版实体瘤疗效评价标准评价两组患者的临床疗效:完全缓解(complete response,CR),肿瘤病灶完全消失;部分缓解(partial response,PR),肿瘤病灶最大径之和减少≥30%;疾病稳定(stable disease,SD),肿瘤病灶最大径之和减少<30%,或增加<20%;疾病进展(progressive disease,PD),肿瘤病灶最大径之和增加≥20%或出现新病灶[7]。总有效率=(CR+PR)例数/总例数×100%。
1.3.2 血清肿瘤标志物 两组患者均于治疗前及化疗2个周期后采集空腹静脉血3~5 ml,置于不含抗凝剂的试管中,静置2 h后,4000 r/min离心10 min,分离血清于-70℃低温冰箱中保存。采用酶联免疫吸附试验检测两组患者的血小板应答蛋白1(thrombospondin 1,TSP1)及血管内皮生长因子(vascular endothelial growth factor,VEGF)水平。
1.3.3 远期疗效 所有患者均进行为期5年的随访,每6个月随访1次,采用门诊、电话、走访等形式,进行超声造影、胃镜、计算机断层扫描(CT)、喉镜等检查,以末次随访时患者主诉、临床症状、胃镜检查结果及其他影像学检查结果等综合判断远期疗效。比较两组患者的3年、5年局部控制率及生存率,局部控制时间定义为治疗开始至病理证实肿瘤未得到控制或复发的时间,生存时间定义为治疗开始至患者死亡的时间。
1.3.4 不良反应 依据美国肿瘤放射治疗协作组(Radiation Therapy Oncology Group,RTOC)急性放射性损伤分级标准[8]评估两组患者的不良反应。
1.4 统计学方法
采用SPSS 22.0软件对-数据进行统计分析,计量资料以均数±标准差(±s)表示,组间比较采用独立样本t检验,组内不同时间点比较采用配对样本t检验;计数资料以例数和率(%)表示,组间比较采用χ2检验;采用Cox回归模型进行多因素分析。以P<0.05为差异有统计学意义。
2 结果
2.1 近期疗效的比较
常规剂量组患者的总有效率为51.47%(35/68),与高剂量组的55.77%(29/52)比较,差异无统计学意义(P>0.05)。(表1)

表1 两组患者的近期疗效
2.2 血清TSP 1、VEGF水平的比较
治疗前,两组患者的血清TSP1、VEGF水平比较,差异均无统计学意义(P>0.05)。治疗后,两组患者的血清TSP1水平均高于本组治疗前,血清VEGF水平均低于本组治疗前,差异均有统计学意义(P<0.05)。治疗后,两组患者的血清TSP1、VEGF水平比较,差异均无统计学意义(P>0.05)。(表2)
表2 治疗前后两组患者血清TSP 1、VEGF水平的比较(±s)
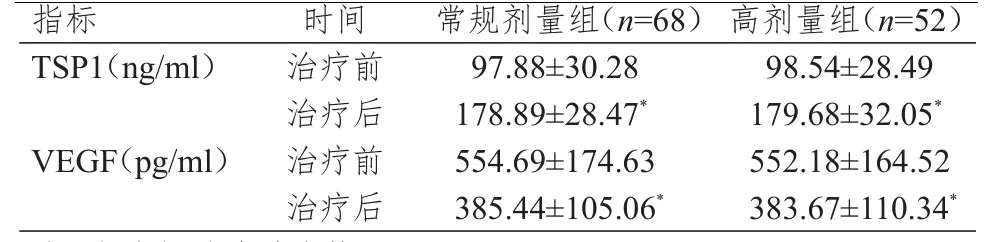
表2 治疗前后两组患者血清TSP 1、VEGF水平的比较(±s)
注:*与本组治疗前比较,P<0.05
指标TSP1(ng/ml)VEGF(pg/ml)治疗前治疗后治疗前治疗后97.88±30.28 178.89±28.47*554.69±174.63 385.44±105.06*98.54±28.49 179.68±32.05*552.18±164.52 383.67±110.34*时间 常规剂量组(n=68)高剂量组(n=52)
2.3 远期疗效的比较
高剂量组患者的3年、5年局部控制率和生存率均高于常规剂量组,差异均有统计学意义(P<0.05)。(表3)
2.4 不良反应发生率的比较
两组患者2级及以上放射性食管炎、放射性肺炎、恶心呕吐的发生率比较,差异均无统计学意义(P>0.05)。(表4)
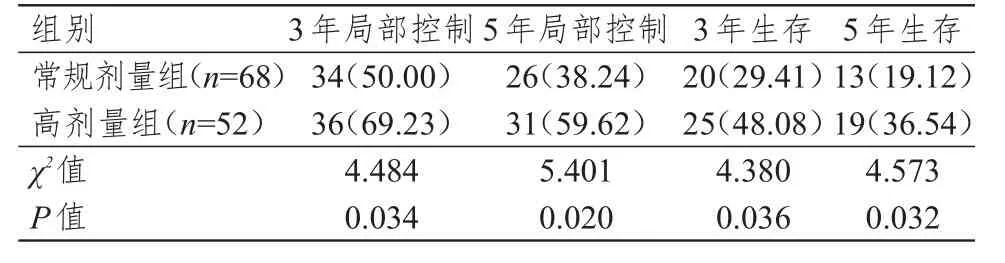
表3 两组患者 3年、 5年局部控制情况和生存情况的比较[n(%)]
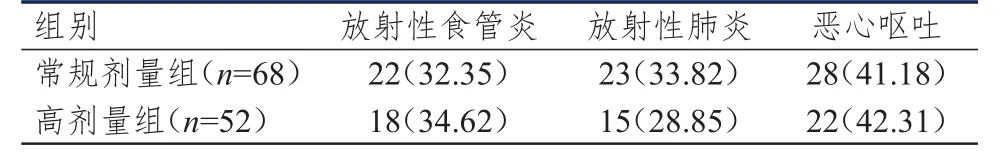
表4 两组患者 2级及以上不良反应的发生情况[n(%)]
2.5 食管癌患者预后影响因素的单因素分析
单因素分析结果显示,局部晚期食管癌患者的5年生存情况与性别、年龄可能无关(P>0.05),与KPS评分、肿瘤部位、放疗剂量、贫血程度可能有关(P<0.05)。(表5)

表5 食管癌患者预后影响因素的单因素分析(n=120)
2.6 食管癌患者预后影响因素的多因素Cox回归分析
以表5中差异有统计学意义的因素作为自变量,以食管癌患者预后作为因变量进行Cox回归分析,结果显示,同期放化疗模式下,放疗剂量、肿瘤部位、贫血程度均是食管癌患者预后的独立影响因素(P<0.05)。(表6)
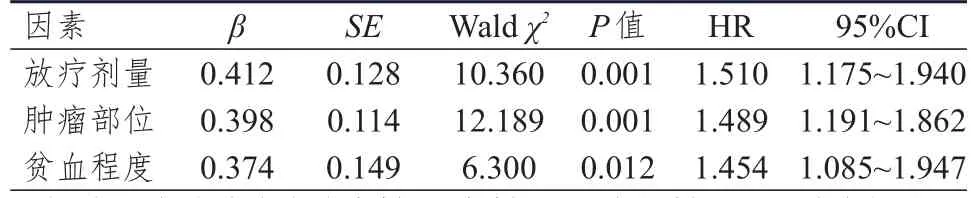
表6 食管癌患者预后影响因素的多因素Cox回归分析(n=120)
3 讨论
早期食管癌的治疗以手术为主,但该病发病隐匿,早期症状不明显,多数患者就诊时已是中晚期,局部病灶广泛且淋巴结大面积转移,甚至远处播散,此时已失去了手术机会。相关研究发现,同期放化疗能够明显提高食管癌的局部控制率及患者的远期生存率,其5年生存率可达到与手术相似的效果[9]。目前同期放化疗已被美国NCCN指南推荐为不可手术食管癌患者的标准治疗方案。但同期放化疗中的放疗剂量仍是目前临床研究的热点之一,中国放射治疗从二维技术发展至如今的三维技术,60 Gy一直是放射治疗食管癌较为经典的放疗剂量,其疗效及远期生存率与国际相关统计数据基本相符。既往研究证实,提高放疗剂量并联合PF方案化疗治疗食管癌能够明显延长患者的生存时间,提高患者的3年生存率[10-11]。推断高剂量放疗相对于低剂量放疗具有显著优势,能够使接受放化疗的患者获得生存获益,且不良反应均可耐受。而国外相关临床试验结果公布以来,中国亦不断尝试研究美国NCCN指南推荐的放疗剂量,旨在比较不同放疗剂量对食管癌患者的疗效及安全性,以期改进食管癌的临床治疗方案。
有研究将2061例接受调强放疗的胸段食管癌患者依据放疗剂量分为<60 Gy组和≥60 Gy组,结果发现,与<60 Gy组比较,≥60 Gy组患者的生存时间较长,生存率较高[12]。表明在调强放疗的基础上增加放疗剂量,能够改善局部晚期食管癌患者的生存情况。汪红艳等[13]研究分析了老年食管癌患者的临床特点及不同治疗方案的疗效,该研究纳入了143例接受单纯放射治疗或同期放化疗的老年食管癌患者,结果显示,肿瘤照射剂量≥60 Gy的患者较肿瘤照射剂量<60 Gy的患者具有更好的生存情况,其5年生存率分别为15%和0%,中位无进展生存期分别为23个月和14个月;多因素分析结果显示,放疗剂量是老年食管癌患者预后的重要影响因素,适当提高放疗剂量能够延长患者的总生存期及无进展生存期。Chen等[14]研究认为,对于无法行手术切除的食管鳞状细胞癌患者,高剂量放疗较常规剂量放疗可使患者获得更好的生存获益。
本研究结果显示,常规剂量组患者的总有效率为51.47%,与高剂量组的55.77%比较,差异无统计学意义(P>0.05),说明提高放疗剂量未能明显改善患者的近期疗效。TSP1的生物学功能复杂,相关研究报道,不同类型TSP1上不同受体的生物学效应不同[15]。但另有研究表明,TSP1可降低细胞黏附,在血管新生的各个环节均具有直接或间接作用,可抑制血管新生及肿瘤生长[16-17]。VEGF能够特异性结合血管内皮细胞,刺激血管内皮细胞增殖,促进血管内皮细胞的迁移与肿瘤细胞的转移。本研究结果显示,治疗后,两组患者的血清TSP1水平均高于本组治疗前,血清VEGF水平均低于本组治疗前,差异均有统计学意义(P<0.05)。治疗后,两组患者的血清TSP1、VEGF水平比较,差异均无统计学意义(P>0.05)。说明同期放化疗后两组患者的血清肿瘤标志物水平均改变,但两组比较并无明显差异,提示高剂量放疗较常规剂量放疗并未提高近期疗效。
本研究结果还显示,高剂量组患者的3年、5年局部控制率和生存率均高于常规剂量组,差异均有统计学意义(P<0.05)。说明常规剂量组患者较高剂量组患者预后更差,生存时间更短。同时,Cox多因素回归分析结果显示,同期放化疗模式下,放疗剂量是食管癌患者预后的独立影响因素(P<0.05)。说明高剂量放疗较常规剂量放疗可改善患者的生存情况。此外,肿瘤部位、贫血程度也是食管癌患者预后的独立影响因素(P<0.05),因此临床对于治疗期间贫血的患者应予以重视[18-19]。两组患者2级及以上放射性食管炎、放射性肺炎、恶心呕吐的发生率比较,差异均无统计学意义(P>0.05)。提示提高放疗剂量在延长患者生存时间的同时,并未显著增加不良反应。原因可能是精准的放疗技术可在保护正常组织耐受剂量的同时,适当提高放疗剂量[20]。
综上所述,与常规剂量放疗联合同步化疗相比,高剂量(60.0 Gy)放疗联合同步化疗能够提高患者的远期疗效,且未增加不可逆致死性不良反应。
