新型冠状病毒肺炎合并心血管疾病患者临床特征与预后影响因素分析
2020-07-05李爱新梁连春李侗曾黄晓婕
李爱新, 梁连春, 李侗曾, 潘 闻, 黄晓婕
(首都医科大学附属北京佑安医院, 北京 100069)
自2019年12月中国湖北省武汉市出现多起不明原因肺炎病例以来,新型冠状病毒肺炎(COVID-19)已发展成为全球公共卫生突发事件,此次疫情影响范围大,不仅在中国确诊病例数量急剧增加,在全球范围内亦迅速蔓延[1]。2020年2月13日,美国心脏病学会(American College of Cardiology,ACC)发布的一份临床公告指出COVID-19合并心血管疾病(Cardiovascular Disease,CVD)患者的死亡风险增加[2]。本研究回顾性分析首都医科大学附属北京佑安医院自2020年1月21日至2020年2月24日期间收治的30例COVID-19合并CVD患者的临床资料及转归,以期提高认识及诊疗水平。
1 对象与方法
1.1研究对象:筛选2020年1月21日至2020年2月24日首都医科大学附属北京佑安医院感染科收治的确诊COVID-19患者99例,其中30例合并CVD的患者入选本研究(占30.3%),最后随访日期为3月5日。COVID-19诊断和临床分型根据中华人民共和国国家卫生健康委员会制定的《新型冠状病毒肺炎诊疗方案(试行第六版)》[3]的诊断标准,COVID-19临床分型具体如下:①普通型:具有发热、呼吸道等症状,影像学可见肺炎表现;②重型:出现以下情况之一者:呼吸窘迫,RR≥30次/min;静息状态下,指氧饱和度≤93%;动脉血氧分压(PaO2)/吸氧浓度(FiO2)≤300mmHg(1mmHg=0.133kPa);③危重型:符合下列任一条:呼吸衰竭,且需要机械通气;出现休克;合并其他器官功能衰竭需ICU监护治疗。CVD包括明确诊断的高血压、冠心病。高血压诊断标准参考《中国高血压防治指南(2018年修订版)》[4];冠心病诊断标准参考《稳定性冠心病诊断与治疗指南》[5]。
1.2研究方法:采用回顾性研究方法,根据患者的临床结局分为存活组和死亡组。本研究经首都医科大学附属北京佑安医院伦理委员会批准。因考虑为回顾性研究,故在回顾性收集资料时放弃了每位患者的知情同意书。
1.3观测指标:查阅患者资料,收集患者人口学资料、流行病学史、基础疾病、临床特点、入院48h内的实验室检测指标和肺部CT以及治疗和合并症情况等。实验室检测指标具体如下:①血常规:白细胞计数(WBC)、中性粒细胞计数(N)、淋巴细胞计数(L)、中性粒细胞/淋巴细胞比值(NLR)、血红蛋白(HGB)、血小板(PLT);②生化全项:丙氨酸氨基转移酶(ALT)、天冬氨酸氨基转移酶(AST)、总胆红素(TBil)、直接胆红素(DBil)、白蛋白(ALB)、血肌酐(CRE)、肌酸激酶(CK)、钾(K)、钠(Na)、氯(Cl)、C反应蛋白(CRP);③心肌酶谱:肌酸激酶同工酶(CK-MB)、肌红蛋白(MYO)、肌钙蛋白I(TNI);④乳酸(LA);⑤凝血项:凝血酶原时间(PT)、凝血酶原活动度(PTA);⑥降钙素原(PCT);⑦动脉血气分析:pH值、二氧化碳分压(PCO2)、动脉氧分压(PaO2)、血氧饱和度(SPO2)。

图1 新型冠状病毒肺炎合并心血管疾病
患者年龄分布情况
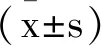
2 结 果
2.1临床资料:本组30例患者中普通型11例,重型9例,危重型10例,重型、危重型患者所占比例63.3%。其中男性14例,女性16例,男女比例1:1.14。年龄范围46~94岁,平均年龄(71.1±13.2)岁,患者年龄分布见图1。危重型患者的平均年龄显著高于普通型及重型患者,差异有统计学意义(P<0.05)。确诊天数0~14d,中位确诊时间5d;病程2~14d,中位病程时间5d。30例患者中有湖北地区旅居史10例(33.3%);与新型冠状病毒肺炎患者有密切接触史16例(53.3%);聚集性发病病例22例(73.3%)。30例患者中有12例(40.0%)至少存在一种基础疾病,危重组患者合并脑血管疾病、慢性阻塞性肺疾病的比例显著高于普通型及重型患者(P均<0.05),见表1。所收集的30例COVID-19合并CVD患者的临床表现中,以发热最为常见,大部分患者有咳嗽咳痰、呼吸困难的症状,本组病例中观察到肌肉酸痛、鼻塞流涕症状较少。入院时患者平均体温(38.4±0.8)℃,发热中位时间3.0(1.0,7.5)d。重型患者出现呼吸困难的比例显著高于普通型(P<0.05)。

表1 新型冠状病毒肺炎合并心血管疾病患者临床资料
2.2实验室检测指标:本组30例患者中观察到外周血WBC减低5例(16.7%),L减低24例(80.0%),2例(6.7%)出现PLT减少。11例(36.7%)患者出现ALT的升高,最高为179U/L;13例(43.3%)出现AST升高,最高为252U/L;27例(90.0%)患者出现不同程度的ALB下降;27例(90.0%)患者出现CRP升高,最高为169.9mg/L。21例(70.0%)出现PTA下降;7例(23.3%)出现了心肌酶谱的升高。危重型患者L、PaO2、SPO2显著低于普通型患者,而NLR、CRP、心肌酶谱则显著高于普通型患者,差异有统计学意义(P均<0.05),余指标差异均无统计学意义(P均>0.05),见表2。

表2 新型冠状病毒肺炎合并心血管疾病患者实验室检测指标
2.3影像学特征:30例患者中29例进行了肺部CT检查,磨玻璃密度影(GGO)是COVID-19的基本CT征象,其他征象包括网格影、纤维索条影、“铺路石”征及结节影,其中肺内以双侧受累(27/29,93.1%)、多肺叶病变(≥3个肺叶)(25/29,86.2%)居多。10例(34.5%)出现胸腔积液,15例(51.7%)出现胸膜增厚,4例(13.8%)出现纵膈淋巴结肿大。
2.4治疗情况及合并症:7例接受了抗病毒治疗(洛匹那韦/利托那韦口服和/或干扰素雾化),17例给予了糖皮质激素,10例患者因考虑合并细菌感染给予了抗生素治疗,29例接受了中药治疗。治疗过程中针对基础疾病给予降血压、控制血糖、冠心病二级预防以及对症支持治疗。部分危重患者接受了高流量吸氧、机械通气、体外膜肺氧合治疗以及连续性肾脏替代治疗(分别12例、4例、2例和2例)。本组30例患者中并发急性呼吸窘迫综合征7例、休克5例(其中感染性休克2例,心源性休克3例)、急性心肌损伤11例、急性肾损伤9例、中毒性肝损伤19例。重型、危重型患者接受糖皮质激素、抗生素、白蛋白治疗以及各种合并症的发生率均明显高于普通型患者,差异有统计学意义(P均<0.05),见表3。

表3 新型冠状病毒肺炎合并心血管疾病患者治疗情况和合并症n(%)
2.5转归情况:截止2020年3月5日治愈出院23例,在院3例,死亡4例。死亡组患者年龄、NLR、Na、TnI以及并发急性呼吸窘迫综合征、休克、急性心肌损伤的比例显著高于存活组(P均<0.05),见表4。

表4 新型冠状病毒肺炎合并心血管疾病患者的转归情况[n(%),M(P25,P75)]
3 讨 论
尽管COVID-19的临床表现以呼吸道症状为主,但有部分病例出现严重的心血管系统损害。另外,也有部分病例合并心血管系统基础疾病,导致患者的死亡率增加。有相关研究表明,COVID-19有30%~45%的患者合并CVD[6,7],且合并CVD等慢性疾病的COVID-19患者,可能面临更高的发展为重症或死亡的风险,故应重视这一部分患者的诊治。目前有关COVID-19合并CVD的研究报道较少,因此,了解COVID-19合并CVD的临床特征及转归,采取及时有效的治疗措施,对改善患者预后、降低病死率有重要意义。
从我院收治情况看,COVID-19合并CVD的比例为30.3%,未见性别差异,COVID-19合并CVD重型、危重型患者的比例明显升高,且危重型患者的平均年龄显著高于普通型及重型患者,死亡组患者的平均年龄明显高于存活组。首先从我国高血压、冠心病患者的比例看,高血压、冠心病的患病率分别为23.2%和3.8%[8],中老年人群尤其是合并高血压和/或冠心病等基础疾病者在COVID-19患者中构成比较高,这可能与群体本身具备较大的人口基数有关。在《新型冠状病毒感染的肺炎诊疗方案(试行第四版)》中也曾指出,患有基础疾病的老年人更易感染2019-nCoV,且一旦感染易发展为重症,COVID-19合并心血管基础疾病会加重原有肺炎的病情,使得重症肺炎的发生率增高。Yang等[9]学者的研究表明年龄是疾病进展以及预后的重要影响因素,这可能是由于高龄患者免疫功能低下或合并更多的基础疾病所致,导致患者并发更严重的合并症。然而本研究中,虽然危重组患者合并脑血管疾病、慢性阻塞性肺疾病的比例显著升高,但这可能并不是该类患者预后的危险因素。
COVID-19合并CVD患者的实验室检查方面,患者入院时的WBC多正常,但L普遍减少,危重型患者L明显下降、NLR则明显升高,死亡组患者NLR明显高于存活组,提示NLR值可以作为疾病严重程度以及预后评估的一个直观评判指标。既往就有文献报道中东呼吸综合征病毒(MERS-CoV)导致急性心肌炎并导致心衰的病例[10],新型冠状病毒和MERS-CoV具有类似的致病性,其感染导致的心肌损伤无疑增加了病人治疗的难度和复杂性。本研究中,危重型患者入院时的心肌酶谱即显著高于普通型患者,死亡组患者TNI水平显著高于存活组,表明一旦合并心肌损伤,往往提示病情严重或预后不良。本研究中亦看到绝大部分患者出现炎症指标CRP水平升高以及低氧血症,尤以重症患者为著。重症患者更多出现合并症,出现急性呼吸窘迫综合征、休克、急性心肌损伤后该类患者的死亡风险明显增加,研究结果为COVID-19对CVD患者可能产生的影响提供了直接的临床证据。
另外值得注意的是,本组研究中死亡组患者的血钠水平显著高于存活组。既往研究表明,合并高钠血症时患者临床结局差[11],且高钠血症是多种疾病预后的独立危险因素[12],由于本组人群的特殊性,可能本身存在钠的摄入偏多,另外因发热、低氧等情况,不显性失水增加,使得机体处于脱水状态,加重了高钠血症的影响以及临床不良结局的发生,故应重视对该患者的电解质异常的监测及处理。
本研究有一定的局限性,由于这是一个单中心、回顾性研究,病例数有限且阳性结局病例数少,所以无法评估各影响因素对临床转归的独立作用;此外本研究仅关注了疾病的起点和终点,尚缺乏对疾病进展的动态观察。总之,COVID-19合并CVD患者是一个特殊群体,病情重且预后欠佳,临床医师应提高重视。
