新型冠状病毒肺炎T淋巴细胞亚群变化的临床分析
2020-07-02黄河颂丁晓娟杨文超张梦云肖静静
伍 伟, 黄河颂, 俞 桥, 丁晓娟, 杨文超, 张梦云, 刘 琳, 肖静静, 张 勇
(中国人民解放军中部战区总医院中西医结合科, 湖北 武汉 430070)
新型冠状病毒肺炎(Corona Virus Disease 2019,COVID-19)是由新型冠状病毒感染而导致的急性呼吸道传染病,该病自2019年12月于武汉爆发,并扩散至全国[1]。由于发病机制尚不明确,且无特效药物治疗,该疫情给我国群众生命、健康造成重大威胁和损失。我们在临床工作中发现,患者T淋巴细胞亚群变化较大,因此研究T淋巴亚群,及时发现病情变化,早期指导临床有一定意义。
1 资料与方法
1.1一般资料:收集2020年1月17日至2020年2月20我科住院、资料齐全的新型冠状病毒肺炎患者88例设为观察组。其中女18例、男70例,年龄20~91岁,平均年龄49.500(33.000,65.250)岁。纳入标准:符合2020年《新型冠状病毒肺炎诊疗方案(试行第七版)》关于新型冠状病毒肺炎诊断标准[1]。排除标准:①排除上呼吸道感染、流感病毒、腺病毒、呼吸道合胞病、支原体衣原体、柯萨奇病毒、巨细胞病毒感染;②排除血管炎、皮肌炎和激化性肺炎等。临床分型[1]:普通型:具有发热、呼吸道等症状,影像学可见肺炎表现。重型:符合下列任何一条:①出现气促,RR≥30次/min;②静息状态下,指氧饱和度≤93%;③动脉血氧分压/吸氧浓度≤300mmHg;肺部影像学显示24~48h内病灶明显进展大于50%者按重型管理。危重型:符合一下情况之一者:①出现呼吸衰竭,且需要机械通气;②出现休克;③合并其它器官功能衰竭需ICU监护治疗。同时选取健康体检人群30例为对照组,其中男性20例,女性10例,年龄24~75岁,平均年龄51.233±15.401岁。观察组、对照组两组在性别、年龄方面差异无统计学意义(P>0.05)。
1.2研究方法:利用流式细胞仪检测T淋巴细胞亚群,分析CD4+绝对数、CD4+百分比、CD8+绝对数、CD8+百分比、CD4+/CD8+比值。检验指标由中部战区总医院实验室完成。
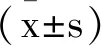
2 结 果
2.1观察组、对照组T淋巴细胞亚群比较:观察组外周血CD4+、CD8+绝对数较对照组明显降低,组间比较差异有统计学意义(P<0.01),但CD4+百分比、CD8+百分比以及CD4+/CD8+比值两组间差异无统计学意义(P>0.05),见表1。

表1 两组T淋巴细胞亚群比较
2.2观察组不同疾病组CD4+和CD8+情况:88例患者67例(76.13%)CD4+T绝对数降低,最低值52个/μL;65例(73.86%)CD8+T绝对数降低,最低值54个/μL。普通型、重型、危重型三组CD4+、CD8+T细胞绝对数方面比较差异有统计学意义(P<0.01),见表2。

表2 入院时不同组别T淋巴细胞亚群比较
*普通型分别与重型、危重型比较差异有统计学意义P<0.01或0.05,重型与危重型比较差异无统计学意义P>0.05
2.3T淋巴细胞亚群与疾病程度相关性分析:CD4+、CD8+T细胞绝对数与疾病轻重程度呈负相关,差异有统计学意义(rs分别为-0.328、-0.394,P<0.01)。
2.4CD4+、CD8+T细胞绝对数水平预测疾病是否加重的ROC曲线分析:结果表明CD4+、CD8+绝对数预测疾病加重的曲线下面积(AUC)分别为0.688、0.716,95% CI分别为(0.577~0.799,0.610~0.823),最佳临界值分别为362个/μL、222个/μL。(见表3、图1)

表3 CD4+ CD8+曲线下的面积及最佳临界值

图1 CD4+、CD8+T细胞绝对数水平预测疾病是否加重的ROC曲线
3 讨 论
COVID-19是由新型冠状病毒感染而导致的急性呼吸道传染病,新型冠状病毒属于β属冠状病毒,其基因特征与SARS-COV和MERS-COV有明显区别,目前对其发病机制尚未明确[1]。已有研究表明COVID-19患者具有严重免疫异常和细胞因子释放综合征的风险[2],外周血CD4+和CD8+ T细胞数量显著减少,CD4+ T细胞中高促炎性CCR6+Th17的浓度增加,CD8+ T细胞含有高浓度的细胞毒颗粒,说明T细胞过度活化,部分原因是严重的免疫损伤[3]。同时DIAO[4]研究发现,COVID-19患者的总T细胞、CD4+、CD8+T细胞明显减少,T细胞数与血清IL-6、IL-10和TNF-α浓度呈负相关,随着患者从前驱期到明显症状期,T细胞PD-1和Tim-3表达增加,进一步提示T细胞衰竭。而恢复期患者IL-6、IL-10和TNF-α浓度降低,T细胞数恢复。在症状恢复前,血液中检测到抗体分泌细胞、滤泡辅助性T细胞、活化的CD4+和CD8+T细胞以及IgM/IgG SARS-CoV-2结合抗体。这些免疫变化在症状完全缓解后至少持续7d,表明COVID-19中存在大量抗病毒免疫[5]。
本研究发现新型冠状病毒肺炎患者CD4+、CD8+T绝对数较健康对照组明显降低,表明患者免疫系统受到损害。同时普通型、重型、危重型患者间CD4+、CD8+T绝对数差异有统计学意义,CD4+、CD8+绝对数越低表明病情越重,且T细胞绝对数与病情呈负相关,与上述文献报道一致。同时通过ROC分析表明CD4+、CD8+绝对数可用于评估疾病轻重程度,CD4+、CD8+绝对数分别以362个/μL、222个/μL为临界值,低于临界值提示疾病可能出现加重的风险。说明免疫调节在病情的发展过程重起到非常重要作用[6]。然而COVID-2019造成CD4+T、CD8+T下降的确切机制仍不明确。随着世界范围内COVID-19的流行,新的遗传学和临床证据表明COVID-19与SARS、MERS有着相似的途径。目前研究表明,Th1型反应是成功控制SARS-CoV和MERS-CoV的关键,对COVID-2019也可能是如此[7]。文献报道SARS-CoV感染可导致CD4和CD8下降[8],COVID-19是否和SARS-CoV感染导致CD4和CD8下降机制相似,如与CD25、CD28和CD69的表达、适应性免疫反应的延迟发展、抗原递呈细胞(APC)功能的改变和DC迁移的受损、活跃的I型干扰素反应,以及正常应激反应引起的高水平糖皮质激素等相关,还需进一步研究分析。
综上所述,COVID-2019外周血CD4+和CD8+ T细胞绝对数减少提示免疫功能受损,可能有助于预测疾病的发展和预后,以及指导临床的治疗。
