经脐单孔腹腔镜阑尾切除术联合加速康复外科治疗急性阑尾炎的可行性研究
2020-07-04陈柳祥滕范武谌小丰
陈柳祥, 滕范武, 谌小丰
阑尾炎是普外科最常见的急腹症,对于非复杂性阑尾炎,保守治疗常常是治疗的选择之一[1,2]。但对于化脓性及坏疽性的急性阑尾炎,采取手术处理,并且术后并发症在复杂疾病中很常见[3],尤其是传统的开腹阑尾切除术[4]。腹腔镜阑尾切除术作为微创技术的一种,不少文献的结果显示腹腔镜阑尾切除术在取得和开腹阑尾切除术相近的良好治疗效果的同时,美容效果更优,术后恢复更快。经脐单孔腹腔镜辅助下阑尾切除术(transumbilical single⁃incision laparoscopic⁃assisted appendectomy,TSLAA)是指通过单脐切口进行阑尾“体外”切除[5],具有较低的住院成本、较低再入院率和术后并发症[6,7]。本科自2015年将加速康复外科(enhanced recovery after surgery,ERAS)应用于传统多孔法腹腔镜下阑尾切除术,比较采用ERAS方案的TSILA和传统腹腔镜阑尾切除术(laparoscopic appendectomy,LA)的疗效差异及可行性。
1 研究对象与与方法
1.1 研究对象
回顾性分析2017年1月至2019年10月期间于中山市隆都沙溪医院外科按接受腹腔镜下阑尾切除术的急性阑尾炎患者,患者围手术期接受ERAS的流程处理。急性阑尾炎的诊断主要根据临床病史、体格检查、实验室检查和影像学检查。影像学检查包括计算机断层扫描(CT)或阑尾彩超。将无法耐受腹腔镜手术、妊娠期阑尾炎、小切口开腹下阑尾切除术、BMI>28、复杂性阑尾炎等患者排除于本研究之外。复杂性阑尾炎包括:①既往有腹部大手术史;②术前影像学检查提示阑尾穿孔或阑尾脓肿。最终纳入139例患者纳入本研究中。根据手术方式的不同,将139例患者分为TSLAA组(47例)和LA组(92例)。
1.2 治疗方法
1.2.1 围手术期抗生素治疗 患者住院期间常规使用静脉抗生素抗感染,如出院前炎症指标仍是异常高值,出院后口服抗生素。最常用的抗生素组合是二代头孢类抗生素(头孢呋辛)和甲硝唑的组合。第三代头孢类抗生素(头孢曲松或头孢噻肟)常用于复杂性阑尾炎或阑尾炎症严重的患者。如果患者对头孢菌素类抗生素过敏,则给予左氧氟沙星或环丙沙星治疗。视具体情况选择是否开具口服抗生素出院。
1.2.2 围手术期加速康复外科措施 参照既往本院外科的ERAS措施[8],术前ERAS措施包括:①术前宣教,详细介绍ERAS围手术期管理及术前、术中、术后需要注意的情况;②术前禁食,如手术等待时间预计超过2小时,可术前2小时口服5%GNS250 mL。
术中措施包括:①麻醉过程使用麻醉半衰期短的药物;②术中控制液体入量,减少大量补液;③术中多模式防止患者低体温状态,如手术室室温控制(21~25℃)、术中采用加温毯、术中输注加热液体、术中冲洗液体加温、裸露部位注意保暖、术后送患者时注意保暖;④术后不常规放置腹腔引流管;⑤切口皮内可吸收线缝合,无需拆线。
术后措施包括:①多模式镇痛方案,术后切口“罗哌卡因”切口封闭、非甾体类镇痛药(静脉或口服);②术后早期进食进饮,术后6小时后饮水,如无腹胀腹痛不适,逐渐过渡至清流、半流、普食;③术后早期拔除尿管或术中不留置尿管;④术后早期下床活动,如术后6小时于床上翻身,术后第一天在家属陪同下床活动,循序渐进,由近而远地活动。
1.2.3 治疗方法 LA组和TSLAA组腹腔镜操作的腹腔镜主机系统选用史赛克内窥镜摄像1088i,光源系统选用史赛克X8000,气腹系统选用史赛克40 L。
LA组采用传统的腹腔镜阑尾切除方法,分别在脐下1 cm、左侧“反麦氏点”及耻骨联合上3 cm处置入12 mm、12 mm及5 mm套管针,予电凝钩及丝线结扎相结合的方法处理阑尾系膜,裸化阑尾根部后,分别予丝线缝扎阑尾残端,后予荷包缝合包埋阑尾残端。阑尾予腔镜套保护后,延长脐下切口并取出标本。
TSLAA组的手术医生均独立完成LA手术超过50例,独立完成10例TSLAA手术后方入组本研究。TSLAA组在肚脐充分消毒后,经肚脐作一1.5 cm的环形切口,置入切口保护器后外接手套分别置入12 mm及5 mm套管针后,采用Trendelenburg和左侧倾斜15度体位,予电凝钩游离盲肠直至可将阑尾游离并经正中肚脐切口保护器提出腹腔外。采用经典的阑尾切除方法,腹腔外分别处理阑尾系膜、阑尾残端及阑尾残端包埋。
1.3 统计学处理
采用SPSS 20.0软件统计包(SPSS 20.0,Chi⁃cago,IL,USA)进行统计分析。定量资料以均数±标准差的形式表示,两组患者间的资料比较采用t检验。定性资料以数值(百分比)的形式表示,组间的比较采用χ2检验或Fisher's精确检验。定义P<0.05为研究分析具有显著的统计学差异。
2 结果
2.1 一般资料比较
TSLAA组与LA组的患者年龄相仿,在性别构成、是否罹患基础疾病、阑尾炎的病理类型方面比例相似,均未见明显的统计学意义(P>0.05),具体资料详见表1。但TSLAA患者的BMI显著低于LA组,平均值分别为22.6和24.3,差异具有显著的统计学意义(P<0.05)。TSLAA组的腹痛持续时间亦明显少于LA组(19.5 hvs23.5h),亦具有显著的统计学意义(P<0.05)。TSLAA组的平均手术时间和平均出血量分别为58.3 min和32.0 mL,尽管略高于LA组的54.6 min和28.5 mL,但并无统计学差异。
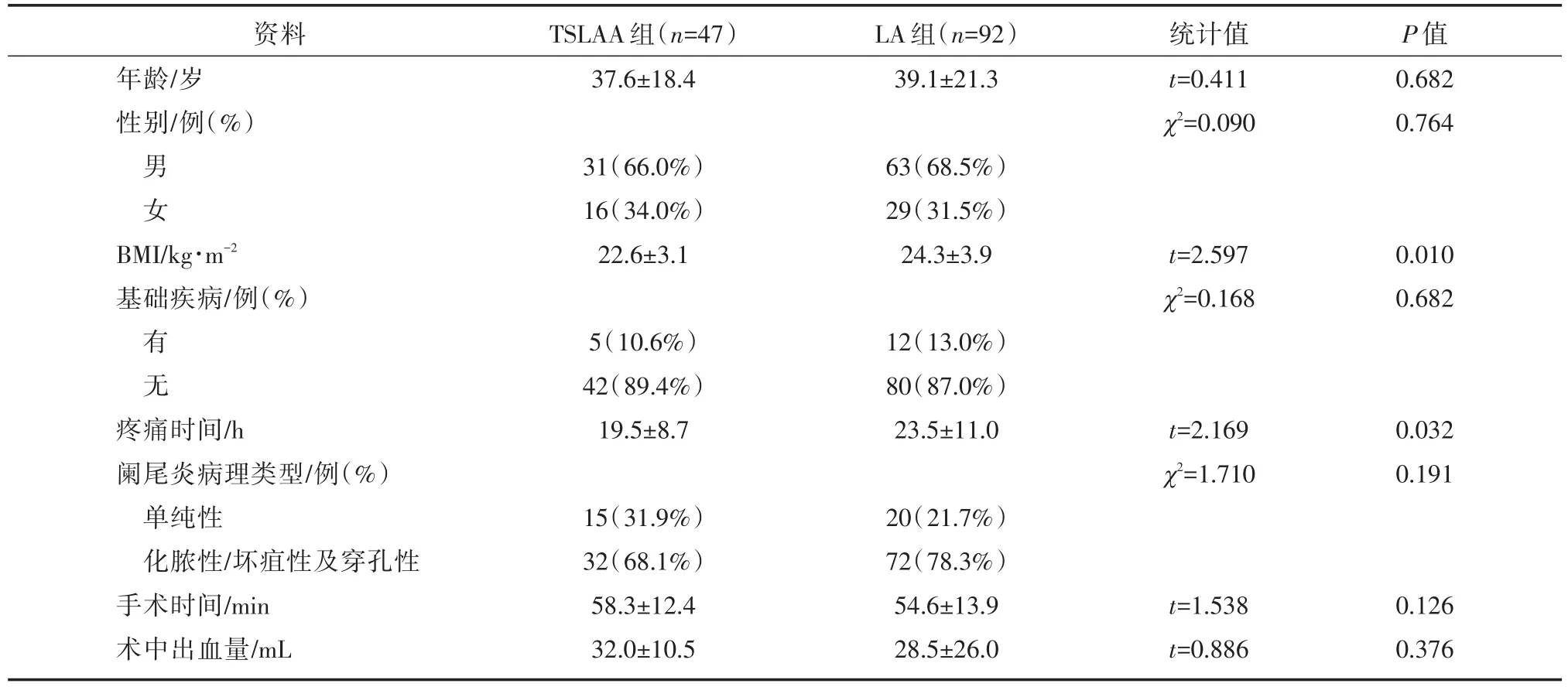
表1 TSLAA组与LA组患者的一般资料
2.2 术后情况比较
TSLAA组与LA组患者在术后均遵循ERAS的术后康复措施,术后胃肠功能恢复(肛门排气、肛门排便)、恢复半流时间、早期下床时间、术后疼痛控制均取得较佳的效果。比较TSLAA组与LA组患者,在术后肛门排气时间、术后肛门排便时间方面无明显差异。两组患者术后恢复半流时间和下床活动时间亦相近。术后住院时间平均分别为4.8天和5.2天,差异未见统计学意义。在术后疼痛方面,TSLAA组和LA组在术后第一天的疼痛评分相仿,但TSLAA组的患者术后第二天和术后第3天的疼痛评分明显优于LA组。尽管TSLAA组和LA组的满意度均超过90,但TSLAA组的满意度明显高于LA组,平均分别为93.7分和91.5分。具体资料详见表2。
两组患者术前C反应蛋白的比较详见表3。尽管LA组术前的C反应蛋白的平均值高于TSLAA组(116.9 mg/L vs 104.3 mg/L),但无明显的统计学差异。两组患者术后第1天及术后第3天的C反应蛋白比较亦未见显著的统计学差异(P>0.05)。
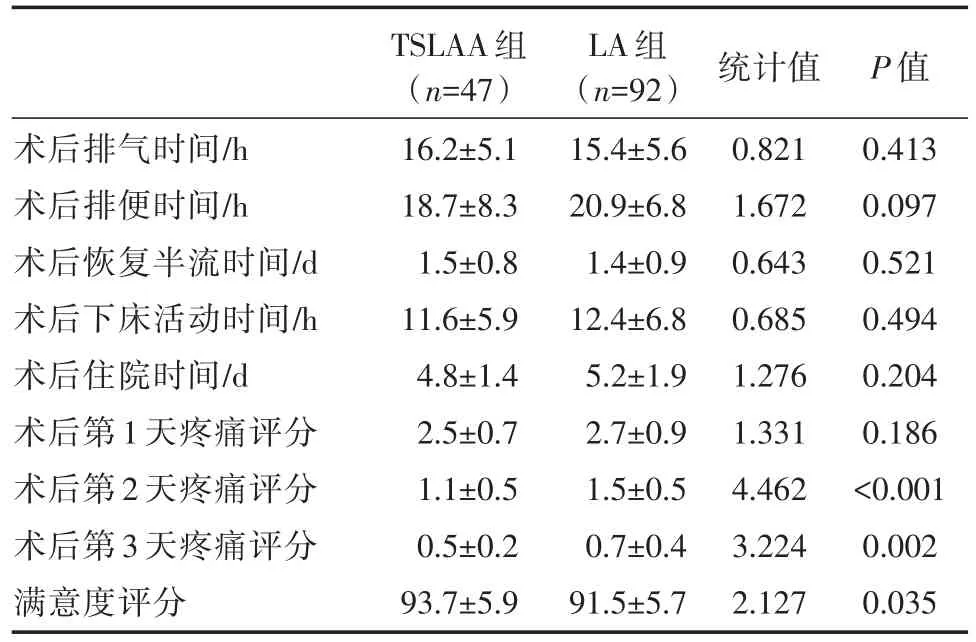
表2 TSLAA组与LA组术后恢复情况
2.3 两组并发症比较
TSLAA组与LA组患者围手术期并发症的资料详见表4。TSLAA组的总体并发症、感染性并发症、非感染性并发症的发生率分别为8.5%、4.3%、4.3%,TLA组则分别为9.8%、5.4%、6.5%,两组资料的比较均未见显著的统计学差异。在感染性并发症方面,两组患者均无术后阑尾残端粪瘘的发生,其中腹腔感染、切口感染、肺部感染及泌尿系统感染方面亦无显著的统计学差异。在非感染性并发症中,无论是切口脂肪液化或术后肠梗阻两组患者亦均未见显著的统计学差异。TSLAA组仅有1例术中因回盲部分离困难改为LA,无术中中转开腹。LA组亦无中转开腹的病例。
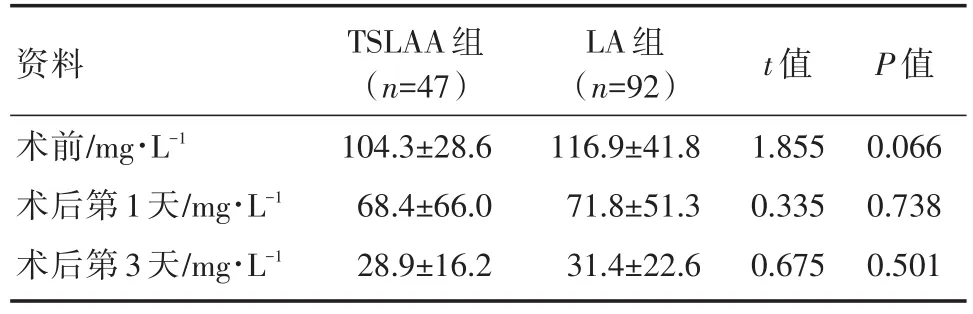
表3 TSLAA组与LA组围手术期C反应蛋白变化
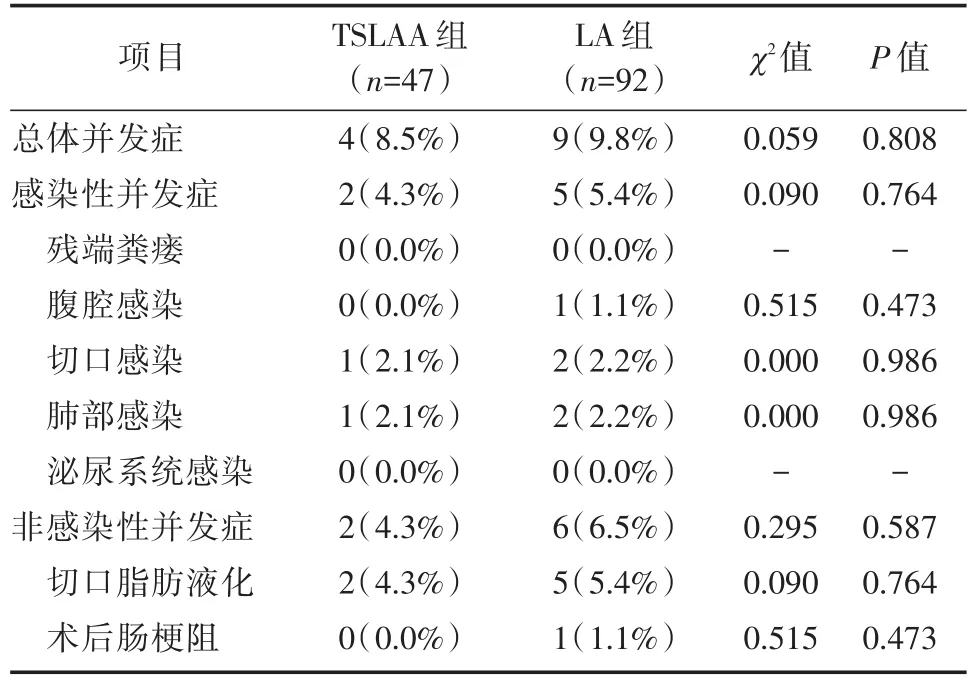
表4 TSLAA组与LA组围手术期并发症比较[例(%)]
2.4 两组手术费用比较
在经济效益方面,TSLAA组的患者术中费用和围手术期费用平均分别为5863.4±562.9元和8653.5±883.1元,LA组则分别为6354.3±662.4元和9251.6±1035.1元,TSLAA组的患者无论是术中费用或围手术期费用均显著低于LA组,差异均具有统计学意义(t=4.341,P<0.001;t=3.381,P<0.001)。
3 讨论
随着腹腔镜技术的普及,腹腔镜下阑尾切除术因其具有创伤小、观察视野开阔、冲洗引流充分、术后疼痛轻、恢复快、术后伤口感染率低等优势,明显加快了患者术后的康复速度,逐渐取代开腹下阑尾切除术,被越来越多的医院单位所采用。目前传统的腹腔镜下阑尾切除术多采用多孔法(3孔或以上)进行腹腔镜操作,术后腹壁存在数个穿刺孔疤痕,美容效果不佳。因此临床上逐渐开展了悬吊式经脐缘两孔法以及经脐单孔腹腔镜法的腹腔镜下阑尾切除术。单孔腹腔镜目前已在一些外科手术中被提议作为传统多孔腹腔镜的替代治疗方式,如胆囊切除术、结肠肿瘤或胃肿瘤,在保证疗效和安全性的前提下,采用更微创和更美容的手术方式。手术利用脐部的天然凹陷和生理瘢痕,在脐部做切口,愈合后能良好的遮掩瘢痕,从而达到了无疤痕效果,因此具有腹壁无明显瘢痕、术中出血量少、肛门排气时间早等优势[8,9]。St Peter SD[10]的报道认为,单孔腹腔镜阑尾切除术可延长手术时间,增加手术费用,但这些微小的差异可能与临床无关。另外,单孔腹腔镜下阑尾切除术的技术难度较高、学习曲线长所致[11]。
单脐切口在腹腔镜下将阑尾“移出”体外,并经脐切口在“体外”进行切除,TSLAA术在在充分利用腹腔镜视野开阔和操作便利的优势,只需要在术后几乎看不见的脐窝内开一个小切口,在腹腔镜下将阑尾和盲肠的腹膜附着点进行分离,通过经脐切口将阑尾“体外”化,同时结合传统开腹阑尾切除术的优点,如速度快、花费低、阑尾残端处理确切可靠。我们的经验显示单孔腹腔镜下将阑尾和盲肠的腹膜附着点进行分离的技术难度远低于SLA中在单孔器械中结扎阑尾系膜和处理阑尾残端。在本研究中,TSLAA和TLA组阑尾炎患者的基本情况相似,但TSLAA组的患者BMI较低、腹痛持续时间较短,可能与术者拟行TSLAA存在选择偏倚有关。值得关注的是,尽管两组患者都纳入围手术期ERAS措施,两组患者在术后胃肠功能恢复、进食情况、术后并发症方面未见明显差异,但术后TSLAA组无论是术中费用或围手术期费用均明显低于TLA组,且患者术后疼痛较轻,显著体现在术后第2天和第3天的疼痛评分上,这可能是TSLAA组患者满意度较高的原因。
尽管TSLAA的有效性和安全性得到保障,但术者仍认为TSLAA需要把握严格的适应征。对回盲部黏连严重、阑尾根部固定不易分离者,阑尾经脐孔提出腹腔镜外切除困难者,并不推荐TSLAA,而应选择TLA。如术者对回盲部解剖不熟悉,亦不建议TSLAA;特别需注意勿损伤及保护右侧输尿管。如手术难度系数大,不应强求TSLAA,而应保证手术安全性而选择TLA。
本研究亦有些不足之处。第一,本研究是一个单中心、较小样本的回顾性分析,结果的可靠性尚需大规模的前瞻性随机对照试验以验证。第二,如之前所述,本研究存在一定程度上的选择偏倚,因手术方式的选择主要根据术者的经验和对病情的了解。第三,本回顾性分析并未涉及术后美容指标。第四,由于本组样本量不大,无法对非复杂性阑尾炎和复杂性阑尾炎进行两组资料的分层分析。
总而言之,TSLAA因其安全、手术时间短、有效、费用低廉,可作为急性阑尾炎TLA的另一种替代的手术方式,适用于基层医院的开展,但尚待大规模的前瞻性研究验证其有效性及安全性。
