甲状腺乳头状癌的MSCT诊断价值
2020-07-04蔡静
蔡 静
(睢宁县中医院影像科 江苏 睢宁 221200)
甲状腺乳头状癌(PTC)在甲状腺恶性肿瘤中占比约为60%~70%,且其发病率仍呈现逐年上升的趋势[1]。由于良恶性结节的影像学特点存在交叉、重叠情况,因此,早期发现结节对采取恰当的治疗方案及患者预后具有重要意义。现报道如下。
1 资料与方法
1.1 一般资料
选取2018年1月—2020年1月,在我院治疗的60例PTC 患者,共发现结节89个,所有患者均已经手术病理证实,临床及影像学资料完整。男性34例,女性26例,年龄31 ~77岁,平均(48.75±12.32)岁。
1.2 方法
所有患者均接受MSCT检查,使用仪器:飞利浦16 排螺旋CT机。参数设置:管电流600mA,扫描野10cm×10cm,球管旋转速度0.8s/rot,层间0.8mm,层厚0.8mm,螺距0.984:1,取得扫描图像。检查时,患者采取仰卧位,头部尽量后仰,充分暴露颈部,肩部尽量下沉,减少肩部硬化伪影的干扰。扫描前,指导患者正确呼吸、屏气方法,禁止吞咽。扫描范围为下颌部到颈根部,若肿瘤向胸内延伸,或需要了解纵隔淋巴结情况,则适当扩大扫描范围。随后使用对比剂碘海醇,左肘静脉注射,进行增强扫描,浓度0.3g/mL,流速3.0mL/s,剂量1.0~1.5ml/kg。动脉期为25s,静脉期为50s。
1.3 评价标准
分析患者的病灶影像特征,包括病灶数量、大小、形态,病变边缘特征,钙化灶形态及分布,强化方式以及周围淋巴结肿大情况。
1.4 统计学方法
采取SPSS22.0 进行数据处理,计数资料以(%)表示,采取χ2检验。P<0.05 表示差异,有统计学意义。
2 结果
本组60例PTC 患者,多为单发结节(78.33%),结节直径一般为1 ~2cm(66.29%),结节形态多为圆形或类圆形结节(69.67%),多为低密度(91.01%)、不清晰结节(82.02%),部分患者合并钙化灶(37.08%),且钙化灶多位于病灶中央(75.76%),强化方式为低于正常甲状腺结节(97.75%),大部分患者存在淋巴结转移(68.33%),差异明显(P<0.05),见表。
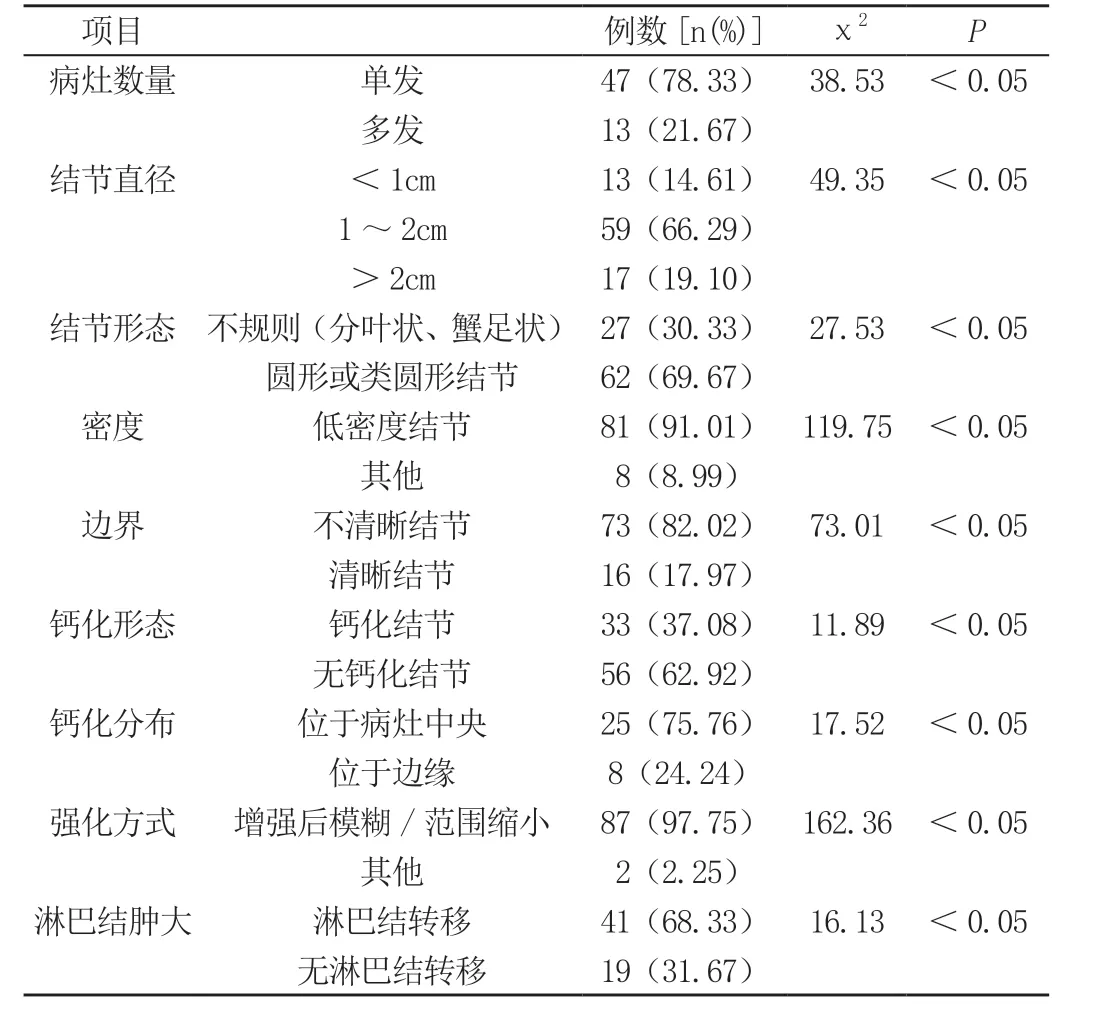
表 60例患者(89个结节)MSCT诊断情况分析[n(%)]
3 讨论
PTC 是甲状腺癌常见类型,一般恶性程度低,较早出现颈部淋巴结转移,但由于早期无明显症状,且生长速度较慢,因此容易被患者忽视。在本次研究中,PTC 患者多为单发结节(78.33%),结节直径一般为1~2cm(66.29%),结节形态多为圆形结节(69.67%),多为低密度(91.01%)、不清晰结节(82.02%),分析其原因,主要是由于PTC 恶性程度较低,生长速度缓慢,不易出现出血、坏死。而结节性甲状腺癌或甲状腺腺瘤,则一般病灶较小,且容易发生出血、囊变[2]。由于部分病变发生于甲状腺边缘并累及甲状腺包膜,因此从PTC 边缘上看多不清晰。
微钙化被认为是诊断鉴别甲状腺肿瘤良恶性的重要依据。一般认为,其形成机制可分为两种,一是肿瘤细胞迅速生长,瘤体内出现梗死,造成钙盐沉积;二是肿瘤分泌的糖蛋白、黏多糖等物质,可促进钙化形成[3]。在本次研究中,部分患者合并钙化灶(37.08%),且钙化灶多位于病灶中央(75.76%)。在增强扫描时,可见结节样强化或环形强化,例如“瘤周残圈征”、“半岛状”瘤结节。在本次研究中,P T C 强化方式主要P T C 强化方式主要为低于正常甲状腺结节,这也反映了瘤体内组织学特征,乳头状癌细胞或滤泡成分丰富(97.75%),大部分患者存在淋巴结转移(68.33%),与以往报道相符。
综上所述,PTC 的MSCT影像学特征明显,诊断价值较高,具有推广价值。
