18F-FDG PET/CT探查初诊弥漫大B细胞淋巴瘤脾脏受累的预后价值
2020-07-03姚稚明
李 旭 姚稚明
18F-FDG PET/CT在淋巴瘤的分期和再分期方面的应用被广泛认可,已经纳入美国淋巴瘤治疗指南[1]。弥漫大B细胞淋巴瘤(DLBCL)作为中度~高度侵袭性的淋巴瘤,病灶摄取18F-FDG的SUV值明显增高,具备以18F-FDG PET行分期、预后分析的良好显像基础。临床上常用国际预后指数(international prognostic index, IPI)对淋巴瘤患者的远期疗效进行预测,包括美国东部肿瘤协作组(ECOG)的体能评分、年龄、疾病分期、血清LDH和结外受侵部位等评分。大量研究表明IPI评分及分组对DLBCL预后有一定的预测作用,但是临床应用中仍不理想,近年来又相继提出修订版IPI(R-IPI)、改良版的美国国家综合癌症网络国际预后指数(NCCN-IPI),但仍不能满足临床对预后评估的需要,为此探索新的评估方式是必要的。随着18F-FDG PET/CT在淋巴瘤诊疗过程中应用的普及,其预后价值也备受关注。DLBCL是中国人最常见的淋巴瘤类型,结外的病变比例可达40%~60%[2~4]。
脾脏是DLBCL常见的结外受累部位之一[5]。有文献报道,DLBCL累及脾脏可以发生在早期(Ⅰ/Ⅱ期),多见于原发性脾脏淋巴瘤;也可以发生在晚期(Ⅲ/Ⅳ期),多见于继发性脾脏淋巴瘤,且更为常见[6,7]。DLBCL脾脏受累在CT上常表现为脾大或脾脏内结节、肿块,但并不能反映功能和代谢情况。在18F-FDG PET表现为弥漫性代谢活性增高或结节肿块样代谢活性增高,往往伴随其他结外病变[8~10]。上述研究针对DLBCL疾病整体的18F-FDG PET或PET/CT的预后预测,而对DLBCL较为常见的脾脏受累的预后价值,尚未见针对性的研究。
回顾性分析2011年4月~2017年6月进行18F-FDG PET/CT检查的84例初诊DLBCL住院患者的图像,采集其预后相关的临床资料(初诊时年龄、临床分期、ECOG评分、血清LDH水平、NCCN-IPI评分等),统计分析18F-FDG PET/CT探查的脾脏受累与预后相关临床资料的关系,为临床更及时、准确制定治疗策略提供可靠的依据。
资料与方法
1.患者纳入与排除标准:纳入标准:符合下列3条者:①病理证实为DLBCL的初诊住院患者;②行18F-FDG PET/CT体部显像前未行化疗、放疗;③预后相关临床资料完整者。排除标准:以下任意1条者:①合并患有其他恶性肿瘤、肝硬化等严重疾病;②仅行局部显像;③预后相关临床资料不全者。
2.18F-FDG PET/CT 检查方法及图像分析:18F-FDG 来自原子高科股份有限公司供应,由回旋加速器及自动合成系统生产,合成效率>60%,放化纯>95%。检查前患者空腹6h以上,血糖水平在正常范围,按照0.14~0.20mCi/kg静脉注射18F-FDG显像剂,注药后平卧平静避光休息40~60min,排尿后进行数据采集,采用西门子生物记录仪mCT 型PET/CT先行CT定位扫描(CT扫描条件:电压120kV,自动管电流调制,螺距1.2,层厚3mm,扫描时间20~30s),扫描范围自颅底至股骨中段;患者保持体位不变,采集PET图像(选用3D模式,取5~7个床位,每个床位采集2min)。应用CT扫描数据对PET图像进行衰减校正,图像重建采用迭代法,获得轴位、冠状位、矢状位图像,层厚3mm。
在西门子MMWP工作站利用TrueD软件在病灶部位进行3D的感兴趣区(region of interest,ROI)的勾画,得到ROI内的最大标准化摄取值(maximum standardized uptake value,SUVmax),软件采用SUVmax的4l%为阈值。所有图像由1位核医学主任医师与两位主治医师共同阅片。
3.分组:定义PET图像上脾脏无局灶性代谢活性增高灶、脾脏代谢活性SUVmax>肝脏代谢活性SUVmax为脾脏弥漫代谢活性增高(图1)。定义脾脏有弥漫代谢活性增高、灶性代谢活性增高(图2~图4)或脾大者为脾脏受累(图1~图5)。定义脾脏弥漫或灶性代谢活性增高者为脾肝比值>1。定义NCCN-IPI评分0~3分者为低危+中低危组,NCCN-IPI评分≥4分者为中高危+高危组。所有病例按随诊结果是否有复发、进展分组为无复发/进展组和复发/进展组。
4.统计学方法:采用SPSS 20.0统计学软件对数据进行统计分析,计量数据之间比较采用t检验及方差分析,计数数据、率(构成比)等之间比较采用χ2检验。无进展生存期(PFS)是指从疾病诊断到疾病进展的时间。生存分析采用Kaplan-Meier法估算PFS,并用Log-rank检验比较。多变量生存分析,采用COX比例风险模型分析了PFS的各种预后因素,通过风险比(HR)和95%CI表示统计学意义,以P<0.05为差异有统计学意义。
结 果
1.一般情况:84例初诊弥漫大B细胞淋巴瘤患者,其中男性37例(44.0%),女性47例(56.0%),平均年龄63.02±16.12岁,其中≤40岁7例(8.3%),41~46岁29例(34.5%),61~75岁27例(32.1%),>75岁21例(25.0%)。中位随访时间20个月(范围1~73个月),脾脏最高SUVmax与肝脏SUVmax比值(简称脾肝比)平均值1.56±2.01,平均ECOG体能评分1.00±1.21分,平均临床分期3.06±1.06,研究入组的初诊DLBCL患者的一般情况详见表1。
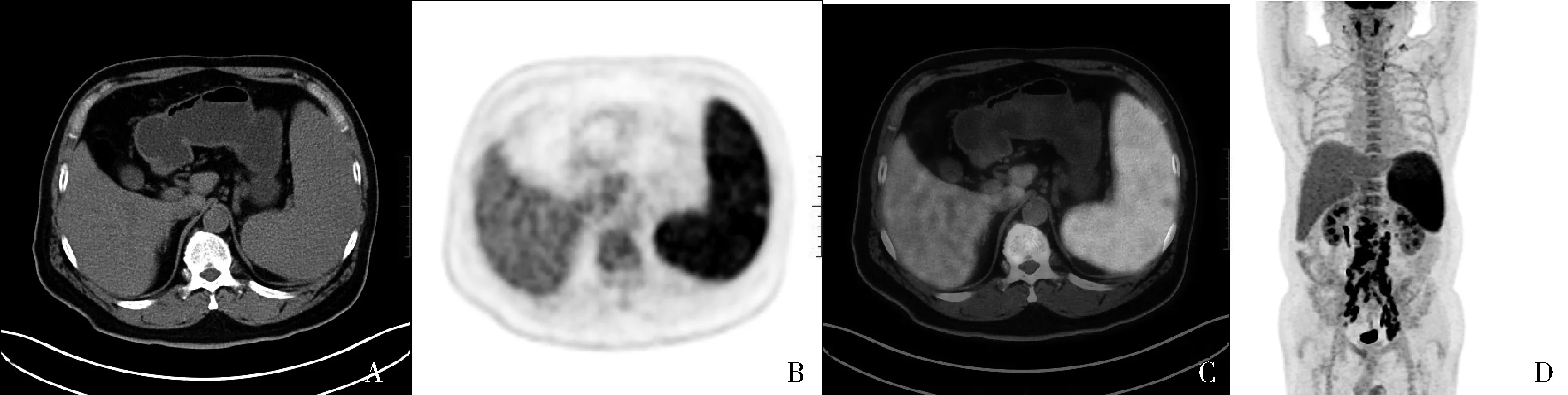
图1 脾脏体积增大,弥漫代谢活性增高,没有灶性代谢活性增高A~C.CT、PET、融合图像的横断位图像;D.PET MIP前位图

图2 脾脏体积不大,单发灶性代谢活性增高,局部CT可见稍低密度结节影A~C.CT、PET、融合图像的横断位图像;D.PET MIP前位图
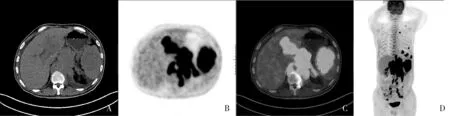
图3 脾脏体积增大,单发灶性代谢活性增高,局部可见稍低密度肿块影A~C.CT、PET、融合图像的横断位图像;D.PET MIP前位图
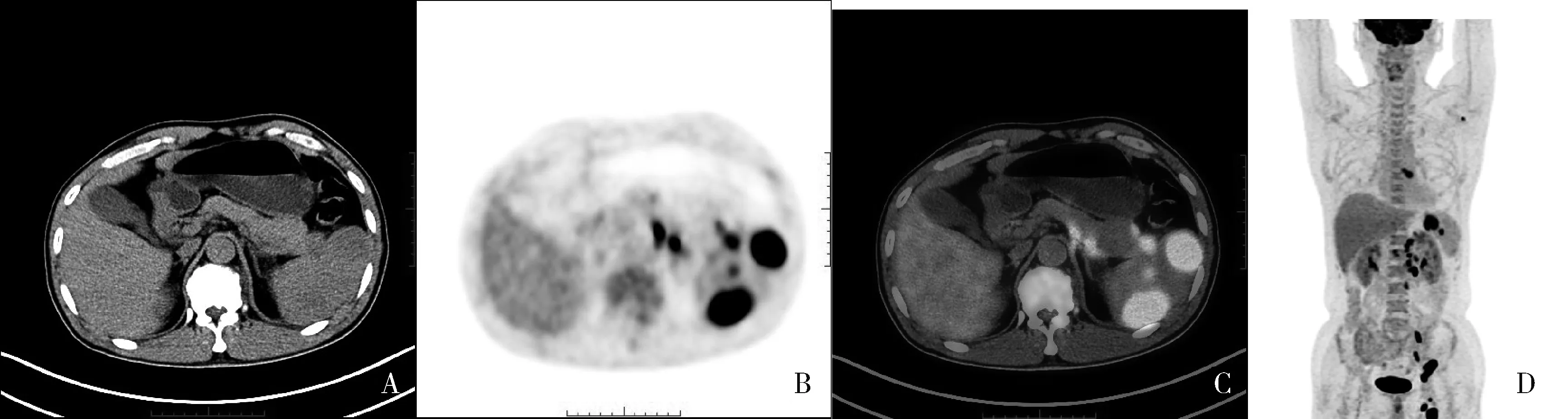
图4 脾脏体积不大,多发灶性代谢活性增高,部分病灶局部CT可见稍低密度结节、肿块影A~C.CT、PET、融合图像的横断位图像;D.PET MIP前位图
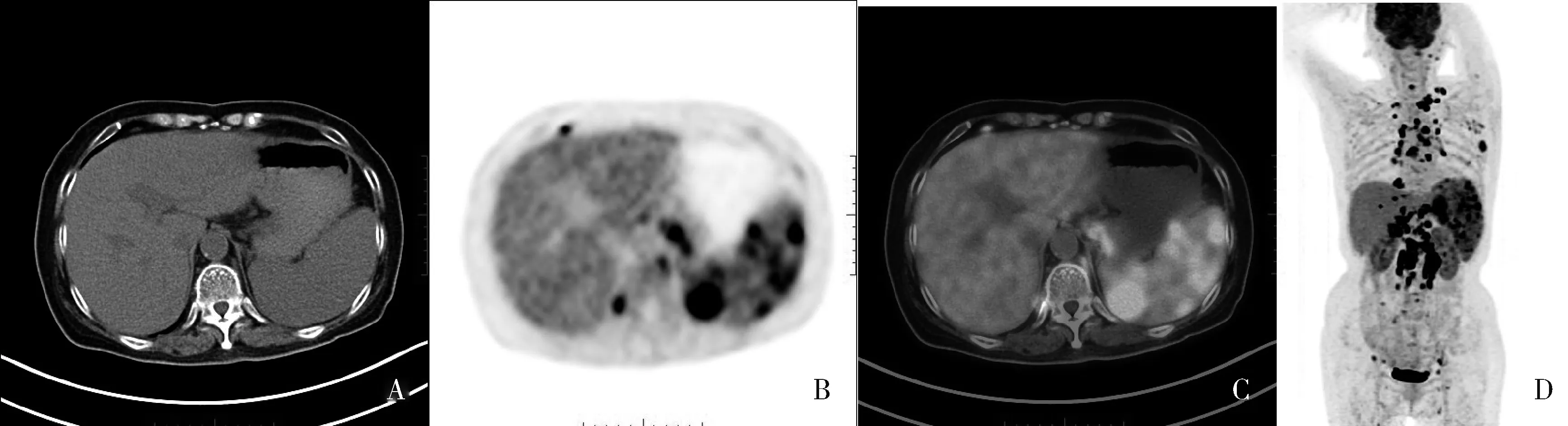
图5 脾脏体积增大,弥漫代谢活性增高并多发灶性代谢活性增高,部分病灶CT可见稍低密度结节影A~C.CT、PET、融合图像的横断位图像;D.PET MIP前位图
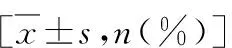
表1 DLBCL初诊患者的基线特征及预后相关因素的单因素分析
2.初诊DLBCL患者的预后与NCCN-IPI高低危两组、18F-FDG PET/CT脾脏表现的相关性:对NCCN-IPI高低危两组、脾肝比值是否>1、是否脾脏受累、是否有脾脏弥漫病变采用Kaplan-Meier法作生存分析,并用Log-rank检验比较差异有统计学意义。NCCN-IPI中高危+高危组相比于NCCN-IPI的低危+中低危组、脾肝比值>1组相比于脾肝比值≤1组、脾脏受累组与无脾脏受累组比较、有脾脏弥漫病变组与无脾脏弥漫病变组比较,具有较差的PFS(P<0.05,图6)。

图6 IPI评分和基于18F-FDG PET/CT显像评价的脾脏受累形式、是否脾脏受累的PFS比较A.IPI的两组分型;B.脾肝比值是否>1;C.脾脏弥漫代谢活动;D.脾脏受累
3.复发/进展与预后相关因素的关系:单因素分析发现无复发/进展组和复发/进展组在年龄分组、临床分期、ECOG体能评分、两组NCCN-IPI分型、LDH是否升高、脾肝比是否>1、是否有脾脏受累、是否有脾脏弥漫代谢活性增高以及脾以外结外病变的数目方面比较差异均有统计学意义(P<0.05)。初诊时年龄更大、分期更高、体能更差、NCCN-IPI危险分层更高、LDH升高、脾肝比>1、有脾脏弥漫代谢活性增高、脾以外结外病变数目更多的患者,复发/进展的可能性更大(表1)。
为了确定单因素分析中的具有生存预后价值的几种因素是否具有独立的预后意义,笔者对数据进行了多变量COX比例回归分析。当进行多变量COX比例回归分析进入方程时,脾肝比>1(HR=18.787,P=0.030)、LDH是否升高(HR=3.896,P=0.014)对初诊DLBCL的无进展生存期(PFS)比较差异有统计学意义;而年龄分组(HR=1.392,P=0.247)、是否有脾脏受累(HR=7.440,P=0.100)、两组NCCN-IPI分型(P=0.200)、ECOG体能评分(P=0.257)、脾脏弥漫高代谢(P=0.326)、脾以外结外数目(P=0.772)、临床分期(P=0.465)比较差异无统计学意义(表2)。然后当以假定参数为基础作似然比概率检验,向后逐步选择自变量,仅有两组NCCN-IPI分型(HR=4.417,P=0.009)和LDH是否升高(HR=2.937,P=0.025)两个因素进入风险函数方程,具有独立的预后价值(表3)。
针对脾肝比值是否>1这一因素进行进一步生存分析,发现58例脾肝比值≤1的患者1年和2年PFS为78.1%,3年PFS为72.1%,5年PFS为61.8%;而26例脾肝比值>1的患者1年PFS为64.8%,2年和3年PFS为48.7%,5年PFS为32.5%,差异有统计学意义(P=0.042)。

表2 初诊DLBCL的无进展生存期(PFS)的COX比例回归分析

表3 初诊DLBCL的无进展生存期(PFS)的COX比例回归分析
讨 论
18F-FDG PET为功能代谢显像,诊断脾脏受累的准确性远高于CT,Jong等[8]研究发现,CT、PET和PET/CT评价初诊淋巴瘤脾脏浸润的敏感度分别为91%、75%和100%,而特异性分别为96%、99%和95%。PET/CT评价淋巴瘤脾脏受累的准确性极高。18F-FDG PET或PET/CT检查对DLBCL疾病的预后价值目前研究很多,针对结外病变的预后价值的研究也越来越多[11~14]。DLBCL累及中枢系统、胃、骨髓等重要脏器的预后价值也越来越被关注[15,16]。但是针对DLBCL结外受累中常见的脾脏受累的预后价值,仅有个案报道,缺少大样本量研究[17,18]。
本研究发现,年龄大、临床分期高、ECOG体能评分差、NCCN-IPI中高危+高危、LDH升高、有脾脏受累(脾脏弥漫/局灶代谢增高或脾大)、脾以外结外病变的数目大的患者预后更差,其中NCCN-IPI中高危+高危、LDH升高是PFS预后的独立危险因素。
综上所述,笔者发现单纯从CT形态学上观察是否脾大则没有显著意义。18F-FDG PET/CT所探查的脾脏弥漫或局灶的代谢增高(脾肝比值>1)比无脾脏代谢增高的患者进展或复发的概率更高,预后更差,脾肝18F-FDG代谢比值对于DLBCL患者的预后有一定价值,也是其他检查目前所无法替代的,这对于临床来说是值得给予更多关注的。当然,本研究因为纳入的病例数量有限,有待于开展大样本量研究进一步验证。
