罗哌卡因复合地塞米松胸椎旁神经阻滞对胸腔镜下肺叶切除术患者术后镇痛效果与恢复质量的影响
2020-07-03黄晨晨贾梦醒
黄晨晨 刘 金 王 爽 夏 琴 贾梦醒
胸科术后镇痛不足会导致一系列严重并发症,甚至迁延为慢性疼痛[1,2]。胸椎旁神经阻滞(thoracic paravertebral nerve block,TPVB)被认为是硬膜外阻滞的可靠替代方法,超声技术的发展也使其成为躯干手术围术期镇痛的“新标准”[3]。然而,目前TPVB的持续时间受局部麻醉药作用时间的限制,虽然可以留置导管,但这会增加感染和神经并发症的风险[4]。多种佐剂已被证明可以增强神经阻滞的效果[5]。既往有关于地塞米松作为佐剂用于上下肢神经阻滞的研究,但很少将其用于胸椎旁神经阻滞,且缺乏对术后恢复质量的观察。本研究使用罗哌卡因复合地塞米松行TPVB,观察其对胸腔镜下肺叶切除术后镇痛效果的影响,并评价其是否能够改善患者术后恢复质量,为临床实践提供指导依据。
资料与方法
1.一般资料:本研究通过徐州医科大学附属医院医学伦理学委员会批准,并在临床试验注册中心注册,患者均签署知情同意书。选择2019年1~5月择期行胸腔镜下肺叶切除术的患者60例,年龄18~65岁,ASA分级Ⅰ~Ⅲ级。排除标准:糖尿病、肾上腺皮质功能亢进、真菌感染等糖皮质激素应用禁忌者;对此项研究中使用的药物过敏;术前并存严重的心脑血管、呼吸系统疾病以及肝脏、肾脏功能异常;严重的脊柱或胸廓畸形;穿刺部位感染;凝血功能障碍;体重指数(BMI)>28kg/m2。
2.麻醉方法:术前常规禁食禁饮,入室后监测基础生命体征,开放动静脉通路。麻醉诱导前20min在侧卧位下对患者行超声引导下TPVB。穿刺部位在术侧T6水平后正中线旁开2.5cm处,将探头置于斜矢状位,平面外法进针,当在超声下看到针尖突破肋横突上韧带时注射药物,R组注入0.5%罗哌卡因20ml(宜昌人福药业有限责任公司,国药准字H20103636)+2ml NS,RD组注入0.5%罗哌卡因20ml+2ml(10mg)地塞米松(辰欣药液股份有限公司,国药准字H37021969),注射药物时超声图像上可以见到高亮的胸膜被推向下方,提示针尖位置正确。同侧4个节段及以上皮肤分布范围的针刺感觉减退、且对侧无阻滞被认为是阻滞成功。
麻醉诱导:咪达唑仑0.05mg/kg、依托咪酯注射液0.3mg/kg,舒芬太尼0.5μg/kg,罗库溴铵0.6~1.0mg/kg。3min后行双腔支气管插管机械通气。麻醉维持:丙泊酚2~6mg/(kg·h)、瑞芬太尼0.1~0.3μg/(kg·min)持续泵注,间断静脉注射顺阿曲库铵,术中调整丙泊酚、瑞芬的泵速维持BIS值40~60。单肺通气后设置潮气量6~8ml/kg,调整呼吸频率,使SpO2和PETCO2在正常范围内。整个麻醉过程中,平均动脉压(MAP)维持在基线值的±20%以内。必要时酌情给予去氧肾上腺素40μg或乌拉地尔5mg。所有患者采用患者自控静脉镇痛(patient contr-olled intravenousanalgesia,PCIA):舒芬太尼1.5μg/kg+托烷司琼10mg,用NS稀释至100ml。参数:无背景注射剂量,单次负荷剂量2ml,锁定时间15min。术毕连接镇痛泵,转运至麻醉恢复室(PACU)复苏。嘱患者当VAS≥4分时按压一次镇痛泵,记录按压次数。
3.观察指标:(1)记录TPVB的镇痛持续时间(即TPVB结束至患者第一次按压镇痛泵的时间)、起效时间、阻滞节段范围,记录24h内按压镇痛泵的次数。(2)记录术后2h(T1)、4h(T2)、8h(T3)、18h(T4)、24h(T5)的静息和运动VAS。记录各个时间点的咳痰能力分级:1级:自主咳痰,自述不费力;2级:自主咳痰,主诉费力;3级:被动咳痰,需借助胸部物理治疗;4级:被动咳痰,依赖吸痰。(3)记录术后1天和2天的Qor-15量表评分[6]:共15项,0分代表不存在,10分代表始终存在,负性指标则相反。使用阿森斯失眠量表评估患者术后当晚睡眠质量[7]。(4)记录两组患者术后恶心、呕吐、皮肤瘙痒等不良反应的发生情况。

结 果
两组患者性别、年龄、体重等一般资料组间比较,差异无统计学意义(P>0.05,表1)。

表1 两组患者一般资料比较
与R组比较,RD组TPVB作用持续时间明显延长、起效时间明显缩短,差异有统计学意义(P<0.05);但其阻滞节段相似,组间比较差异无统计学意义(P>0.05)。RD组24h内镇痛泵的按压次数明显低于R组,差异有统计学意义(P<0.05,表2)。
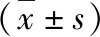
表2 两组患者胸椎旁神经阻滞效果的比较
两组患者术后2、18、24h的静息及运动VAS相似(P>0.05),但术后4h R组患者的静息和运动VAS均低于RD组(P<0.05,表3),术后8h R组患者的静息VAS低于RD组(P<0.05),而运动VAS比较,差异无统计学意义(P>0.05)。
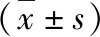
表3 两组患者术后静息和运动VAS比较
术后2、18、24h两组咳痰能力相似(P>0.05),术后4、8h RD组患者咳痰能力高于R组,差异有统计学意义(P<0.05,表4)。

表4 两组患者各个时间点的咳痰能力分级[M(Q1,Q3)]
与R组比较,RD组术后1天(88.40±3.34 vs 98.50±5.74,P<0.05)和术后2天(95.13±2.86 vs 106.73±5.39,P<0.05)QoR-15评分明显升高;与R组比较,RD组虽然术后当晚睡眠质量评分提示存在可疑失眠,但其评分仍低于R组(10.0±4.3 vs 6.5±5.0),差异有统计学意义(P<0.05)。
术后24h内R、RD两组分别有5例、2例发生恶心、呕吐,其发生率比较差异无统计学意义(P>0.05)。两组患者均无皮肤瘙痒、神经损伤等不良反应发生。
讨 论
近年来,加速康复外科(ERAS)理念深入人心,其中以区域麻醉为主的围术期多模式镇痛对术后疼痛的优化管理越来越受到重视[8]。TPVB具有与传统硬膜外阻滞相似的镇痛效果且不良反应较少,已成为躯干手术围术期镇痛的“新标准”[9,10]。既往有文献表明选用0.5%罗哌卡因20ml单点注射可以达到至少5个节段的阻滞,因此本研究也选用0.5%罗哌卡因20ml单点阻滞。
地塞米松脂溶性强,与局部麻醉药混合后可作为载体,起协同增强的作用,使局部麻醉药代谢减慢[11]。其还可增加血管儿茶酚胺的敏感度,间接起到收缩血管的作用,从而减缓局部麻醉药的吸收和降解。在一项前瞻性研究中,罗哌卡因复合地塞米松臂丛神经阻滞的镇痛时间从平均11.8h延长到了22.2h[12~15]。Choi等[16]做的一项Meta分析结果显示,地塞米松使局部麻醉药的镇痛时间从730min延长到1306min,平均延长576min。本研究结果也与之相符,与R组比较,RD组TPVB作用持续时间明显延长、起效时间明显缩短,RD组24h内按压镇痛泵的次数较R组明显减少。但R组与RD组在脊神经阻滞节段范围方面差异无统计学意义,加用地塞米松并没有增加阻滞范围的优势,这也可能与剂量有关。本研究选用10mg地塞米松,以往文献表明,剂量超过0.1mg/kg的地塞米松是减少术后疼痛和阿片消耗的有效辅助药物[17,18]。一项坐骨神经阻滞的研究显示,5mg和10mg地塞米松均可延长罗哌卡因的作用时间,且10mg作用更明显[19]。但目前证据较少,还需进一步研究来证实这种量效关系。
在外周神经阻滞时使用地塞米松也可能导致一些不良反应,如可能使糖尿病患者血糖进一步升高、增加伤口感染的风险、出现皮肤瘙痒等。本研究严格按照纳排标准筛选受试者,排除糖尿病、肾上腺皮质功能亢进、真菌感染等糖皮质激素应用禁忌者,减少不良反应的发生率。且本研究选用的剂量在说明书所允许的安全剂量范围内,无患者出现皮肤瘙痒等不良反应。糖皮质激素有安全地应用于硬膜外间隙和脊髓神经根周围的悠久历史。一项评估神经阻滞佐剂神经毒性的研究发现,单独应用地塞米松或与罗哌卡因联合使用均没有对体外神经细胞的死亡造成影响。而且地塞米松还可通过其抗炎作用、对中枢孤束核的直接作用降低术后恶心、呕吐的发生,但本研究并未观察到这一优势,术后24h内R组和RD组分别有5例和2例发生恶心、呕吐,其发生率比较差异无统计学意义,这有可能是由于本研究样本量较小、存在选择性偏倚造成的;也有可能是因为镇痛泵中加入了止吐药物,减少了恶心、呕吐的发生率。
胸科术后慢性疼痛的发生与早期急性疼痛有明显相关性,罗哌卡因复合地塞米松TPVB降低术后24h内的静息和运动VAS,通过改善术后急性疼痛也许在一定程度上也影响术后慢性疼痛的发生率,还需要进一步长期随访观察以得出结论。全身麻醉术后恢复质量(QoR)是患者术后早期健康状况的一项重要评估指标,本研究探究发现,RD组术后1天和术后2天QoR-15评分均低于R组,说明罗哌卡因复合地塞米松TPVB可改善整体舒适度,从而提高术后恢复质量[6]。与R组比较,RD组虽然术后当晚睡眠质量评分提示存在可疑失眠,但其评分仍低于R组。
综上所述,罗哌卡因复合地塞米松胸椎旁神经阻滞可为胸腔镜下肺叶切除术的患者提供有效的术后镇痛,可延长镇痛持续时间、缩短起效时间,降低术后24h内的静息和运动VAS,从而改善患者的咳痰能力,并可改善患者术后睡眠质量,加速患者恢复。
