2000年至2019年地塞米松磷酸钠注射液致过敏性休克文献分析*
2020-07-02王珊珊李海涛
王珊珊,许 静,李 曼,李海涛
(1. 南京中医药大学,江苏 南京 210023; 2. 南京医科大学附属儿童医院,江苏 南京 210008)
地塞米松磷酸钠注射液主要用于治疗过敏性与自身免疫性炎性疾病,通过减少血液循环的T 淋巴细胞、单核细胞、嗜酸性粒细胞而抑制巨噬细胞对抗原的摄联和处理,促使蛋白质异化,抑制蛋白质合成,影响抗体合成,起到抗过敏作用[1],故治疗过敏性疾病,如荨麻疹、支气管哮喘、光过敏、急性蹄叶炎、过敏性皮炎、过敏性湿疹等效果较好。为研究该制剂致过敏性休克的规律和特点,查阅2000年至2019年国内相关文献,对其引起的过敏性休克及死亡的报道进行统计、分析,为医护人员重视静脉抗过敏药物致过敏性休克的可能,并能及时、适当地处理提供借鉴。现报道如下。
1 资料与方法
选择中国医院数字图书馆中国医院知识仓库(CHKD)和万方数据库,以“地塞米松”为主题词,检索2000年至2019年收载的中文医药卫生期刊,查阅文章摘要,筛选出地塞米松磷酸钠注射液致过敏性休克文献178 篇,查找原文,以国家药品不良反应监测中心发布的《常见严重药品不良反应技术规范及评价标准》中“过敏性休克药品不良反应判定评价标准”为判定依据。过敏性休克应符合以下标准之一:1)血压下降为必需指标(收缩压降至90 mmHg 以下,较基础血压降低20%或脉压小于20 mmHg),同时伴有呼吸系统、心血管系统、神经系统表现的1 ~2个指标;2)报告情况符合血压诊断标准,有抗过敏治疗经历,如肾上腺素治疗后好转;3)报告人认为是过敏性休克,而现有病例报告信息无明确证据反驳的[2]。根据以上原则并剔除重复文章,共筛选出36 篇,涉及期刊29 种。利用文献计量学方法对患者的性别、年龄、原患疾病、过敏史、过敏性休克出现时间、给药途径、配伍用药、临床表现等进行统计与分析。
2 结果
2.1 患者年龄与性别分布
根据中国人口年龄结构分级,各年龄组病例数分布情况见表1(患者年龄范围1.5 ~68.0 岁)。
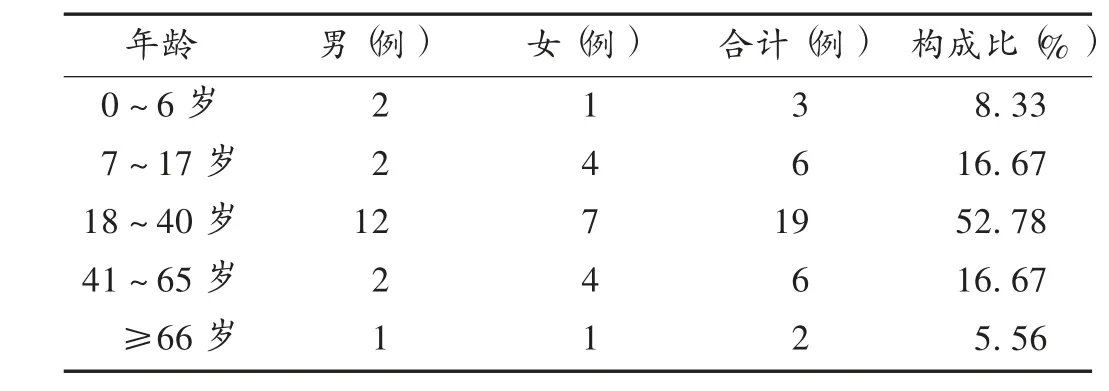
表1 患者年龄与性别分布(n =36)
2.2 原患疾病及过敏史
原患疾病中,呼吸系统疾病、皮肤疾病、血液科疾病、骨科疾病、肝脏疾病、肾脏疾病、妇科疾病及其他的构 成 比 分 别 为41.67% ,25.00% ,8.33% ,5.56% ,5.56% ,5.56% ,5.56% ,2.78% ,详 见 表2。5 例(13.89%)有药物过敏史,2 例(5.56%)有食物过敏史,4 例(11.11%)无过敏史,25 例(69.44%)过敏史不详。
2.3 给药途径与过敏性休克发生时间分布
给药途径,肌肉注射7 例(19.44% ),静脉给药29 例(80.56%),其中静脉注射16 例(44.44%)、静脉滴注13 例(36.11%)。34 例(94.44%)首次用药即出现过敏性休克症状。休克发生时间,最短的为1 例肝脏占位性病变患者(男,65 岁),静脉注射10 s 后出现[1];最长的为1 例慢性支气管炎患者(女,66 岁),为静脉滴注150 mL(成人正常滴速40 ~60 滴/ 分,1 mL 含10 ~20 滴)后出现[2]。详见表3。

表2 患者原患疾病情况[例(%),n =36]
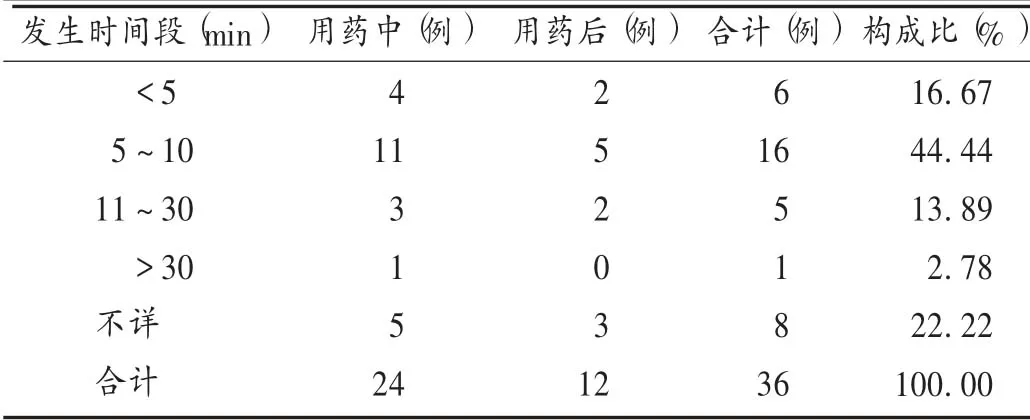
表3 地塞米松磷酸钠注射液致过敏性休克发生时间
2.4 溶剂选择及配伍用药
结果见表4。
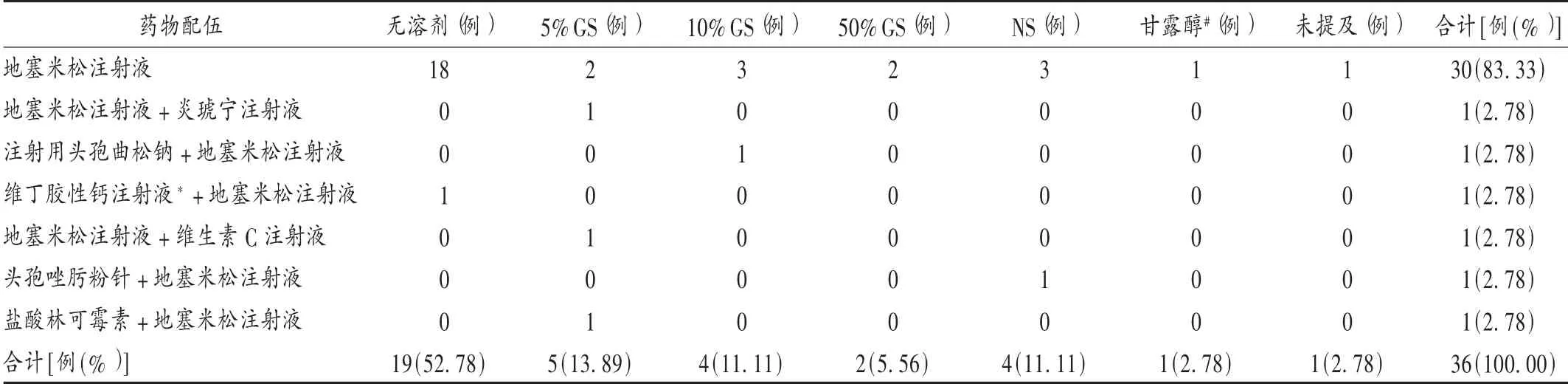
表4 溶剂选择及药物配伍情况
2.5 临床表现与转归
1 例(2.78%)经抢救无效死亡;29 例(80.56%)出现面色苍白、口唇或全身发绀;有27 例(75.00%)出现血压下降、测不到血压或脉搏细弱;26 例(72.22%)出现气短、气促、喘息、呼吸困难、呼吸骤停、喉头紧锁或呼吸微弱;21 例(58.33%)出现出汗、四肢厥冷、抽搐、颤抖;20 例(50.56%)出现心慌、心悸、心音低钝、胸闷、心率增快或心跳停止;19 例(52.78%)出现意识障碍、精神萎靡、烦躁不安、头昏;9 例(25.00%)伴有皮肤瘙痒加重、潮红、皮疹;8 例(22.22%)伴有恶心、腹痛、呕吐、口角流涎;2 例(5.56%)出现大小便失禁、耳鸣、喉鸣;1 例(2.78%)瞳孔散大、双目凝视、双目上吊或视力模糊。
3 讨论
3.1 相关影响因素分析
3.1.1 患者因素
由表1 可知,地塞米松磷酸钠注射液所致过敏性休克的发生率以青年(18 ~40 岁)较高(>50%);性别分布无显著差异。可见,药源性过敏性休克的发生与患者的性别无明显相关性,青年发生率较高,与用药人数较多及该群体相对其他年龄段用药谨慎性或对相关知识关注度偏低,以及患者机体的异质性相关。
3.1.2 药物因素
给药途径:地塞米松磷酸钠注射液各种给药途径均可引发药源性过敏性休克,但静脉给药远多于肌肉注射。静脉给药避开了首过效应,人体吸收药物迅速、完全,但注射液中可能存在的各种微粒均可能是致敏原。
溶剂稀释:调查病例中,溶剂稀释对地塞米松磷酸钠注射液诱发过敏性休克的概率无显著影响。
合并用药:36 例过敏性休克病例中,6 例存在合并用药。一般而言,配伍药物增加输液中的微粒和热源量,导致不良反应发生率上升。如需联合用药的,在换药时需先用5%葡萄糖注射液(GS)或0.9%氯化钠注射液(NS)冲洗输液管或更换新的输液器,并应保持一定的时间间隔,避免由于药物相互作用而产生不良反应。
3.2 机制分析
过敏性休克绝大多数是典型的Ⅰ型变态反应,即速发型超敏反应,常累及多个系统器官,主要由特异性IgE 抗体介导的抗原抗体反应,过敏原进入人体诱发产生抗体免疫球蛋白E(IgE),肥大细胞和嗜碱性粒细胞的表面结合后,机体处于致敏状态,当相应过敏原再次进入机体,引起IgE 抗体量依次增多,再次接触时发生剧烈反应的可能性也随之加大,故应告诫已致敏的患者避免接受类似过敏原[3]。分析结果显示,地塞米松磷酸钠注射液引起的过敏性休克多出现在用药30 min 内,且多在用药过程中出现,提示地塞米松磷酸钠注射液所致过敏性休克发病急、形势凶猛、危险性极大,一旦抢救不及时便会存在生命危险,故在应用该类药物时应高度重视速发型过敏性休克的发生[4]。临床治疗时应详细询问其病史,对有过敏体质、反复多次用药者必须密切观察。在连续用药过程中,如发现可疑皮疹、瘙痒等症状时,均有可能是过敏的早期征象,必须提高警惕,及时停药并处理[5]。
3.3 合理用药建议
使用前仔细询问患者是否为过敏体质,如对多种药物、食物过敏或合成肾上腺皮质激素类药物过敏,则应慎用或禁用。
地塞米松是治疗过敏性疾病常用的重要药物,其引起的过敏性休克易被医务人员忽视,可能导致严重后果。如用地塞米松治疗其他药物引起的过敏性休克而导致休克症状进一步加剧时,应考虑地塞米松致过敏性休克的可能,此时应果断停用地塞米松而改用其他抗过敏药物替代治疗[6]。
首次及多次使用地塞米松均需密切观察患者的反应,首次使用未发生过敏性休克,并不能说明以后不会发生,2 例迟发型过敏性休克病例证明了这点[7-8]。因此,一旦出现过敏性休克的先兆症状(如皮疹、烦躁不安、呼吸困难、头晕等)或原有过敏性休克加重,应意识到地塞米松致过敏性休克的可能,及时发现并尽快救治[9]。
避免与易致过敏性休克的药物(如青霉素、炎琥宁)合用,以免治疗时难以判断[10]。故在药物警戒中曾提及头孢曲松与地塞米松混合使用更易发生严重过敏反应,可导致过敏性休克。因此,2 种药品应避免混合使用[11]。
过敏性休克的及时诊断是抢救成功的关键。一旦出现过敏性休克症状,应立即停用引起休克的药物,及时皮下注射肾上腺素,为抢救成功打下基础。肾上腺素具有强大的抗炎作用和较弱的免疫抑制作用,因而可抑制病理性免疫反应和免疫介导的炎性反应,从而成为抢救过敏性休克的首选药物,可重复应用[12-13]。其他措施有及时补充血容量,吸氧,应用抗组胺药和血管活性药升高血压,保持呼吸道畅通,必要时行气管插管或气管切开。对于出现心跳、呼吸骤停者,应及时进行心肺复苏,不可轻易放弃抢救[14]。
