急性脑梗死尿激酶静脉溶栓后24 h内缺血加重的影响因素分析
2020-06-29涂加善刘清华凌维汉邓伟胜
涂加善 刘清华 林 瑜 凌维汉 邓伟胜
梅州市人民医院,广东 梅州 514031
脑梗死患者病情发生进展是常见的、让临床医生感到棘手的事件。有报道称进展性脑梗死的发生率为16.3%~41.0%,属于难治性脑血管病[1]。目前,静脉溶栓实现再灌注是治疗6 h内急性脑梗死最主要的措施,血管再通率为30%左右[2]。尽管大多数患者在溶栓后的病程中趋于好转,但仍有部分患者经溶栓后转归不良,甚至出现神经功能恶化,其原因包括脑出血转化、恶性脑水肿和缺血加重等[3]。既往研究认为,rt-PA(重组组织型纤溶酶原激活剂)静脉溶栓后24 h内缺血加重的发生率为3.0%~12.9%[4-5],这强烈预示着不良预后,3个月后神经功能独立性只有16%(mRS评分0~2分),病死率则高达43.5%,具有高致残率、高致死率的特点[6]。目前国内静脉溶栓的主要药物为rt-PA和尿激酶,本文在临床实践过程中发现尿激酶静脉溶栓后早期缺血加重的患者较多,考虑可能与溶栓后责任血管无再通或再闭塞引起脑梗死核心区域扩大有关。然而《中国急性缺血性脑卒中诊治指南2018》提到抗血小板药物应在溶栓24 h后开始使用,治疗此类病人的手段极其有限。目前,国内外均缺乏尿激酶溶栓后缺血加重的相关研究及数据。因此本研究对急性脑梗死患者经尿激酶静脉溶栓后24 h内缺血加重的影响因素进行分析,探讨导致病情恶化的潜在预测因子和发病机制,以期有效地预防和治疗,并改善预后。
1 资料和方法
1.1研究对象回顾性纳入2017-01—2019-06在梅州市人民医院经尿激酶静脉溶栓的急性脑梗死患者有123例符合入组标准,119例临床资料完善,可以纳入本研究。其中缺血加重组26例(21.8%),非加重组93例(78.2%),缺血加重发生率为21.8%。
入选标准:(1)符合《中国急性缺血性脑卒中诊治指南2018》的尿激酶静脉溶栓的标准;(2)年龄18~80岁;(3)意识清楚或轻度嗜睡,美国国立卫生研究院卒中量表(NIHSS评分)≤25分。排除标准:(1)符合静脉溶栓禁忌证;(2)溶栓后24 h内病情加重时复查头颅CT或MRI提示脑出血转化、恶性脑水肿;(3)尿激酶因恶性高血压、出血事件并发症等原因中途停用;(4)静脉溶栓后桥接动脉取栓者。
1.2研究方法
1.2.1 临床资料收集:包括患者性别、年龄、既往史(高血压、糖尿病、心房颤动)、溶栓时情况(收缩压、舒张压、血糖、低密度脂蛋白、血常规白细胞、尿酸、纤维蛋白原、血管狭窄情况)、溶栓前NIHSS评分、溶栓后24 h NIHSS评分。
1.2.2 治疗方法:急性脑梗死患者在起病后6 h内接受尿激酶(生产企业:南京南大药业有限责任公司;国药准字H10920038;规格:25万U/瓶;粉剂)静脉溶栓,方法为100~150万U尿激酶溶于生理盐水100 mL,持续静滴30 min。溶栓24 h内给予他汀降脂、控制血压、清除自由基等其他药物治疗。
将溶栓后24 h的NIHSS评分较溶栓前增加≥2分的患者归入缺血加重组[5],其余患者归入非加重组。分析影响缺血加重的因素。

2 结果
2.1影响尿激酶静脉溶栓后24h内缺血加重的相关因素分析2组患者性别、年龄、高血压、糖尿病史、发病至溶栓时间等一般资料的差异均无统计学意义(P>0.05)。以心房颤动、溶栓时收缩压、舒张压、血糖、血常规白细胞、纤维蛋白原、尿酸、责任血管中重度狭窄/闭塞、尿激酶用量、溶栓前NIHSS评分为自变量,以是否加重为因变量(加重=1,非加重=0),进行单因素Logistic回归分析,发现责任血管中重度狭窄/闭塞(图1)、溶栓前高NIHSS评分与溶栓后24 h内缺血加重相关(表1)。
单因素Logistic分析显示,心房颤动、责任血管中重度狭窄/闭塞、溶栓时血糖、溶栓前NIHSS评分4个变量P值<0.1,将以上因素及年龄、性别纳入多因素Logistic回归分析。校正年龄等因素后,结果显示男性(OR=6.224,95%CI=1.303~29.921,P=0.022)、责任血管中重度狭窄/闭塞是尿激酶静脉溶栓后24 h内缺血加重的危险因素(OR=6.326,95%CI=1.910~20.947,P=0.003),提示男性、大动脉粥样硬化型(large artery atherosclerosis,LAA)脑梗死患者经尿激酶静脉溶栓后容易出现早期进展(表2)。
3 讨论
指南认为,发病时间窗在4.5~6 h的急性脑梗死患者应用尿激酶静脉溶栓,使得血管再通为有效的治疗方法。但静脉溶栓后发生缺血加重,不管是持续的还是暂时性的,均可明显增加患者的致残率和病死率[6]。了解溶栓后缺血加重的危险因素,对早期防治具有重要意义。KIM等[5]报道,脑梗死患者经rt-PA静脉溶栓后24 h内发生神经功能恶化的主要原因是缺血加重,其发生率为12.9%。目前尚缺乏尿激酶的研究数据。本研究119例患者经尿激酶溶栓治疗,26例出现24 h内缺血加重,发生率高于文献中经rt-PA溶栓后缺血加重的发生率,考虑可能与尿激酶的溶栓时间窗长于rt-PA(4.5 h内)有关。
众所周知,性别也是脑梗死的危险因素之一,男性发生脑梗死的概率高于女性[7]。一项1 390例急性脑梗死患者的回顾性研究显示,女性比男性更能从溶栓中获益,预后更好[8]。本研究结果提示男性患者更容易出现溶栓后缺血加重,与文献相符。考虑其可能机制:(1)男性患者存在症状性颅内外动脉狭窄的比例高于女性;(2)女性的脑动脉先天较男性狭窄,形成的局部血栓体积也较小,更容易被药物溶解;(3)女性基础脑血流值较低,溶栓后再灌注损伤的可能性较小[9]。SENERS等[1]认为,脑梗死缺血加重的关键机制是血流动力学的损害和血栓扩展。多数报道显示,存在血管严重狭窄或闭塞的患者,即LAA型的脑梗死患者,更容易出现梗死灶扩大并灌注不足,引起早期神经功能恶化[10]。本研究显示,责任血管中重度狭窄/闭塞是尿激酶静脉溶栓后24 h内缺血加重的危险因素,与文献相符。其机制考虑为:(1)血流动力学的损害,形成局部脑血流的低灌注;(2)血管未开通,血栓扩展至近端血管;(3)开通血管因溶栓后高凝状态再次闭塞;(4)栓子脱落移位至临近血管;(5)动脉粥样硬化斑块在溶栓过程中崩解破碎,动脉-动脉栓塞反复发生[1]。研究表明,机械取栓术较尿激酶静脉溶栓有更高的再灌注率和更好的疗效[11]。故对于尿激酶静脉溶栓效果欠佳或缺血加重的患者,是否在24 h的时间窗内建议其采用桥接血管内治疗,值得进一步研究。
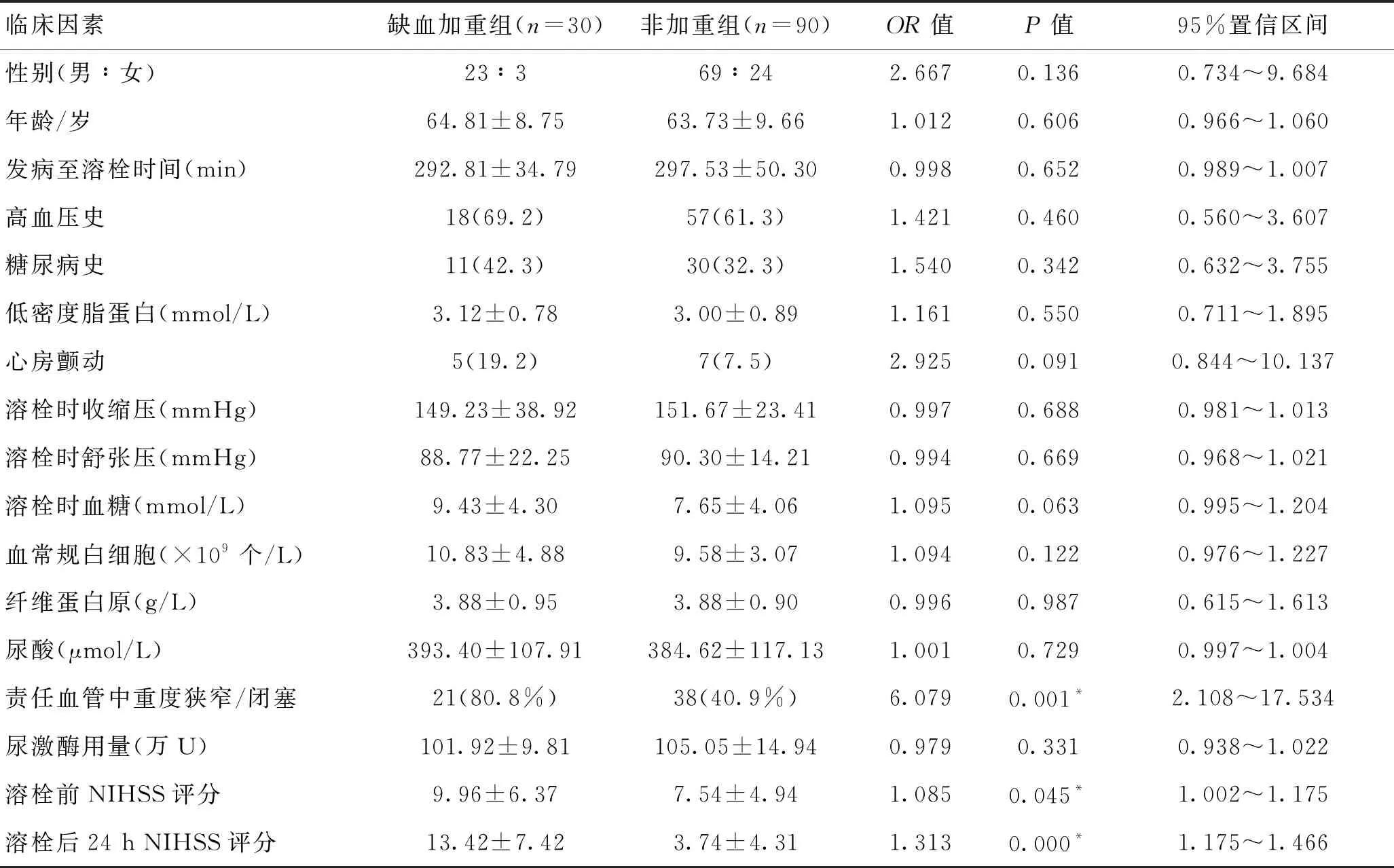
表1 影响缺血加重的单因素Logistic回归分析 [n(%)]
注:*P<0.05

表2 多因素Logistic回归分析结果
注:*P<0.05

图1 1例61岁男性患者,突发右侧肢体乏力,发病后4.6 h,NIHSS评分2分,CT平扫未见明显异常(A);CTA示左侧大脑中动脉M1段局部重度狭窄(B);尿激酶静脉溶栓后病情仍持续加重,溶栓后20 h,NIHSS评分9分,复查CT提示可疑左侧基底节-放射冠区脑梗死,未见脑出血转化及恶性脑水肿,提示缺血加重(C);24 h后查DWI示左侧基底节-放射冠区脑梗死(D)Figure 1 A 61 years old male patient had a sudden weakness of the right limb.At 4.6 hours after the onset of the stroke,the NIHSS score was 2,CT scan showed no obvious abnormality (A);CTA showed local severe stenosis of M1 segment of left middle cerebral artery (B);the condition continued to worse after intravenous thrombolysis with urokinase,the NIHSS score was 9 after 20 hours of thrombolysis,CT examination showed suspected cerebral infarction at left basal ganglia-corona radiate area,it was indicated ischemic deterioration rather than cerebral hemorrhage and malignant edema (C);24 hours after thrombolysis,DWI showed cerebral infarction at the left basal ganglia-corona radiata area (D)
指南提到尿激酶溶栓的用量为100万~150万U,但用量如何选择,尚无定论。国家课题组研究结果显示,时间窗在3~6 h的急性脑梗死患者,应用150万U的尿激酶的治疗效果优于100万U。本研究结果得出溶栓后24 h内是否缺血加重与尿激酶的用量无关。考虑可能与研究终点不一样、大剂量尿激酶引起溶栓后的高凝状态或本实验的患者较少应用150万U尿激酶有关,必要时进一步扩大样本量行平行对照实验研究。
既往研究显示,溶栓后早期神经功能恶化的预测因素包括入院时高NIHSS评分、大动脉闭塞、糖尿病、低血压和心房颤动等[3]。而本研究多因素Logistic分析则未显示入院时高NIHSS评分、糖尿病、低血压和心房颤动等与缺血加重相关。研究表明,入院时较高 NIHSS 评分可预示溶栓后神经功能恶化的发生,多表现为症状性脑出血转化和恶性脑水肿[12]。而本组研究终点为缺血加重,结果提示与入院时NIHSS评分无关,与文献相符。农媛等[13]认为,合并糖尿病的急性脑梗死患者尿激酶静脉溶栓治疗效果不佳。脑梗死发病后24 h内高血糖(>11.1 mmol/L) 和高HbA1c水平是预示缺血加重的危险因素[14-15]。其机制与糖尿病患者无氧糖酵解生成过多乳酸和自由基、加重再灌注损伤等有关。本研究多因素分析结果提示溶栓时血糖和糖尿病史均与缺血加重无关,与文献不符。但单因素、多因素Logistic分析的P值均接近于0.05,提示有待于样本量进一步扩大后进一步研究验证,在脑梗死急性期仍需积极控制血糖为好。低血压会导致脑灌注压的降低,加重缺血半暗带的缺血程度,使急性脑梗死患者的神经功能恶化[16]。有研究认为脑梗死超急性期积极降血压对静脉溶栓的效果有不良影响,血压每降低 10%,不良转归的比值比增高 1.89[17]。本研究提示,溶栓时血压与尿激酶溶栓后缺血加重无关,与文献不符,考虑可能与本组患者在溶栓24 h内的血压目标值为180/100 mmHg以内,未积极强效降血压有关。另外,本研究提示,房颤与缺血加重无关,考虑与房颤引起的脑栓塞进展快,病情在数分钟内达高峰有关,就诊时至发病24 h内往往未再加重。既往研究提示高纤维蛋白原血症可加重脑梗死患者病情,并容易复发[18]。高尿酸血症则可抗动脉粥样硬化、抗氧化应激、改善侧支循环,预防rt-PA溶栓患者早期缺血性恶化[19]。甚至有研究应用尿酸来增强rt-PA静脉溶栓的疗效[20]。本研究结果未得出以上结论,考虑纠正混杂因素后,纤维蛋白原和尿酸水平对溶栓效果影响不大。
总之,本研究得出尿激酶溶栓后24 h内早期缺血加重更多见于男性患者,并与责任血管中重度狭窄/闭塞有关,即LAA型脑梗死更容易出现进展。这提示我们对于该类患者在溶栓期间应严密监测,必要时可在24 h内考虑血管内治疗。
