皮下注射硼替佐米治疗多发性骨髓瘤的效果和安全性分析
2020-06-28许伟
许 伟
多发性骨髓瘤(multiple myeloma,MM)是中老年为高发群体的恶性增殖性血液系统疾病,无法根治,此疾病在临床中的突出表现就是骨髓中单克隆浆细胞异常增生。基于第一代蛋白酶体抑制剂硼替佐米的联合化疗方案能够使此患者的生存期得到一定的延长[1],但化疗不良反应使得患者的生活质量下降,甚至对治疗造成干扰或是导致死亡。国外有许多研究指出,相较于静脉注射来说,硼替佐米皮下注射的效果不但不会减弱,而且还能够使不良反应的发生率得以下降,特别是周围神经病变(peripheral neuropathy,PN)的发生率[2-4]大为降低。然而,国内的有关资料相对比较少。此次研究对2015年1月—2018年10月在笔者所在医院接受治疗的110例MM患者的临床资料进行了回顾性分析,对运用不同给药方式所获的治疗效果和引发的不良反应进行对比,现报告如下。
1 资料与方法
1.1 一般资料 选择2015年1月—2018年10月入住笔者所在医院且用硼替佐米治疗的MM患者共110例为对象。根据给药方式将其分为静脉注射(IV)组和皮下注射(SC)组各55例。所有患者均根据《中国多发性骨髓瘤诊治指南》(2017版)进行诊断与分期[5]。两组患者一般资料比较差异无统计学意义(P>0.05,表1),研究具有可比性。该研究经医院医学伦理委员会批准实施。
1.2 方法 (1)VD方案:IV组患者分别在d1、d4、d8、d11 时进行硼替佐米的 IV,剂量为 1.3 mg/m2·d,1个疗程共28 d(待完成1~2个疗程之后,将用药时间变成 d1、d8、d15、d22); 并且分别在 d1、d2、d8、d9、d15、d16、d22、d23 (或 者 d1、d2、d4、d5、d8、d9、d11、d12)口服地塞米松,剂量为20mg。对SC组患者进行硼替佐米SC,剂量为2.5 mg/ml(于脐周约10 cm,皮褶下90°垂直进针,第1针位于左上腹,且逆时针方向依次完成第2、3、4针),用药间隔、具体的剂量均与Ⅳ组无异。(2)VDA方案:硼替佐米、地塞米松的使用方法都和上述的VD方案一致,d1~d4 IV脂质体阿霉素,剂量为 10 mg/m2。 (3)VDT 方案:硼替佐米、地塞米松的使用方法都和上述的VD方案一致,同时口服沙利度胺,剂量为200 mg/d。(4)VDC方案:硼替佐米、地塞米松的使用方法都和上述的VD方案一致,分别在d1、d8、d15 IV环磷酰胺,剂量为 300 mg/m2。
1.3 观察指标 血常规、生化、血凝常规、β2微球蛋白等在各个疗程都必须及时完成,而骨髓活检、骨髓涂片、免疫分型检查则是在每2~3个疗程之后开展。疗程评估具体可分为以下几种:疾病进展、疾病稳定、轻微反应、部分缓解、非常好的部分缓解、完全缓解、严格意义的完全缓解,通常将其分别简写为 PD、SD、MR、PR、VGPR、CR、sCR,其中缓解率=VGPR率+CR率+sCR率。不良反应以美国国立癌症研究所常规毒性判断标准为依据。

表1 两组患者一般资料比较
1.4 统计学方法 数据分析采用SPSS 21.0软件,计量资料、计数资料分别以()、%表示,且分别运用独立样本t检验、χ2检验。生存分析、相关性分析分别选用的是Kaplan-Meier生存分析法、logistic回归分析,生存曲线的对比选用的是Log-rank检验,P<0.05为差异具有统计学意义。
2 结果
2.1 两组患者疗程比较 Ⅳ组、SC组的治疗疗程分别为3~16个、3~18个,平均疗程分别为6.6个、8.5个,其中≥10个疗程的分别约占15.4%、30.7%。两组患者平均疗程数差异有统计学意义(P<0.05)。
2.2 两组患者疗效比较 两组患者治疗2个疗程和4个疗程后,缓解率比较差异无统计学意义(P>0.05),见表2、3。全部疗程结束后,SC组缓解率高于 IV 组,且差异有统计学意义(χ2=4.453,P<0.05,表4)。对IV组、SC组进行中位时间为21个月(3~78个月)、24个月(4~47个月)的随访,两组患者无进展生存率(PFS)、总生存率(OS)对比区别都不存在统计学价值(P=0.541,0.067),见图 1 和图 2。

图1 两组患者PFS曲线比较

图2 两组患者OS曲线比较

表2 两组患者治疗2个疗程后缓解率比较[例(%)]
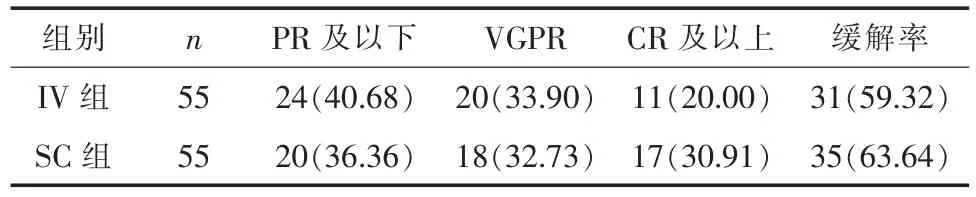
表3 两组患者治疗4个疗程后缓解率比较[例(%)]

表4 两组患者全部疗程结束后缓解率比较[例(%)]
2.3 两组患者不良反应发生率比较 IV组PN和感染发生率高于SC组,且发生PN时的剂量低于SC组,差异均有统计学意义(P<0.05)。见表5。

表5 两组患者不良反应发生率比较
2.4 PN的影响因素 从COX回归分析的结果不难发现,患者的性别、年龄、高血压史、骨髓瘤细胞数、白蛋白、血肌酐、LDH水平、硼替佐米的单次剂量和PN的发生率之间都不存在关联性(P>0.05)。
3 讨论
作为首代蛋白酶体抑制剂的硼替佐米,使得MM患者的生存期得以有效增加[6],然而MM的不良反应,特别是PN使得疾病的医治难度加大,同时也使得患者的生活质量降低。近年来,为了减少不良反应的发生,在用硼替佐米时,改变给药频次,由2次/周变为1次/周,皮下注射取代了静脉注射[7-9]。
项丽娜等[7]在回顾性分析MM患者资料后指出皮下注射1次/周组和其他组相比较来说,总反应率并未出现突出的对比区别。有研究指出,在完成2个疗程的治疗之后,2次/周组比1次/周组达到更高缓解率,然而在4个疗程之后两个小组的ORR率大致无异[10]。在此次研究中,两组患者治疗2个、4个疗程之后的缓解率不存在统计学价值 (P>0.05);但是伴随治疗时间的增加,在全部疗程结束后,SC组最终缓解率高于IV组(P<0.05)。出现该情况,原因可能包括:一是此次研究中SC组患者的用药疗程数比IV组高出许多,两组的平均用药疗程分别是8.5和6.6,而且SC组用药疗程大于10的患者数量相对更多,从而使得缓解率有所提升;二是皮下注射更简单快捷,更易于被患者接受,用药的规律性更强,能够确保药效。
从此次研究结果可以看出,相较于IV组来说,SC组患者的PN发生率相对比较低,两组对比有统计学意义(P<0.05),这和国内外有关研究的结论大致无异[11-13],就具体原因来说,或许是因为IV组的血药浓度峰值比较高[14]。两组患者发生PN时的剂量对比区别存在统计学意义(P<0.05),SC组患者在硼替佐米累积至更高的剂量的时候才会有PN发生,由此可以得知,相较于静脉注射来说,皮下注射在延迟PN发生的时间方面更具优势。该研究中,相较于SC组来说,IV组感染的发生率相对较高 (P<0.05),这和唐岚[15]的结论基本相同。在此次研究中,两组患者PN发生率都比较高。通过多因素回归分析得知,患者的性别、年龄、高血压史、骨髓瘤细胞数、白蛋白、血肌酐、LDH水平、硼替佐米的单次剂量和PN的发生率之间都不存在关联性 (P>0.05),与有关研究结论相同[16]。MM自身能够致使神经受损[17],有研究提出此为影响化疗阶段PN的仅有的一个危险因素。还有研究指出[18],PN的发生率会伴随患者发病年龄的增加而有所提高,然而此次研究当中不同年龄群体的 PN发生率并没有表现出较为突出的区别。所以,还需加大探究 PN的风险因素的力度。
