119例进展期胆囊癌临床治疗的疗效分析*
2020-06-23伊力夏提艾则孜雷勇祝浩栋迪力夏提阿布地热木晏冬
伊力夏提·艾则孜,雷勇,祝浩栋,迪力夏提·阿布地热木,晏冬
830049 乌鲁木齐,新疆乌鲁木齐市友谊医院 普外科(伊力夏提·艾则孜、雷勇、祝浩栋、迪力夏提·阿布地热木);830011乌鲁木齐,新疆医科大学附属肿瘤医院 肝胆胰外科(晏冬)
胆囊癌(gallbladder cancer,GBC)是胆道系统常见的恶性肿瘤。这种疾病的发病相对隐蔽,缺乏具体的临床表现。当临床症状出现时,患者已经处于中晚期[1-2],5年生存率仅为5%左右[3-4]。晚期GBC病是指肿瘤已累及胆囊壁肌层,或肝脏、胃、胰腺和大网膜邻近结构已感染的患者(ⅠB~ⅣA期),约60%的胆囊恶性肿瘤。近年来,不同手术方法的改进为晚期GBC病患者带来了希望[5],但在具体的手术方法、淋巴结清扫范围以及术后是否应进行辅助放化疗等方面仍存在诸多争议。本文回顾性分析了119例晚期GBC患者的资料,并对其生存情况进行了分析。
1 资料与方法
1.1 临床资料
收集2003年1月至2012年12月我院收治的进展期(TNM分期ⅠB~ⅣA期)GBC患者的病历资料,共119例。其中男性患者41例(34.5%),女性78例(65.5%),男女比例约1∶2;年龄跨度在38至83岁之间,平均年龄(60.5±12.4)岁。通过电话或医院检查详细记录患者出院后的状态和存活时间,随访截至2018年1月,随访时间2~63个月,无患者失访。
1.2 病例纳入和排除标准
纳入标准:1)符合诊断标准的原发性GBC病例;2)癌组织已浸润肌层、胆囊壁全层、侵及肝脏或侵犯到邻近脏器(如肝外胆管、胃、胰腺、十二指肠及结肠)的进展期GBC。排除标准:1)癌组织侵犯仅限于黏膜或黏膜下层者;2)已有远处转移(TxNxM1)的GBC病例;3)同时合并有其他部位原发恶性肿瘤的患者;4)临床病例资料不完整者。
1.3 治疗方式
1)单纯胆囊切除术:切除范围仅包含胆囊;2)GBC标准根治术:胆囊切除联合胆囊床深达2 cm的肝脏组织一并切除,或胆囊切除联合肝S4b和S5切除。并且,淋巴结清扫时对肝十二指肠韧带血管行“骨骼化”清扫,包括淋巴结、神经和周围软组织;3)GBC扩大根治术:联合右半肝或右三肝切除、肝外胆管切除、右半结肠切除、门静脉切除重建、肝胰十二指肠切除。若术中胰头后上方13a组淋巴结活检呈阳性,则行包括肝十二指肠韧带(12组)、肝动脉(8组)、胰头周围(13组)和腹腔干周围(9组)淋巴结在内的淋巴结扩大清扫术;4)GBC根治术联合辅助化疗,化疗方案包括吉西他滨单药、吉西他滨联合铂类、吉西他滨联合卡培他滨或5-氟尿嘧啶(5-FU)化疗;5)姑息性治疗:包括经皮经肝胆管引流术、经内镜胆道支架内引流术、胆-肠吻合术以及胃-空肠吻合术;6)支持治疗:包括止痛、肠内或肠外营养支持等对症支持治疗。
1.4 研究指标
本研究分析的指标包括患者基本资料(性别和年龄)、实验室检查结果(肿瘤标志物和胆红素)、病理特征(肿瘤部位、病理类型和分化程度)、TNM分期、治疗方式以及生存时间等。
1.5 统计学处理
应用SPSS 20.0软件进行统计分析,通过绘制Kaplan-Meier曲线,对预后危险因素进行单因素分析, Log rank检验后有统计学意义和临床意义的指标进一步纳入Cox多因素生存分析中,以P<0.05为差异有统计学意义。
2 结 果
2.1 单因素分析
单因素分析提示,以术前胆红素水平、黄疸、CEA、CA199、TNM分期、病理分化程度、不同治疗方式以及切缘是否为阳性对进展期GBC患者进行分组时,不同组患者的生存时间差异有统计学意义(P<0.05);而以性别、年龄、肿瘤病理类型、有无腹水和肿瘤部位对患者进行分组时,不同组患者的生存率差异无统计学意义(P>0.05)(表1)。
2.2 多因素分析
单变量分析的预后指标进一步纳入多变量分析的Cox回归模型。分析结果表明:TNM分期、淋巴结转移、较差的病理分化程度、不同治疗方式以及肿瘤标本是否根治性R0切除均是影响患者预后的主要危险因素(P<0.05);而CEA和CA199等肿瘤标志物、术前胆红素水平以及黄疸对患者预后的影响差异无统计学意义(P>0.05)(表2)。
表1 进展期胆囊癌患者预后因素的单因素分析
Table 1. Univariate Analysis of Factors Affecting Prognosis of Patients with Advanced Gallbladder Carcinoma

VariableCaseSurvival (month)χ2PSexMale4118.10.1870.666Female7821.7Age (year)<502622.01.4790.47750-706821.6>702514.7Bilirubin (μmol/L)<17.15427.922.522<0.00117.1-341623.6>34499.8JaundiceYes489.920.237<0.001No7127.3CA199 (IU/L)<406828.325.201<0.001≥405110.6CEA (μg/L)<3710921.84.1610.041≥37108.7Pathologic typeAdeno-7726.67.6980.053Squamous610.5Adenosquamous415.8Sarcomatoid19.0Tumor differentiationWell differentiated2033.154.543<0.001Moderately differentiated4129.5Poorly differentiated1911.3Undifferentiated85.3AscitesYes78.12.3490.125No11221.2Tumor locationBottom32 16.33.8690.306Body4426.3Neck4317.7The TNM classificationStage IB 1051.049.697<0.001Stage II 1631.4Stage ⅢA 4115.7Stage ⅢB 3213.1Stage ⅣA 206.2TherapyLC1047.985.567<0.001Radical resection2721.8Extended radical resection1817.8
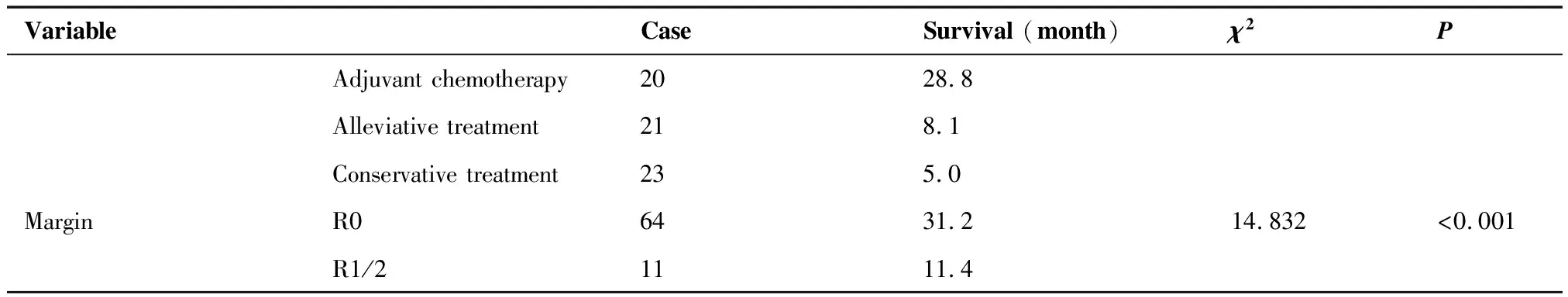
VariableCaseSurvival (month)χ2PAdjuvant chemotherapy2028.8Alleviative treatment218.1Conservative treatment235.0MarginR06431.214.832<0.001R1/21111.4
CA199: Carbohydrate antigen 19-9; CEA: Carcinoembryonic antigen; LC: Laparoscopic cholecystectomy.
表2 影响进展期胆囊癌预后的多因素分析
Table 2. Multivariate Analysis of Factors Affecting Prognosis of Patients with Advanced Gallbladder Carcinoma

VariableβWald χ295% confidence intervalPBilirubin (μmol/L)<17.1-0.4550.8340.239-1.6840.36117.1-34>34JaundiceYes0.7590.5290.276-16.5150.467NoCA199 (IU/L)<400.3501.0000.714-2.8220.317≥40CEA (μg/L)<37-0.0990.0170.202-4.0530.897≥37Tumor differentiationWell differentiated0.5845.5991.105-2.9100.018Moderately differentiatedPoorly differentiatedUndifferentiatedThe TNM classificationStage ⅠB 1.32126.5812.267-6.189<0.001Stage Ⅱ Stage ⅢA Stage ⅢB Stage ⅣA Lymphatic metastasisYes-0.9734.7170.157-0.9090.030NoTherapyLC-0.5667.8960.382-0.8430.005Radical resectionExtended radical resectionChemotherapyAlleviativeConservativeMarginR01.0104.7911.111-6.7860.029R1/2
Abbreviations as indicated in Table 1.
2.3 不同治疗方式生存分析
根据患者不同TNM分期采取不同治疗方式。ⅠB期患者10例,其中接受胆囊切除术者5例,中位生存时间为53.3个月;接受GBC标准根治术者5例,中位生存时间为45.0个月。Ⅱ期患者16例,其中接受胆囊切除术5例,标准根治术3例,术后辅助化疗7例,支持治疗1例,中位生存时间分别为26.0个月、38.5个月、32.7个月和13.0个月。接受不同治疗ⅠB期和Ⅱ期患者的生存时间无统计学差异(P>0.05)。
ⅢA期患者41例,其中接受标准根治术者10例,扩大根治术10例,术后辅助化疗6例,姑息性治疗8例,支持治疗7例,中位生存时间分别为10.3个月、14.0个月、27.8个月、9.0个月和5.7个月;接受不同治疗的IIIA期患者间的生存率差异有统计学意义(χ2=28.186,P<0.05)(图1)。ⅢB期患者共20例,其中接受标准根治术者6例,扩大根治术者5例,接受术后辅助化疗者6例,姑息性治疗者8例,支持治疗者7例,中位生存时间分别为12.0个月、22.0个月、23.9个月、7.9个月和3.1个月;接受不同治疗的IIIB期患者间的生存率差异有统计学意义(χ2=47.369,P<0.05)(图2)。ⅣA期患者32例,其中接受标准根治术者3例,扩大根治术者3例,术后辅助化疗者1例,姑息性治疗5例,支持治疗8例,中位生存时间为4.0个月、10.7个月、11个月、5.4个月和4.4个月;接受不同治疗的IVA期患者间的生存率差异无统计学意义(P>0.05)。

图1 接受不同治疗方法的ⅢA期患者的生存曲线
Figure 1. Survival Time of Stage ⅢA Patients with Different Therapies

图2 接受不同治疗方法的ⅢB期患者的生存曲线
Figure 2. Survival Time of Stage ⅢB Patients with Different Therapies
对于接受手术治疗的75例患者,根据切缘情况分成根治性R0切除组和非根治性R1/2切除组。其中,R0切除组患者64例,根治性切除率为85.3%,中位生存时间为29.9月,1年、3年和5年的生存率分别为72.3%、33.6%和20.0%;非根治性R1/2切除组患者11例,中位生存时间为10.3月,1年、3年和5年生存率分别为21.8%、0%和0%。根治性切除组患者预后明显优于非根治性切除组,两组患者间的生存率差异有统计学意义(χ2=15.012,P<0.05)(表3,图3)。根治性R0切除组的64例患者中,接受单纯胆囊切除者5例,标准根治术者16例,扩大根治术者15例,术后辅助化疗者18例,其中位生存时间分别26.0个月、18.0个月、18.8个月和29.6个月。接受不同治疗方法治疗的R0切除患者间的生存时间差异有统计学意义(χ2=9.652,P<0.05)。非根治性R1/2切除组的11例患者中,接受标准根治术者6例,扩大根治术者3例,术后辅助化疗者2例,中位生存时间分别为6.5个月、9.0个月和16.4个月。接受不同治疗方法治疗的R1/2切除患者间的生存时间差异无统计学意义(P>0.05)。
表3 根治性R0切除患者与非根治性R1/2切除患者间的生存时间对比
Table 3. Survival Time of Patients with R0 and R1/2 Resection

TherapyCurative resection (R0)Non-curative resection (R1/2)NMedian survival time (m)χ2PNMedian survival time (m)χ2PLC526.09.6520.022--1.3930.498Radical resection1618.066.5Extended radical resection1518.839.0Chemotherapy1829.6216.4
Abbreviations as indicated in Table 1.

图3 根治性R0切除和非根治性R1/2切除患者生存曲线
Figure 3. Survival Time of Patients with R0 and R1/2 Resection
3 讨 论
目前,探索与GBC发病相关的各种因素,分析如何在根治性手术切除基础上给予多种辅助治疗,改善患者的生存时间和预后,是现在极为重要的临床课题。GBC目前尚缺少特异性和灵敏度均较高的肿瘤标志物。有研究报道,CA199和CEA用于GBC的首诊评估和判断预后时,参考价值较高[6]。本组资料中,CA199和CEA升高的患者比例分别为42.9%和10.5%,提示这两种指标用于诊断评估时的敏感性不甚理想,但这也可能和本组患者的数量较少有关。由于进展期GBC患者的癌细胞已浸润至肌层、浆膜层甚至邻近脏器,单纯胆囊切除术往往无法达到R0切除目的,故术后疗效并不理想[7]。本研究表明,在接受了手术切除的患者中,根治性R0切除组患者的预后明显优于非根治性R1/2切除组患者,两组患者间的生存率差异有统计学意义(P<0.05)。由于GBC患者的临床特征和病理特征往往存在较大差异,单一术式无法完成实现所有GBC患者的根治性切除[8]。大多数学者建议根据术中快速冷冻病理和淋巴结活检的结果,进一步对患者进行准确分期,以便进行更有针对性的后期治疗[9-10]。
有文献报道,GBC尚处在IB~II期时,癌细胞就可经胆囊静脉进入肝组织,导致胆囊床附近形成肝脏微转移,需采用楔形切除距胆囊床2 cm以上的肝组织,或采用切除肝S4b和S5在内的GBC标准根治术[11]。相关研究表明,由于胆囊壁肌层和浆膜层之间是淋巴管的主要分布区,导致Ⅱ期GBC淋巴结转移率接近50%,且在进行淋巴结清扫的患者中未接受淋巴结清扫的预后明显优于清扫者[12]。术中应常规解剖肝和十二指肠的韧带淋巴结(12组和8组),术中胰头后部和上部的淋巴结活检结果(13a组)应作为是否扩大解剖的标准[13]。大多数研究表明,第二个部位(第9、13、14、16组)的阳性淋巴结状态意味着患者有远处转移,常规扩大淋巴结清扫不能带来生存益处[14]。
Nishio等[18]的研究指出,对于IVA期GBC患者,如果患者全身情况良好,可考虑行胆囊癌扩大根治术,实现术中肿瘤病灶的R0切除,从而为患者提供较好生存预后。Kaneoka等[19]研究认为,肝胰十二指肠切除术的手术时间长、操作技术难度高、并发症多,并且GBC患者术前重要脏器的功能(如心、肺等)和一般情况较差,再加上肝十二指肠韧带轮廓不清,甚至周围转移淋巴结融合成团块状时,冒险实施的肝胰十二指肠切除术并不能明显改善患者预后。因此,在考虑对IVA期患者行肝胰十二指肠切除术时,需慎重把握手术指征,严格挑选病例。本组资料的根治性R0切除组中,接受不同方法治疗的患者间的生存时间差异并无统计学意义。因此,对于ⅢA~ⅣA期患者,如果一般情况允许,并且患者能够耐受手术,可以考虑通过扩大胆囊癌根治性切除术实现肿瘤病变的R0切除,从而提高根治性切除率。
一项随机多中心Ⅲ期临床试验发现[20],癌细胞浆肌层甚至侵犯胆囊壁邻近脏器的GBC患者(≥T2期)在接受术后辅助化疗后,无病生存期和总生存期均明显延长。另有研究指出[21],术后辅助化疗并不能明显改善II期GBC患者的预后情况,但是III期和IVA期GBC患者可以从术后辅助化疗中获益。Valle等[22]研究显示,与接受吉西他滨单药治疗的患者相比,接受吉西他滨联合顺铂(GP)方案治疗的患者总生存期和中位无进展生存期均明显更长。GP方案一般为吉西他滨1 000mg/m2d1、d8+顺铂20mg/m2d1~3,静脉给药。此方案耐受性相对较好,可以较安全地用于老年患者和体质较差患者,并且两药联合化疗方案可以明显地提高胆系恶性肿瘤化疗效果。有研究还发现,吉西他滨与顺铂之间存在一定的协同作用,故而该方案也逐渐被公认为是胆道系统恶性肿瘤化疗的最佳方案之一[23]。曾有研究指出,术后辅助化疗仅在用于接受非根治性手术的患者时,能在延缓病情进展方面发挥一定作用[24-25]。本研究结果显示,在根治性R0切除组中,接受不同治疗的患者间的生存率差异有统计学意义(P<0.05)。因此,R0切除后适当的辅助化疗可以在一定程度上提高患者的术后生存率。
综上所述,TNM分期、肿瘤病理分化程度、不同治疗方式以及是否对原发肿瘤行根治性R0切除均是影响进展期GBC患者预后的主要危险因素。对于ⅢA~ⅣA期患者,如一般情况允许并积极耐受手术治疗,可通过GBC扩大根治性肿瘤病灶实现R0切除,从而提高根治性切除率。同时,术后适当予以辅助化疗可为患者带来生存获益。辅助化疗能否改善R1/2切除患者预后及生存质量尚需通过更多大样本、前瞻性的临床研究进一步验证。
作者声明:本文全部作者对于研究和撰写的论文出现的不端行为承担相应责任;并承诺论文中涉及的原始图片、数据资料等已按照有关规定保存,可接受核查。
学术不端:本文在初审、返修及出版前均通过中国知网(CNKI)科技期刊学术不端文献检测系统的学术不端检测。
同行评议:经同行专家双盲外审,达到刊发要求。
利益冲突:所有作者均声明不存在利益冲突。
文章版权:本文出版前已与全体作者签署了论文授权书等协议。
