舌下特异性免疫治疗对尘螨过敏致儿童变应性咳嗽的临床疗效及安全性研究
2020-06-23王凡付红敏戴静毅杨洁
王凡,付红敏,戴静毅,杨洁
2013年流行病学调查显示,变应性咳嗽(AC)占我国慢性咳嗽病因的13.2%,在慢性咳嗽病因中位居第四位[1]。AC具有特应性体质,实验室检查显示痰嗜酸粒细胞数目正常,无气道高反应性,且经糖皮质激素及抗组胺药物治疗有效[2]。研究表明,AC患儿咳嗽等症状经药物治疗后改善,但约50%患儿在停药4年内复发[3]。本研究旨在探讨舌下特异性免疫治疗尘螨过敏致儿童AC的临床疗效及安全性,现报道如下。
1 资料与方法
1.1 一般资料 选取2017年11月—2018年5月昆明市儿童医院呼吸与危重症科门诊收治的尘螨过敏致AC患儿72例,均符合中华医学会儿科学会呼吸学组慢性咳嗽协作组和《中华儿科杂志》编辑委员会制定的《中国儿童慢性咳嗽诊断与治疗指南(2013年修订)》[4]中的儿童AC诊断标准。纳入标准:(1)咳嗽时间>4周,呈刺激性干咳,咽痒即咳;(2)血常规检查显示嗜酸粒细胞分数≥0.03,皮肤点刺试验:尘螨(++~++++);血清总免疫球蛋白E(IgE)>200 U/ml,尘螨特异性IgE≥3.5 kU/L;(3)肺部听诊无异常;(4)胸部X线检查无异常。排除标准:(1)肺功能舒张试验阳性者;(2)支气管激发试验阳性者:高渗氯化钠溶液激发第1秒用力呼气容积(FEV1)下降≥15%;(3)近期使用过抗组胺药物、抗白三烯药物及糖皮质激素者。将所有患儿随机分为对照组37例和观察组35例。两组患儿性别、年龄、病程比较,差异无统计学意义(P>0.05,见表1),具有可比性。本研究经昆明市儿童医院医学伦理委员会审核批准,患儿家属知情并签署知情同意书。

表1 两组患儿一般资料比较Table 1 Comparison of general information between the two groups
1.2 方法 对照组患儿采用常规药物治疗,即患儿入院后均按照《中国儿童慢性咳嗽诊断与治疗指南(2013年修订)》[4]给予吸入激素、短程口服激素及抗组胺药物治疗,具体如下:丙酸氟替卡松气雾剂(英国葛兰素史克公司生产,国药准字H20130190)吸入治疗,针对<6岁者采用储雾罐辅助吸入,≥6岁者直接口含吸入,首次剂量为250 μg,2次/d,持续治疗4周;泼尼松(华中药业股份有限公司生产,国药准字H42021526)1 mg·kg-1·d-1,分2~3次口服,持续治疗3~5 d;氯雷他定(浙江京新药业股份有限公司生产,国药准字H20030213),体质量≤30 kg者5 mg/次,口服,1次/d;>30 kg者10 mg/次,口服,1次/d,持续治疗4周。若停药后复发,则重新给予丙酸氟替卡松气雾剂吸入治疗4周,若复发症状较严重,则联合口服激素短程治疗。观察组患儿在对照组基础上给予舌下特异性免疫治疗,在采用药物治疗1周后,每日早餐前给予粉尘螨滴剂(浙江我武生物科技股份有限公司生产,国药准字S20060012)舌下含服1 min后吞服,1次/d,其中1号滴剂于第1周使用,2号滴剂于第2周使用,3号滴剂于第3周使用,1、2、3号滴剂为递增用药,每周7 d递增剂量分别为1、2、3、4、6、8、10滴;第4周开始改为4号滴剂维持治疗,1次/d,3滴/次。若患儿在治疗期间出现严重过敏反应或咳嗽症状加重,则立即停止用药。
1.3 观察指标
1.3.1 视觉模拟评分法(VAS) 采用线性计分法比较两组患儿治疗前及治疗后1、4、12个月VAS评分,即作一刻度为0~10 cm的刻度直线,0刻度表示无症状,10刻度表示症状最严重,由患儿根据自身感受在直线上划记相应刻度以表示其咳嗽程度。
1.3.2 咳嗽症状积分 参照《咳嗽的诊断与治疗指南(2015版)》[2]评价两组患儿治疗前及治疗后1、4、12个月咳嗽症状积分。咳嗽症状积分为日间咳嗽症状积分与夜间咳嗽症状积分的总和,其中日间咳嗽症状分为0~3分4个级别:无咳嗽计0分,偶有短暂咳嗽计1分,频繁咳嗽并轻度影响日常活动计2分,频繁咳嗽并严重影响日常活动计3分;夜间咳嗽症状分为0~3分4个级别:无咳嗽计0分,入睡时短暂咳嗽或偶有夜间咳嗽计1分,因咳嗽轻度影响夜间睡眠计2分,因咳嗽严重影响夜间睡眠计3分。咳嗽症状积分越高则咳嗽越严重。
1.3.3 用药评分 参考2007年世界变态反应组织(WAO)提出《过敏原引起的呼吸道疾病临床试验指南》[5]及2011年中华耳鼻咽喉头颈外科杂志编委会鼻科组及中华医学会耳鼻咽喉头颈外科学分会鼻科学组制定的《变应性鼻炎特异性免疫治疗专家共识》[6]评价两组患儿治疗初及治疗后4、12个月用药积分,评分方法如下:鼻、眼、口用抗组胺药物计1分/次,抗白三烯药计1分/次,支气管扩张药计1分/剂量,吸入或鼻用激素计2分/次;口服激素计3分/次,联合用药(支气管扩张药+激素)计3分/次。
1.3.4 肺功能指标及实验室检查指标 比较两组患儿治疗前及治疗后4个月FEV1、血清总IgE及嗜酸粒细胞分数,其中FEV1应用德国耶格公司JAEGER肺功能仪进行检测;总IgE应用Hitachi7600系统采用乳胶免疫比浊法进行检测,试剂盒由北京万泰德瑞诊断技术有限公司提供;嗜酸粒细胞分数应用XE-5000全自动血液分析仪进行检测。
1.3.5 复发 随访12个月,比较两组患儿复发情况。
1.3.6 安全性评价 观察两组患儿治疗期间不良反应发生情况,包括口唇痒、疲劳、胃肠道不适、头痛、皮疹、腹泻、嗜睡、咳嗽加重等。
1.4 统计学方法 应用SPSS 18.0统计学软件进行数据分析,符合正态分布的计量资料以(±s)表示,两组间比较采用独立样本t检验,组内比较采用配对t检验;计数资料分析采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 VAS评分 两组患儿治疗前及治疗后1个月VAS评分比较,差异无统计学意义(P>0.05);观察组患儿治疗后4、12个月VAS评分低于对照组,差异有统计学意义(P<0.05)。两组患儿治疗后1、4、12个月VAS评分低于治疗前,差异有统计学意义(P<0.05,见表2)。
表2 两组患儿不同治疗时间VAS评分比较(±s,分)Table 2 Comparison of VAS score between the two groups in different treatment time

表2 两组患儿不同治疗时间VAS评分比较(±s,分)Table 2 Comparison of VAS score between the two groups in different treatment time
注:与同组治疗前比较,aP<0.05
1个月治疗后4个月治疗后12个月对照组 37 4.4±1.3 1.4±1.3a 2.2±2.0a 0.9±0.7a观察组 35 5.0±1.3 0.9±0.7a 0.5±0.6a 0.3±0.9a t值 1.958 0.370 -3.682 -5.145 P值 0.054 0.713 <0.001 <0.001组别 例数 治疗前 治疗后
2.2 咳嗽症状积分 两组患儿治疗前及治疗后1个月咳嗽症状积分比较,差异无统计学意义(P>0.05);观察组患儿治疗后4、12个月咳嗽症状积分低于对照组,差异有统计学意义(P<0.05)。两组患儿治疗后1、4、12个月咳嗽症状积分低于治疗前,差异有统计学意义(P<0.05,见表3)。
2.3 用药评分 两组患儿治疗初用药评分比较,差异无统计学意义(P>0.05);观察组患儿治疗后4、12个月用药评分低于对照组,差异有统计学意义(P<0.05);两组患儿治疗后4、12个月用药评分低于治疗初,差异有统计学意义(P<0.05,见表4)。
2.4 FEV1、血清总IgE及嗜酸粒细胞分数比较 两组患儿治疗前FEV1、血清总IgE水平、嗜酸粒细胞分数及治疗后4个月FEV1比较,差异无统计学意义(P>0.05);观察组患者治疗后4个月血清总IgE水平、嗜酸粒细胞分数低于对照组,差异有统计学意义(P<0.05)。两组患儿治疗后4个月血清总IgE及嗜酸粒细胞分数低于治疗前,差异有统计学意义(P<0.05,见表5)。
2.5 复发率 观察组患儿治疗后4、12个月复发率低于对照组,差异有统计学意义(P<0.05,见表6)。
表3 两组患儿不同治疗时间咳嗽症状积分比较(±s,分)Table 3 Comparison of cough symptom score between the two groups in different treatment time

表3 两组患儿不同治疗时间咳嗽症状积分比较(±s,分)Table 3 Comparison of cough symptom score between the two groups in different treatment time
注:与同组治疗前比较,aP<0.05
组别 例数 治疗前 治疗后1个月治疗后4个月治疗后12个月对照组 37 3.7±0.9 0.8±0.5a 1.2±1.2a 1.9±1.8a观察组 35 3.2±1.2 0.7±0.6a 0.5±0.6a 0.2±0.6a t值 -1.886 -0.332 -3.411 -5.484 P值 0.064 0.741 <0.001 <0.001
表4 两组患儿不同治疗时间用药评分比较(±s,分)Table 4 Comparison of medication score between the two groups in different treatment time
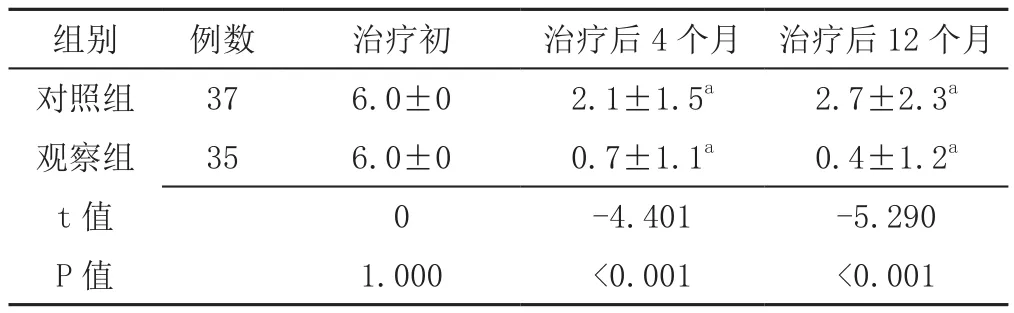
表4 两组患儿不同治疗时间用药评分比较(±s,分)Table 4 Comparison of medication score between the two groups in different treatment time
注:与同组治疗前比较,aP<0.05
组别 例数 治疗初 治疗后4个月 治疗后12个月对照组 37 6.0±0 2.1±1.5a 2.7±2.3a观察组 35 6.0±0 0.7±1.1a 0.4±1.2a t值 0 -4.401 -5.290 P值 1.000 <0.001 <0.001
2.6 不良反应 观察组患儿治疗期间仅1例出现咳嗽明显加重而停止治疗;1例皮肤风团伴瘙痒,给予氯雷他定口服后消失。对照组患儿未出现不良反应。
3 讨论
AC是由FUJIMURA等[7]于1992年首次提出并被定义的一种疾病,是慢性咳嗽的常见病因。AC患儿具有特应性体质,经抗组胺药物、糖皮质激素治疗有效,但其非支气管哮喘、咳嗽变异性哮喘或嗜酸粒细胞性支气管炎,故称为过敏性(变应性)咳嗽[8]。目前关于AC发生原因尚未完全明确,可能因人体环境暴露刺激或吸入变应原如螨虫、蘑菇芽孢(真菌)等致使咳嗽反射敏感性增加[9],而非嗜酸粒细胞性气道炎性因子如中性粒细胞可能参与AC的发生[10]。目前,临床主要采用吸入或口服糖皮质激素、抗组胺药物、抗白三烯药物治疗AC[4]。研究表明,80%的过敏性疾病发病原因与螨虫有关,螨属于节支动物,全世界共有5 000多种属,而人体对屋尘螨、粉尘螨较敏感,故其被确定为一种重要的吸入性变应原[11]。过敏原特异性免疫治疗又称脱敏治疗,即通过对过敏患儿反复皮下注射或持续舌下含服过敏原提取液,最终达到降低对过敏原敏感反应的治疗手段。脱敏治疗的主要机制包括:(1)调节Th1/Th2细胞的平衡,使Th2型免疫应答扭转为Th1型免疫应答,致使Th2型细胞因子如白介素4(IL-4)、白介素5(IL-5)等分泌减少而减轻继发的免疫效应细胞活化和级联反应;(2)促进抗炎细胞因子如白介素10(IL-10)分泌,诱导白介素12(IL-12)和干扰素γ(IFN-γ)生成,进而调整免疫系统平衡;(3)诱导产生抗原特异性免疫球蛋白G(IgG),阻断抗原特异性IgE的免疫损伤;(4)直接抑制免疫效应细胞,进而减少局部肥大细胞、嗜酸粒细胞、嗜碱粒细胞,可降低其对变应原敏感性;(5)使抗原递呈细胞产生“递呈偏离”现象,影响部分黏附分子、趋化因子产生;(6)降低气道上皮细胞的生物反应性[12]。儿童处于免疫系统发育时期,各免疫功能并未完全发育成熟,因此其免疫治疗成功率较成年人高,若能找到患儿变应原,并通过脱敏方法增加患儿对变应原的免疫力,便可极大改善患儿的过敏症状,提高生活质量[13]。赵一菊等[14]研究表明,脱敏治疗通过将变应原特异性应答从Th2型转移到Th1型,调节了Th1/Th2细胞间的平衡,从而降低了气道对变应原的特异性反应,提高其反应阈值,减少了炎性细胞浸润,抑制了肺部变态反应性炎症的发生与恶化。
表5 两组患儿治疗前及治疗后4个月FEV1、血清总IgE及嗜酸粒细胞分数比较(±s)Table 5 Comparison of FEV1,serum total IgE and eosinophils percentage between the two groups before and 4 months after treatment
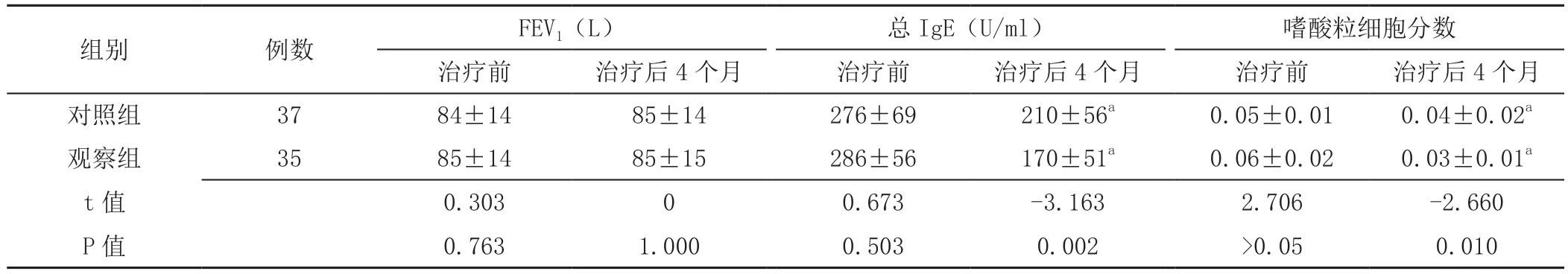
表5 两组患儿治疗前及治疗后4个月FEV1、血清总IgE及嗜酸粒细胞分数比较(±s)Table 5 Comparison of FEV1,serum total IgE and eosinophils percentage between the two groups before and 4 months after treatment
注:FEV1=第1秒用力呼气容积,IgE=免疫球蛋白E;与治疗前比较,aP<0.05
组别 例数 FEV1(L) 总IgE(U/ml) 嗜酸粒细胞分数治疗前 治疗后4个月 治疗前 治疗后4个月 治疗前 治疗后4个月对照组 37 84±14 85±14 276±69 210±56a 0.05±0.01 0.04±0.02a观察组 35 85±14 85±15 286±56 170±51a 0.06±0.02 0.03±0.01a t值 0.303 0 0.673 -3.163 2.706 -2.660 P值 0.763 1.000 0.503 0.002 >0.05 0.010
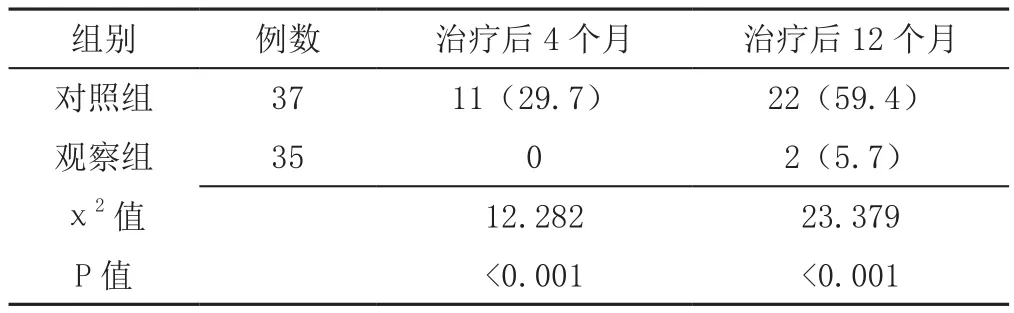
表6 两组患儿治疗后4、12个月复发率比较〔n(%)〕Table 6 Comaprison of recurrence rate at 4,12 months after treatment between the two groups
本研究针对尘螨过敏致AC患儿在激素及抗组胺药物治疗基础上加用舌下特异性免疫治疗,结果显示,两组患儿治疗后1个月VAS评分、咳嗽症状积分无统计学差异,但观察组患儿治疗后4、12个月VAS评分、咳嗽症状积分低于对照组,表明采用舌下特异性免疫治疗1个月对尘螨致AC患儿的效果并不明显,其效果在治疗后4~12个月较好,与陈志凌等[15]研究结果一致。本研究结果还显示,观察组患儿治疗后4、12个月用药评分低于对照组,表明舌下特异性免疫治疗能够减少尘螨致AC患儿药物种类。本研究结果显示,两组患儿治疗前及治疗后4个月FEV1间无统计学差异,且观察组患儿治疗后4个月血清总IgE水平、嗜酸粒细胞分数低于对照组,表明两组患儿治疗前后均未出现阻塞性通气障碍,但舌下特异性免疫治疗可降低尘螨过敏致AC患儿总IgE及嗜酸粒细胞,进而减轻炎性反应。此外,观察组患儿治疗后4、12个月复发率低于对照组,表明舌下特异性免疫治疗可降低尘螨过敏致AC患儿疾病复发率。刘春丽等[16]研究表明,AC患儿气道存在明显变应性炎症及以中性粒细胞升高为主的炎性反应;王翠华等[17]研究表明,采用舌下特异性免疫治疗可改善尘螨过敏致咳嗽变异性哮喘患儿的免疫功能。此外,本研究结果显示,观察组中仅1例患儿因咳嗽明显加重而终止舌下特异性免疫治疗,无过敏性休克等严重不良反应发生,且轻微不良反应经对症处理后消失。
综上所述,舌下特异性免疫治疗能有效缓解尘螨过敏致AC患儿的咳嗽症状,减轻炎性反应,降低疾病复发率,减少用药,且安全性良好;但本研究纳入样本量较小,且并未开展诱导痰嗜酸粒细胞检测及咳嗽敏感性检查,另外在支气管激发试验中因缺少乙酰甲胆碱可能存在假阴性结果,因此今后研究中仍需进一步完善。
作者贡献:王凡进行文章的构思与设计,进行结果分析与解释,撰写论文,负责文章的质量控制及审校;王凡、付红敏进行研究的实施与可行性分析;王凡、戴静毅、杨洁进行数据收集、整理、分析;付红敏进行论文的修订,并对文章整体负责,监督管理。
本文无利益冲突。
