药物涂层球囊处理冠状动脉左前降支开口原位病变的临床疗效
2020-06-18方素霞蒋峻
方素霞 蒋峻
冠状动脉开口病变是指冠状动脉开口部位3mm 以内的严重动脉粥样硬化病变[1]。左前降支开口病变指病变近端距左前降支起始3mm 以内,其分型包括:(1)左前降支起始部严重狭窄,其斑块累及左主干末端;(2)左前降支起始部严重狭窄,其斑块不累及左主干;(3)“桥墩型”(即前降支开口部有正常血管段)。目前,左前降支开口病变的处理主要是行药物洗脱支架(drug-eluting stent,DES)植入治疗,但是由于口部病变有较多的弹力纤维,扩张后发生弹性回缩明显,因此较其他非口部病变再狭窄率高。同时,左前降支开口病变的处理容易影响旋支和左主干,目前DES 处理后支架内再狭窄(in-stent restenosis,ISR)发生率也不低,可能需要再次植入支架。所以,药物涂层球囊(drug-coated balloon,DCB)作为一种新的冠状动脉介入手段[2],给这类病变的处理提供了更好的选择。本研究旨在观察DCB 在处理左前降支开口原位病变的疗效和安全性,现将研究结果报道如下。
1 对象和方法
1.1 对象 选择2016 年1 月至2018 年12 月在浙江大学医学院附属第二医院就诊的经冠状动脉造影确诊为左前降支开口原位病变的患者22 例,其中男18 例,女4 例,年龄39~70(57.9±10.3)岁。患者的临床基线特征见表1。稳定型心绞痛、非ST 段抬高型急性冠脉综合征(non-ST segment elevation acute coronary syndrome,NSTE-ACS)的诊断依据参考《中国经皮冠状动脉介入治疗指南(2016)》[3]。纳入标准:(1)年龄18 岁以上,性别不限;(2)有明确的心肌缺血证据,如心电图ST-T 改变,运动平板试验阳性或有心肌缺血症状,稳定型心绞痛、不稳定型心绞痛等;(3)冠状动脉造影明确为左前降支开口原位病变,且狭窄程度>70%;(4)能耐受手术者。排除标准:(1)严重的心脏瓣膜病,血流动力学不稳定、不能耐受手术者;(2)多脏器功能衰竭、严重肾功能不全(肾小球滤过率≤30ml/min);(3)碘对比剂过敏或者有阿司匹林、氯吡格雷、替格瑞洛服用禁忌证者;(4)左前降支开口原来有支架植入者。所有纳入的患者术前均签署介入手术知情同意书,本研究经过医院伦理委员会审批通过。
1.2 方法
1.2.1 DCB 操作流程 使用的DCB 均为德国贝朗公司生产的紫杉醇药物释放球囊(SeQuentPlease)。手术过程均遵循DCB 临床应用中国专家共识建议的操作流程[4]。具体PCI 步骤:(1)完善左右冠状动脉常规体位造影以及根据情况加做的体位造影后,选择合适的指引导管到左冠口,再选择合适的指引钢丝分别至左前降支远端和旋支远端。(2)进行充分的预扩张:普通病变直接采用切割球囊或棘突球囊进行预扩张,对于慢性完全闭塞性病变(chronic total occlusion,CTO)先使用顺应性球囊,再选用非顺应性球囊、切割球囊逐步扩张以减少残余狭窄,避免发生严重夹层,从而获得即刻最佳管腔直径。预扩张后满足以下3 个条件:血管没有夹层,或者只有A、B 型夹层;TIMI 血流3 级;残余狭窄≤30%[4]。(3)选择合适尺寸的DCB,均在1min 内送至预扩张病变处并完成释放,DCB 的直径与血管直径匹配(参考直径比率为0.8~1.0),长度确保覆盖预扩张部位长度并超出边缘各2~3mm 以上,DCB 释放的压力8~14atm,持续时间60~90s。记录手术中采用的预扩张球囊类型、直径,DCB 的长度、直径、扩张压力、持续扩张时间,术后是否出现夹层及夹层类型,围术期药物使用情况。通过冠状动脉造影定量分析(quantitative coronary angiography,QCA)测量病变在术前和术后即刻的最小管腔直径、狭窄程度。
1.2.2 术后随访及研究终点 所有患者术后每个月接受电话回访或者门诊复诊,均长期接受他汀类药物治疗,接受双联抗血小板治疗至少3 个月,有DES 植入者则根据相关指南规定延长双联抗血小板治疗时间。复查冠状动脉造影时左前降支开口处的最小管腔直径、狭窄程度。观察终点为主要的心血管不良事件(major adverse cardiovascular events,MACE),包括心源性死亡、心肌梗死和靶病变血运重建。
1.3 统计学处理 采用SPSS 22.0 统计软件,符合正态分布的计量资料以表示,组间比较采用t检验,计数资料以百分率表示。P<0.05 为差异有统计学意义。
2 结果
2.1 22 例患者冠状动脉左前降支开口原位病变DCB 术的基线特征 术中使用预扩张球囊34 个,其中非顺应性球囊3 个(8.82%),顺应性球囊、棘突球囊各8 个(23.53%),切割球囊15 个(44.12%)。术中出现A 型夹层3 例(13.6%)。22 例患者DCB 扩张术成功率为100%,所有患者DCB 扩张后均无C 型及以上夹层出现。患者在围术期死亡率为0,急性心肌梗死发病率为0。具体基线特征见表2。
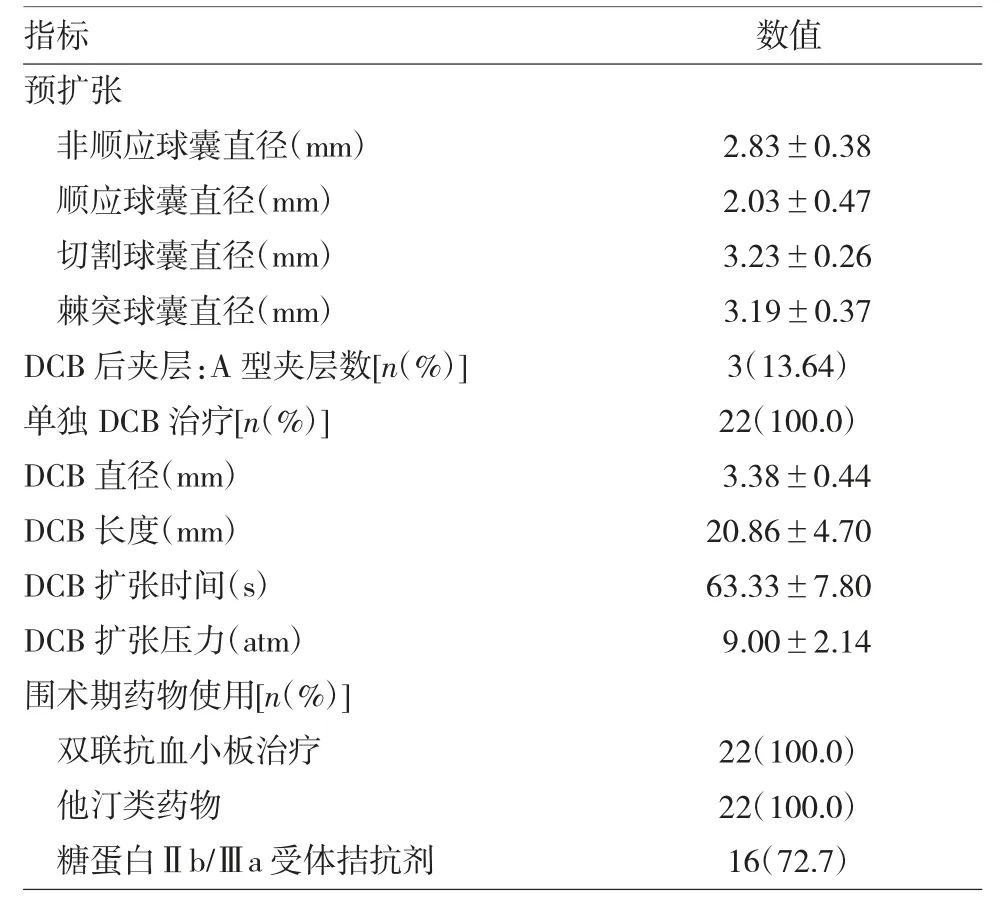
表2 22 例患者左前降支开口原位病变DCB 术的基线特征
2.2 临床随访结果 术后(11.61±3.61)个月复查冠状动脉造影,其中2 例患者在复查造影时出现靶病变再狭窄(9.1%),行DES 植入治疗。整个随访期间,均无患者发生死亡、急性心肌梗死或卒中。
2.3 22 例患者的冠状动脉造影定量分析结果 见表3。
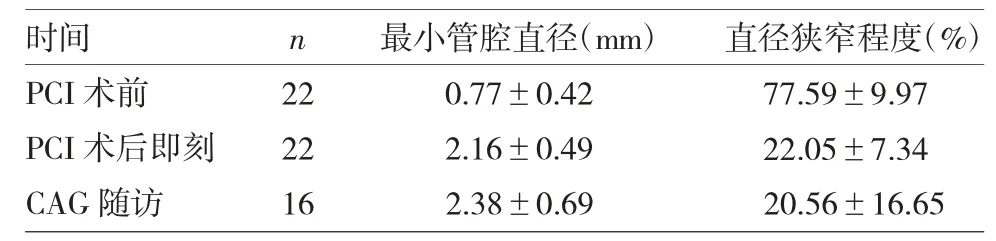
表3 22 例患者的冠状动脉造影定量分析结果
由表3 可见,根据QCA 的测量,PCI 术后即刻的左前降支开口病变处的最小管腔直径大于PCI 术前,直径狭窄程度较术前缩小,两者比较差异均有统计学意义(t=-11.21、18.28,均P<0.01)。CAG 随访时的最小管腔直径较PCI 术后即刻增加,血管有正性重构现象,两者比较差异无统计学意义(t=-1.92,P>0.05)。此外,本院复查冠状动脉造影16 例(72.73%),其中出现再狭窄2 例(9.1%),行靶病变血运重建。
3 讨论
冠状动脉左前降支开口原位病变是临床上常见的分叉病变类型,属于前三叉重要部位,可能累及旋支及左主干,导致治疗难度增加,术后ISR 发生率也相应增高。介入方案有两种:(1)单纯球囊扩张,围术期血栓发生率高,且远期再狭窄率高,疗效不理想,几乎不采用;(2)DES 植入治疗,也是目前主要的介入手段。DES 作为目前PCI 的标准手段[5],相比金属裸支架,显著降低了PCI 患者的再狭窄率[6],但是,仍然会面临ISR,而且,临床上并没有降低心肌梗死或死亡的发生率[7]。如果左前降支开口病变一旦发生ISR,对患者的心脏供血产生很大影响,再次处理难度更高,风险更大,而临床疗效却不一定尽如人意。随着时间的延长,MACE 发生率增加,其主要原因为靶血管的再狭窄发生率随着时间的推移而逐渐增加[8]。
如今,DCB 作为一种新的介入治疗技术在欧洲逐渐广泛应用于冠状动脉及外周介入领域[2,9],也为我国冠状动脉疾病的治疗提供了新的选择[10]。DCB携带的紫杉醇具有亲脂性,能快速被组织吸收,有效抑制平滑肌细胞的增殖和迁移,从而达到抑制血管内膜增生的效果[11]。与DES 相比,DCB 无聚合物基质,又无金属网格残留,从而减少内膜炎症反应,大大降低了血栓形成风险。而且,DCB 的药物一般在组织内存留2 周左右,能加速内皮化,从而缩短双联抗血小板治疗的时间(中国专家共识推荐,DCB 扩张术后一般需要双联抗血小板治疗1~3 个月)[12],所以特别适用于高出血风险患者。同时DCB 治疗避免了异物植入,为患者保留了必要时后续治疗的机会。另外,DCB 治疗后的血管大部分有正性重构发生[13]。本研究中复查造影的16 例患者中复查时有12 例最小管腔直径较术后即刻增加,血管总体较前有正性重构现象。复查造影的16 例中有2 例出现靶病变再狭窄,进行了靶病变血运重建,植入DES 治疗,发生率为9.1%,这与以往的关于在原位病变中使用DCB治疗的注册研究结果一致[14-15]。
目前临床上使用较多的DCB 为德国贝朗公司生产的紫杉醇药物释放球囊。在DCB 治疗过程中,最重要的是对病变的预扩张,所以选择合适的预扩张球囊至关重要。本研究中处理CTO 病变时先使用了顺应性球囊,再使用非顺应性球囊、切割球囊,逐步解除狭窄,最终达到了满意的预扩张效果。本研究中使用了较多的棘突球囊和切割球囊,因为这两类球囊能有效地减轻狭窄,同时又减少斑块移位,避免严重的夹层。在满足预扩张条件的情况下再进行DCB 释放,即刻获得了满意的影像效果,最小管腔直径显著增加,没有严重的夹层出现,大大提高了DCB 扩张术的成功率。
综上所述,用DCB 来处理冠状动脉左前降支开口原位病变是一种安全有效的治疗方法,值得临床进一步推广使用。